听神经瘤是一种良性肿瘤,起源于听神经,在和面神经、脑干、小脑形成的间隙中生长,常常体检中偶然发现,或以听力下降、耳鸣为首发症状,随着瘤体增大过程中逐渐压迫周围重要结构(包括听神经、面神经、三叉神经、外展神经、后组颅神经、小脑、脑干等)。
肿瘤大小和发展阶段会导致不同的症状,同样也需要不同的应对治疗策略。目前国内外指南根据Koos分类,参照Koos分级,建议的具体处理原则参考如下:
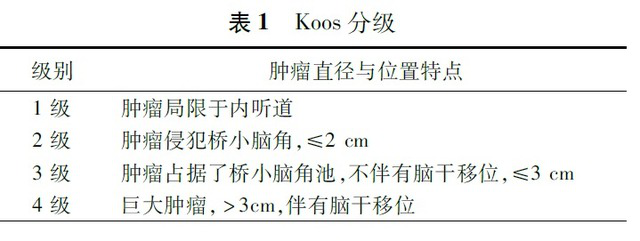
Koos I级:内听道型听神经瘤,肿瘤局限于内听道内,有听神经受损表现,除耳鸣、听力减退、眩晕和眼球震颤外,无其他临床症状。肿瘤一大部分长在内听道深处,解剖结构相当复杂,面神经、听神经在骨质内听道内走形,手术难度较大。对于内听道型听神经瘤无症状可以先随访观察,如果肿瘤增大、出现症状建议手术。很多医生考虑先观察或保守放疗。但保守治疗不意味肿瘤不会长大;放疗后更容易复发且有放射性损伤,容易导致面瘫。
KoosⅡ~Ⅲ级:CPA区听神经瘤,肿瘤≤3cm,侵犯了桥小脑角或占据脑池,不伴有脑干占位或移位。多数优选手术治疗。根据侵犯程度不同症状主要为面神经麻痹面瘫、步态不稳、共济失调、颅内高压等,优选手术治疗。体积不大又无生长倾向,可先行保守观察,如肿瘤增大,可考虑手术。重点难点在于面听神经的保留,全切肿瘤的前提下保听保面。
KoosⅣ级:大听神经瘤,>3cm,伴有脑干移位,肿瘤压迫脑干后组颅神经受累所致,可出现在肿瘤生长晚期,声音嘶哑、吞咽困难、饮水呛咳,严重时出现偏瘫、躯体感觉减退,优选手术治疗。肿瘤侵犯生命中枢脑干,肿瘤涉及脑组织神经众多,全切肿瘤难度升级,能够做到全切肿瘤且保听保面的概率也大大降低,和主刀医生的水平密切相关。
INC国际神经外科医生集团听神经瘤手术案例交流:
“手术要么不做,做就要做好,一开始手术尽量全切,而且不能面瘫”——曾出现4次右耳听力下降、饱受听神经瘤折磨的姜女士无论如何也无法接受自己再因为手术而面瘫,进而也坚定了这样的治疗思路。为此,她找了很多国外专家咨询,较后终于在INC德国巴特朗菲教授得到了满意的手术评估结果——可以全切肿瘤,暂时性面瘫的风险是7%,长期性面瘫的风险是1%,复发概率可能只有2-3%。于是姜女士赴德手术。
巴教授就像评估的那样,为她全切了肿瘤,还保住了面神经。她醒来的一句话就是:“太好了,我真的没有面瘫!”,术后2天她就转出了ICU回到普通病房,教授每天都会查房,还会耐心地解答问题,在医护人员的精心照料下,术后1周她就出院了。她还特意和我们提到,她的手术创口很小,就在耳后,所以不需要剃头!别人几乎看不出来自己做了开颅手术,就像没得过脑瘤一样。
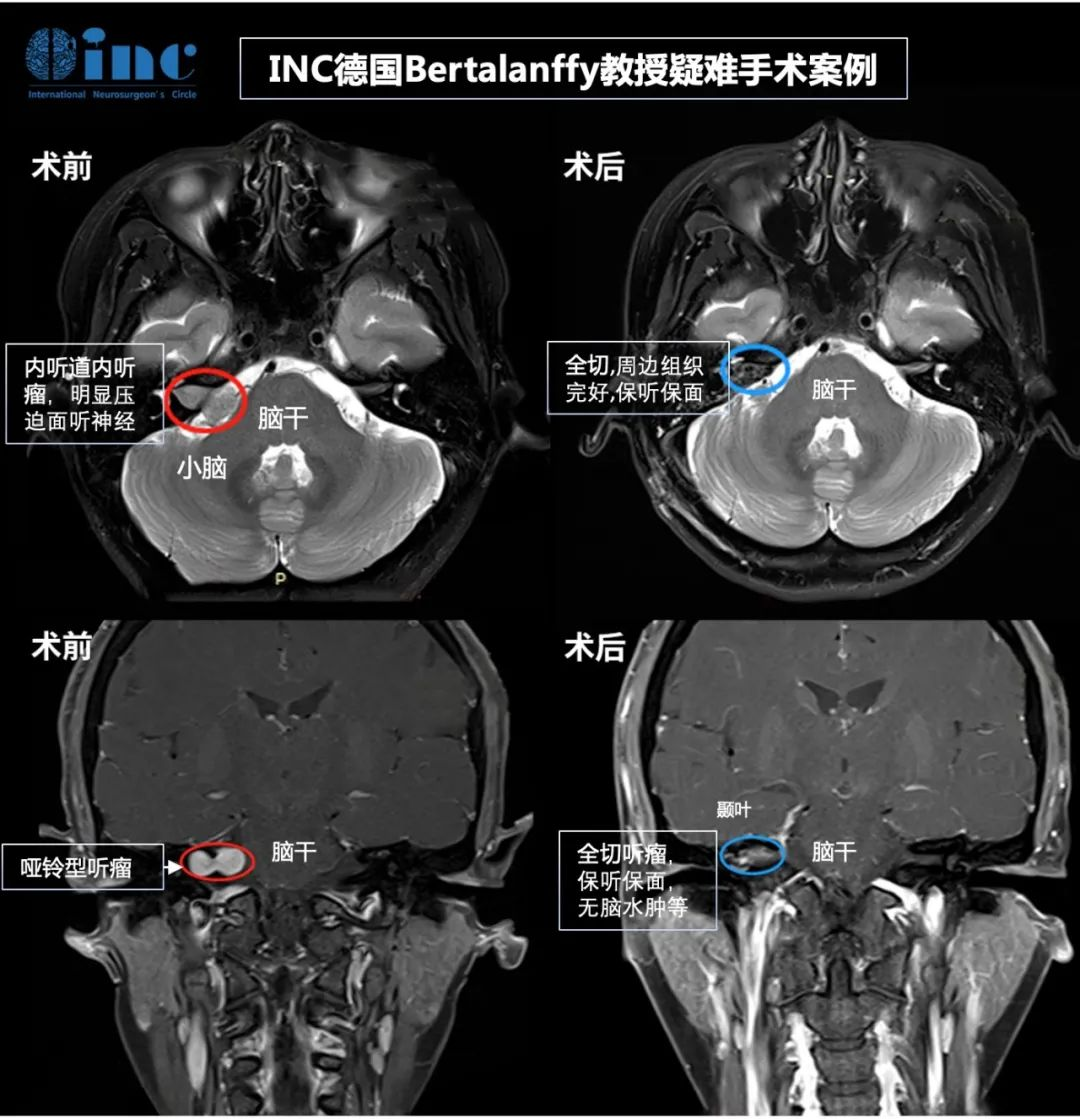
姜女士术前术后影像对比
实际上,不同资历、经验的神经外科医生面对同样的病例,由于技术水平和手术经验的差异,往往在切除程度上、正常功能保留上也各有差异,建议患者选择手术经验丰富、是在类似听神经瘤这类高难度切除手术方面有较为独到贡献的专家来主刀。上文中为李先生主刀的巴特朗菲教授,作为国际颅低教授,较为擅长脑干、颅底、丘脑、胼胝体等复杂位置的肿瘤切除术,脑干胶质瘤手术量高达800例,脑干海绵状血管瘤手术量高达300例。对于听神经瘤,巴特朗菲教授能够运用其娴熟手法进行全切,且不损伤听力,不造成面瘫。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号