临床认知误区:中脑顶盖胶质瘤的 "惰性" 迷思
"顶盖胶质瘤多为低级别,进展缓慢无需手术?"
"惰性肿瘤意味着生长停滞,可长期观察?"
"位置深在风险大,待出现症状再干预……"
谈及中脑顶盖肿瘤,多数观点认为其属 "惰性" 病变,可带瘤生存。但 "静观其变" 的策略是否可靠?当胶质瘤恶变时,干预是否仍有机会?一则发表于学术期刊的真实病例揭示凶险演变:患者初诊仅脑积水,四年后活检确诊中脑顶盖毛细胞星形细胞瘤,最终进展为 H3K27M 突变型弥漫中线胶质瘤(WHO 4 级)。这一过程如何发生?

病例追踪:从脑积水到恶性胶质瘤的七年演变
40 岁女性常规 MRI 偶然发现脑积水,四年后因持续头痛就诊,MRI 显示中脑顶盖 16.4 毫米肿瘤。遵循 "病灶未增强则观察" 的原则,先行内镜活检,病理回报为 "毛细胞型星形细胞瘤(PA)"。
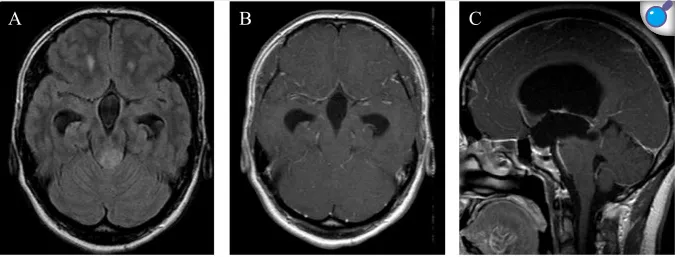
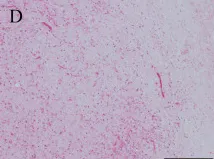
初次活检后 45 个月,患者突发记忆力减退与步态障碍 —— 肿瘤悄然增大!二次手术仍确诊 PA,但症状仅短暂缓解。15 个月后肿瘤再次进展,伴随步态失调与共济失调。第三次活检镜下见典型 Rosenthal 纤维与双相结构,但放疗后病情加速恶化,出现尿失禁与严重运动障碍。
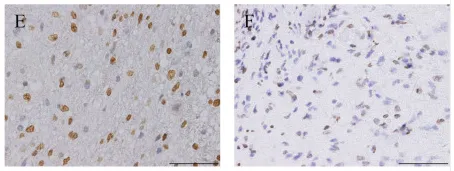
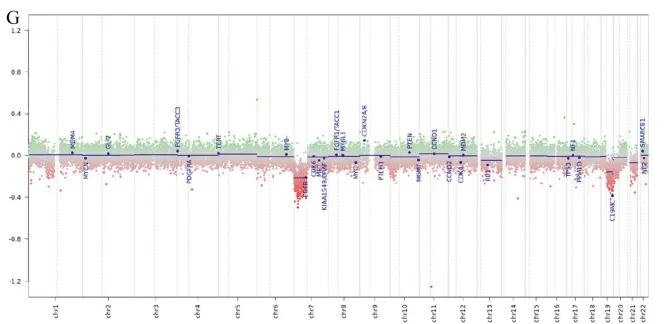
基因检测揭开真相:DNA 甲基化分析显示 H3K27M 突变型弥漫性中线胶质瘤(DMG),免疫组化证实 H3K27me3 表达缺失。最终确诊为 WHO 4 级恶性肿瘤 —— 这例被长期视为 "低级别" 的病变,实则为侵袭性极强的致命肿瘤。
(案例来源:Ryoji Imoto. Tectal glioma: clinical, radiological, and pathological features, and the importance of molecular analysis. Brain Tumor Pathol. 2024 Oct 21;42 (1):1–11)
巴特朗菲教授警示:胶质瘤从不停止生长
"实际上胶质瘤从未停止生长,等待只会让肿瘤愈发增大。"INC 德国巴特朗菲教授关于手术时机的答疑直指核心:"早期干预至关重要 —— 初发时肿瘤体积小,全切可能性高,即便涉及脑组织操作,预后也远优于进展期。"
视频资料显示(时长 01:18),巴教授强调:"小肿瘤与大肿瘤的手术效果差异显著,早期手术是改善预后的关键。"
中脑顶盖胶质瘤的恶性转化证据
尽管中脑顶盖胶质瘤多归类为毛细胞型星形细胞瘤(PA)或低级别星形胶质瘤,文献已证实其恶性转化可能:
Mohme 等报道儿童顶盖胶质瘤可发生恶性转化;
Liu 等研究显示,453 例顶盖胶质瘤中 26.7%(121 例)出现临床 / 影像进展,平均进展时间 3 个月至 7.8 年;
Bauman 等对 355 例儿童病例的综述表明,37.6% 为 PA,25.6% 为弥漫性星形细胞瘤,12.8% 为非 PA 低级别胶质瘤。
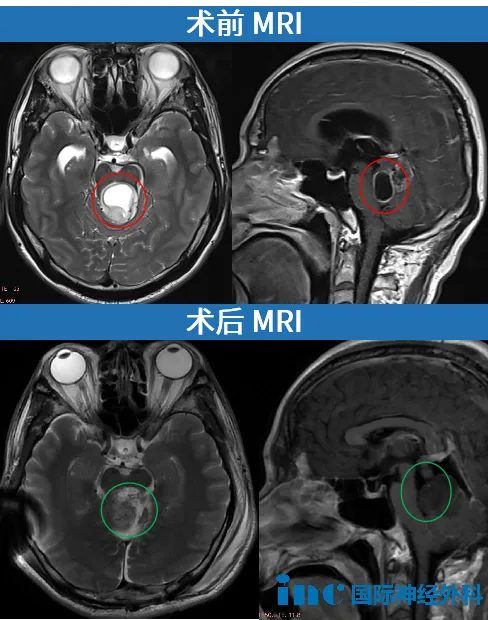
30 余岁的贺先生案例极具警示性:保守观察一年间肿瘤持续增大,虽无症状,但突然出现视力模糊、复视,伴梗阻性脑积水与小脑压迫。巴教授采用幕下小脑上入路联合经髓帆入路,成功全切肿瘤,术后病理显示高级别胶质瘤,Ki67 指数高达 15%。
胶质瘤恶变的五大驱动因素
病理取样偏差:立体定向活检仅获少量组织,脑干 / 功能区肿瘤的小样本评估易遗漏恶性成分;开颅手术获取的大量样本可全面病理检查。
病理判读主观性:核异型性、细胞密度等指标存在观察者差异,交界性病例(如 Ⅱ 级 vsⅢ 级)易误判。
诊断标准更新:2016/2021 WHO 分类要求整合分子标志物(如 IDH、H3K27M),传统 HE 染色易漏诊分子异常(如 H3K27M 突变型直接归为 Ⅳ 级)。
驱动基因突变积累:
IDH 野生型胶质瘤因基因组不稳定性高,易从 Ⅱ 级进展为胶质母细胞瘤(GBM,Ⅳ 级);
TP53、ATRX、TERT 启动子突变可促进星形细胞瘤恶性转化。
放疗的双刃剑效应:部分研究显示放疗可诱导 DNA 修复缺陷,加速基因组变异,促进肿瘤升级。
保守观察的风险与手术决策困境
选择保守者多恐惧手术风险:神经损伤、语言障碍、肢体瘫痪、面瘫等并发症可能不可逆,对患者及家庭构成多重负担。事实上,"带瘤生存" 多为无奈之举,仅适用于无法耐受手术或弥漫生长的患者。
巴教授团队的手术理念强调:"不仅要切除肿瘤,更要保障术后生活质量。" 例如术前剃头仅剔除切口周边头发,体现以患者为中心的细节管理。这种理念依托于:
精湛的显微手术技术;
科学的围手术期管理(术前评估、术中监测、术后护理);
低颅内感染率与并发症控制体系。
颅脑肿瘤手术的 "五大关卡"
神经外科手术追求过 "五关" 以实现长期生存与功能保留:
★ 1. 肿瘤全切

★ 2. 术后清醒

★ 3. 脱离 ICU

★ 4. 顺利出院

★ 5. 生活自理

理想的手术需在 "全切肿瘤" 与 "保护功能" 间平衡:过度追求全切可能牺牲神经功能,而保留功能可能残留肿瘤。优秀术者需以技术与经验,将患者从危重状态安全带回。
影像学与分子病理图示说明
图 A-C:脑室扩大,丘脑区 FLAIR 高信号肿瘤,钆剂增强无强化;
图 D:镜下 Rosenthal 纤维与双相结构(PA 特征);
图 E-F:H3K27me3 表达缺失(免疫组化染色);
图 G:全基因组 DNA 甲基化拷贝数图谱(提示 DMG 分子特征)。
关键结论与临床建议
中脑顶盖胶质瘤并非绝对 "惰性",其恶性转化可能被低估。分子病理检测(如 H3K27M 突变)对精准分期至关重要。巴特朗菲教授等国际专家的经验表明:早期手术结合分子分型指导的综合治疗,是改善预后的核心策略。对于疑似病例,应避免盲目观察,尽早寻求多学科评估。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号