
从“禁区”迈向“可控”,脑干胶质瘤的“不可触碰”认知不断被打破。INC国际巴教授再次成功完成了一例脑干肿瘤手术,通过幕上与幕下“双手术入路”联合进展,精准而高效地达成了全切!这一手术策略不仅克服了脑干解剖的复杂性和血供的精细要求,更巧妙平衡了术中暴露、血流动力学控制与神经功能保护之间的矛盾。这台手术为更多的复杂脑干肿瘤患者带来了生存新希望。
神经外科很难,这毋庸置疑。
尤其越是复杂、凶险的病症,就越难有一个统一的解决方案。
不做手术等来的是恶化,做手术大风险又太大,但是,可能还有一线机会。做还是不做?如何权衡利弊?在此紧要关头,神经外科医生需凭借精湛专业技能,果断出手。相较于过分谨慎,适度的执着反而是一种难能可贵的品质。当手术成为必要之选时,必然要追求手术实施的万全,但是,有些患者却因追求所谓的万全而错失手术良机。
因为,在胶质瘤治疗中,手术时机的把握至关重要,犹如战场上的战机。战机何在?何时降临?这些问题没有固定答案。外科医生必须具备敏锐的洞察力,以及坚定的决心,去抓住它。一旦丧失了战机,任医生的医术再高明,也将失去对抗病魔的最佳时机。
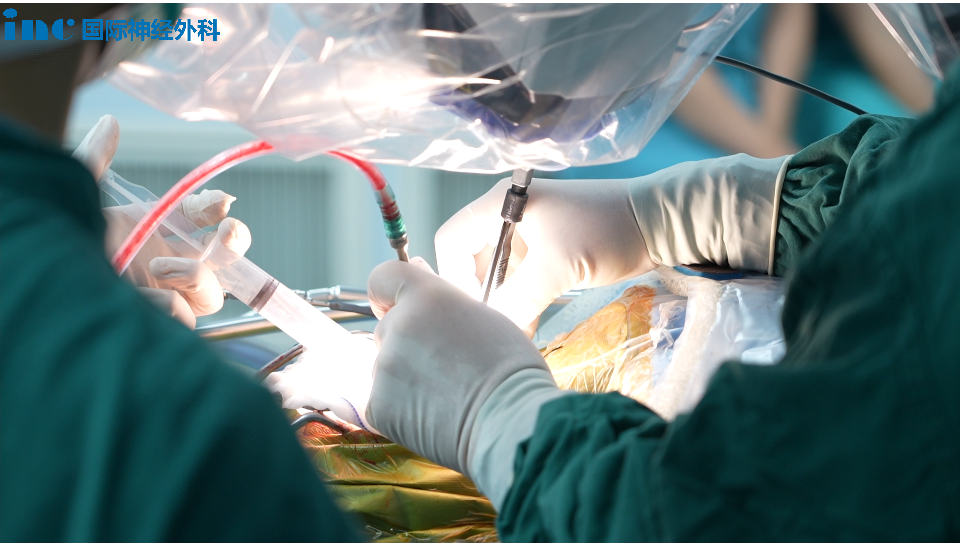
36岁的贺先生,在脑干这一生命中枢的顶端——中脑顶盖,一颗狡猾的肿瘤悄然盘踞。本以为可以一直保守观察下去,没想到肿瘤一直增大,不仅堵塞了脑脊液的流通路径,引发了梗阻性脑积水,还压迫了小脑。即使对于巴教授这样的国际脑干大咖,这也不是一个简单的手术。
肿瘤与周围部分健康组织紧紧缠绕,难分你我。为了确保在保护正常功能的同时尽可能地铲除这一“恶瘤”,有着40多年“手上功夫”的巴教授,操作的轻柔以及对组织的保护,堪比在豆腐上进行操作,轻一分不够,重一分怕弄碎。以超凡的专注力与精湛技艺,逐毫逐厘地剥离每一丝肿瘤细胞,最终肿瘤得以全切。
更具挑战的是,肿瘤所处的位置极为险峻,藏匿于中脑顶盖。为了实现肿瘤的完全切除,教授巧妙地采用了幕下小脑上入路+经髓帆入路的手术策略,犹如同时指挥两场高难度的战役。

“很多我们这位置的不用手术,我去了很多医院,医生都说不用切瘤?”
中脑顶盖胶质瘤脑积水缓解之后就真的可以不用治疗了?
中脑顶盖胶质瘤一般属于“背侧外生型”脑干胶质瘤,可很好地手术切除,甚至可以全切。但这个位置的肿瘤容易直接压迫中脑导水管,造成梗阻性脑积水,常因脑积水引起的症状而被发现。严重时导致颅内高压、甚至造成脑疝危及生命。
这类患者进行脑积水引流术后症状基本可以缓解,那么这是意味着患者可以安心等待观察吗?并非如此!
问询10位神经外科专家,意见均不统一
“安安全全做个手术,顺顺利利地度过。”是这对夫妻最真切的期许。
贺先生妻子:“I believe you will give him a second life(我相信您能给他第二次生命)”
面对贺先生妻子的担心与焦虑,巴教授暖心安慰。我们也相信巴教授主刀,中外团队紧密配合、全力以赴,定会为他们迎来新的生机。

36岁的贺先生,2022年迎来了自己的宝贝孩子,也开启了奶爸之路。对贺先生夫妻来说,养娃的日子虽然辛苦但也充满了为人父的喜悦。不料,病魔在此刻悄悄伸出了魔爪。
中脑顶盖肿瘤,这个消息对一家人来说无疑是个晴天霹雳。
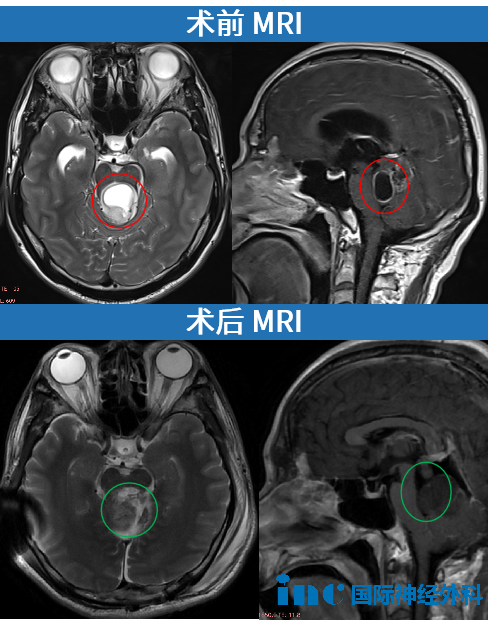
2022 年 7 月 2 日,贺先生晨起出现头晕、头痛、恶心呕吐,做了理疗艾灸后,2 天后症状消失,后行 CT、核磁检查提示:中脑顶盖区域肿瘤性病变,大小约18*21*20mm,增强扫描呈环形强化、壁薄。
这个消息对一家人来说无疑是个晴天霹雳!30多岁,正是风华正茂的年纪,美好的未来才刚刚开始,孩子也才刚刚出生……有太多的事情还没有去做,怎么甘心就这样被病魔打倒?
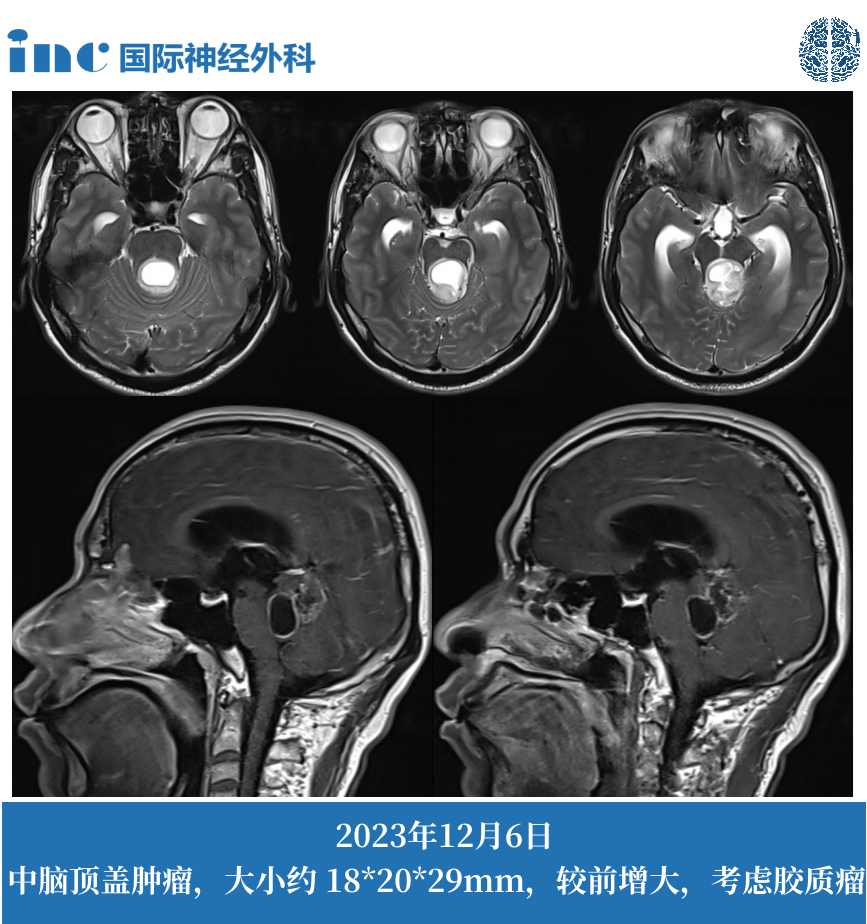
2022年11 月 28 日,复查 MRI 提示:病变大小约 18*21*24mm,较前稍大,贺先生还出现复视,晨起头晕症状,服用中药两个月后上述症状消失。
2023 年 7 月 8 日,复查 MRI 提示:病变大小约 23*19*25mm,边界较清,有脑积水,但贺先生没有任何不适症状。
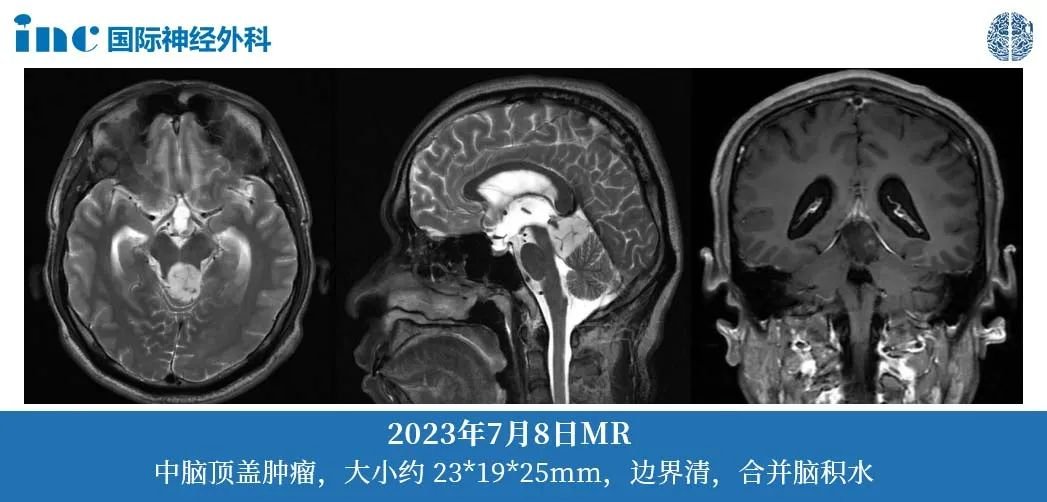
2023 年 10 月,热爱运动的贺先生参加篮球比赛后,开始出现视力模糊,重影。一个月后出现头晕、头疼,饮食正常,睡眠欠佳,复查 MRI 提示:病变大小约 18*20*29mm,较前增大,考虑胶质瘤。随后患者到北京某医院进一步检查。
问诊过10位神经外科专家,有建议手术的、有建议观察并半年后复查的,还有说这个区域不建议手术的,没有医生建议放化疗或特殊治疗。
虽然手术可以做,但是贺先生夫妻内心充满恐惧与害怕,毕竟这么大的手术。然而,等待中肿瘤却一直在长大……
脑干中脑顶盖肿瘤并发梗阻性脑积水,还压迫到小脑。
先分流,再手术切除?
他们希望可以安全全切,无论如何都要搏一搏。得知国际手术领域有一位大咖巴特朗菲教授会定期来到国内进行示范教学手术,为了能够尽快安全手术,他们决定咨询巴教授。

巴教授评估:为何要先进行脑室-腹腔分流手术,再手术切除?
“问题是,这个肿瘤不仅造成了梗阻和脑积水,还压迫了小脑。由于肿瘤基本位于中线,要到达肿瘤,我们只有两种入路,一种是小脑上入路,即小脑和枕叶之间,另一种是小脑幕下入路,甚至从下方穿过第四脑室,两种入路都有可能会用到。
但在这位患者的病例中,由于脑积水,对大脑和脑干造成的压力太高,是很危险的。因此,在这种情况下,我们不能轻易让他冒险进行手术(肿瘤切除术)。因此,我建议他首先进行脑室-腹腔分流手术,如果可以的话,越快越好,也许就在下周。”
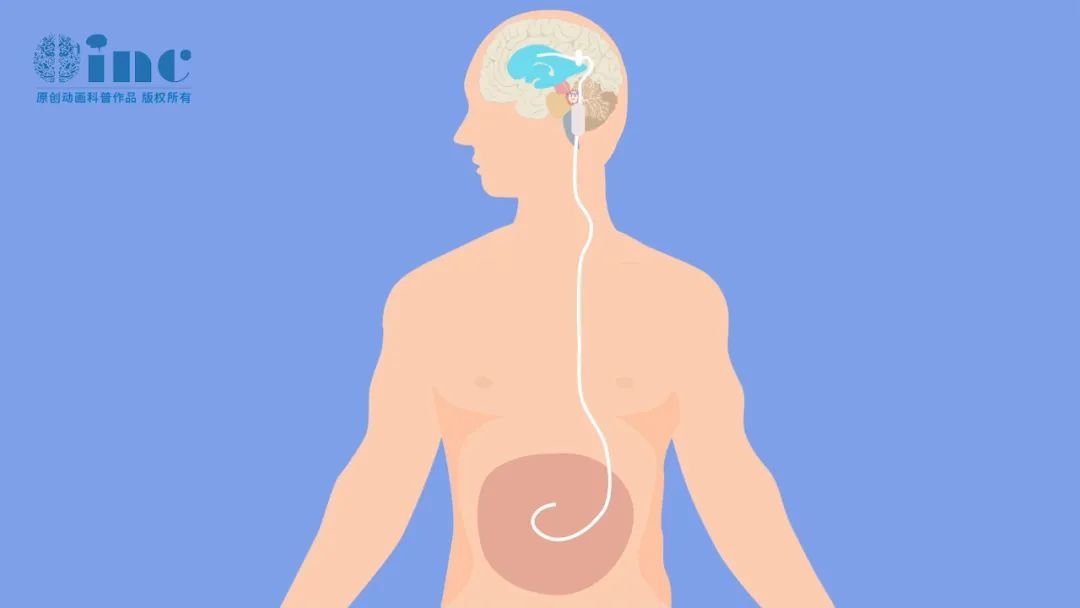
脑室-腹腔分流术示意图
在巴教授的建议下,贺先生已经在苏州大学附属第四医院(苏州市独墅湖医院)完成了分流手术,终于等到了巴教授。
急性梗阻性脑积水为何危急?
急性梗阻性脑积水,特征表现为脑脊液因突发性疾病而积聚过多,导致脑室系统逐渐扩大,颅内压亦逐渐增高,可伴随继发性脑实质损害。临床典型表现为头痛、恶心、呕吐、共济失调和视物不清,重者继发脑疝形成,有生命危险。
一台手术,两个入路,只为全切肿瘤
对于这一台手术,巴教授充满信心,肿瘤有边界,争取全切。
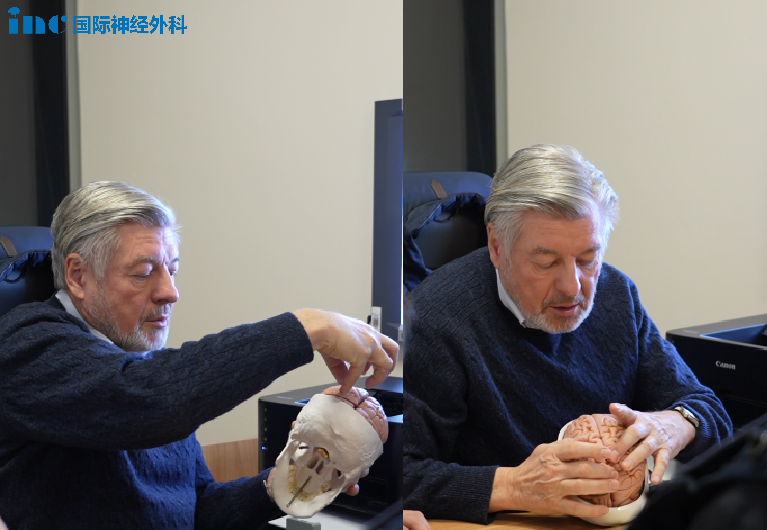
巴教授用大脑模型结合患者影像资料,同患者详细说明手术方案
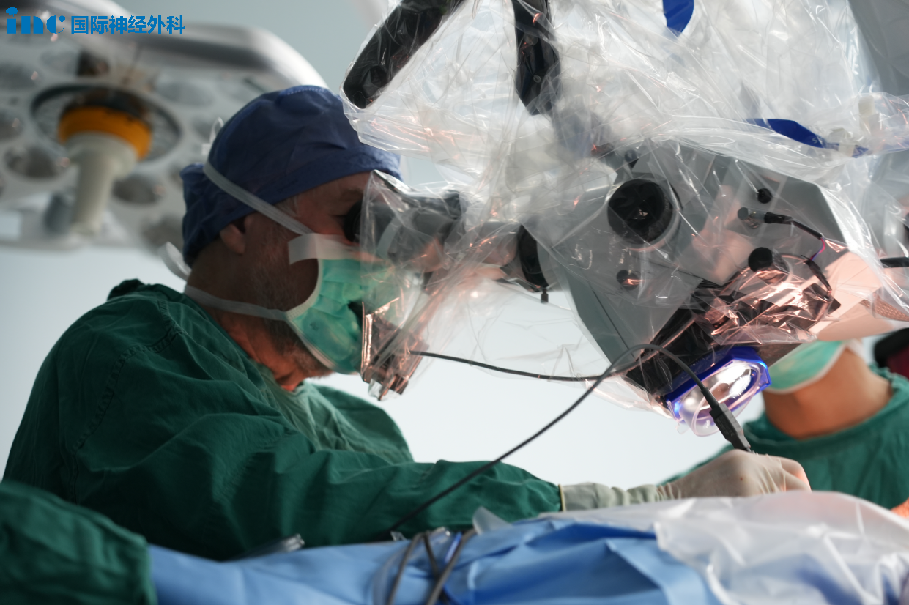
苏州大学附属第四医院(苏州市独墅湖医院),巴教授率领国内团队,在术中导航、术中神经电生理监测下,仔细分离肿瘤与周围组织,一点点地去把肿瘤去清除。最终全切肿瘤,也没有新发神经功能缺损。

苏州大学附属第四医院术后病理确诊为胶质瘤,GFAP(+),olig-2(+),S100(+),ATRX (+), NF(灶+), Syn (+),IDH1(-),BRAFV600E(-),NeuN (-),H3K27M (-),H3K27me3(+),Ki67(约5%+)。
Tips:两大手术入路解读!
幕下小脑上入路(Suboccipital Supracerebellar Approach)和经髓帆入路(Transcerebellar Medullary Velum Approach)是神经外科中针对脑干和周围结构手术的重要路径。
一、幕下小脑上入路
• 该入路主要用于暴露位于中脑和桥脑背侧的病变。
• 手术通道通过枕下区域进入,经过小脑上缘和幕下间隙。
• 适用于肿瘤(如松果体区肿瘤、脑干背侧肿瘤)、血管畸形和其他病变的显微手术。
手术技术
1. 患者体位
• 常采用坐位或俯卧位,头部轻微屈曲,确保小脑自然下垂以增加操作空间。
2. 暴露路径
• 枕下正中开颅,暴露小脑幕上缘和直窦。
• 通过分离小脑上缘与幕下间隙,利用显微器械暴露中脑、桥脑背侧区域。
3. 关键解剖结构
• 四叠体板:包括上丘和下丘。
• 松果体区:需小心避免损伤邻近的深静脉系统,如大脑大静脉(Galen静脉)。
• 中脑导水管:紧邻手术区域,避免损伤导致脑积水。
优点
• 手术视野清晰,便于操作松果体区和脑干背侧的病变。
• 对脑组织的牵拉相对较少。
局限性
• 暴露范围有限,难以处理较大或复杂的侧方病变。
• 可能引发术后脑积水或血管损伤。
二、 经髓帆入路
• 此入路通过切开第四脑室的髓帆(medullary velum),直接进入中脑或桥脑后侧病变区域。
• 髓帆是小脑与脑干之间的一层薄膜,分为上下两部分:上髓帆和下髓帆。
• 该入路多用于暴露第四脑室底和桥脑、中脑后方的肿瘤或血管畸形。
手术技术
1. 患者体位
• 通常采用俯卧位或侧卧位,头部固定以便术中调整视野。
2. 暴露路径
• 开颅后,通过枕下小脑半球入路暴露第四脑室。
• 小心牵开下蚓部(vermis),暴露第四脑室底。
• 切开上髓帆或下髓帆,直接进入病变区域。
3. 关键解剖结构
• 第四脑室底:紧邻延髓和桥脑,含多个关键神经核。
• 导水管开口:防止手术干扰引起脑脊液循环障碍。
• 小脑上动脉(SCA)和后下小脑动脉(PICA):需小心保护。
优点
• 直接进入第四脑室和桥脑、中脑后侧,路径较短。
• 提供良好的手术视野,适合处理位于脑干后侧的深部病变。
局限性
• 对第四脑室周围组织的牵拉可能导致术后神经功能障碍。
• 暴露空间狭窄,对显微技术要求极高。
总结
• 幕下小脑上入路适合松果体区及中脑背侧的病变,暴露清晰,但对手术通道的选择要求较高。
• 经髓帆入路更直接进入第四脑室和桥脑后方,适用于深部病变,但对髓帆和脑干功能的保护要求极高。
• 手术路径的选择应根据病变位置、大小以及患者的具体情况,由经验丰富的神经外科团队制定个体化手术方案。
术后第1天普通病房查房:“手术后给我戴呼吸机的时候,我就醒了”,顺利转入普通病房的贺先生表示自己状态不错。转转眼睛、动动手脚……贺先生的面部、肢体功能和吞咽功能都正常。术后第6天普通病房查房:贺先生已经可以下地站立。
你以为的良性顶盖胶质瘤也会“背刺”?
脑干顶盖包含上丘、下丘,是视觉、听觉反射中枢。顶盖胶质瘤是位于中脑顶盖区的内生型或外生型肿瘤,多属于低级别胶质瘤,因此大多数患者在就医过程中常被建议保守观察或者主动选择保守观察。

脑干顶盖毗邻多个重要脑组织,包括中脑导水管、松果体、小脑、丘脑等。
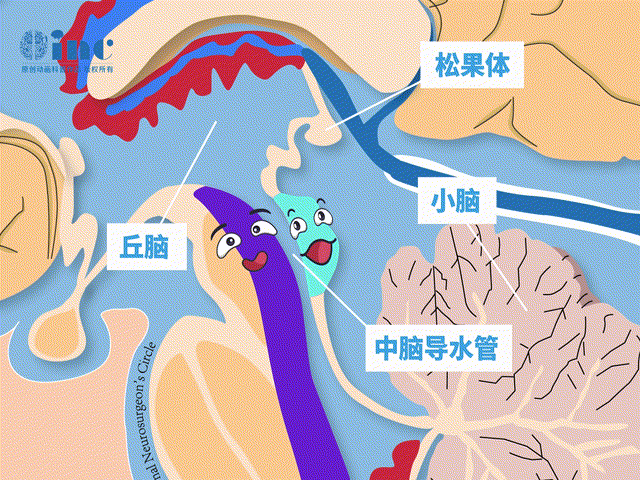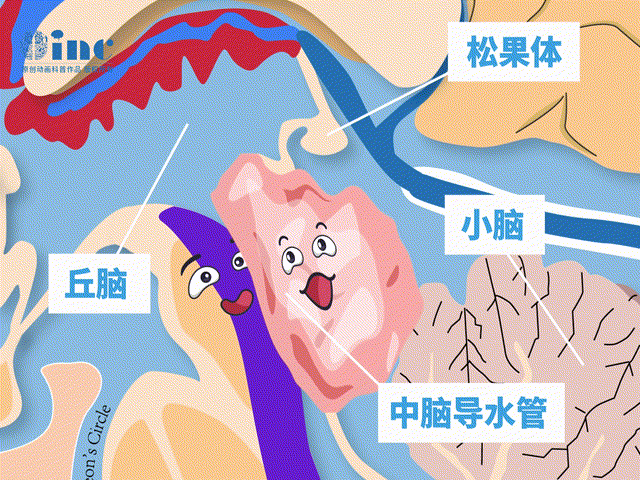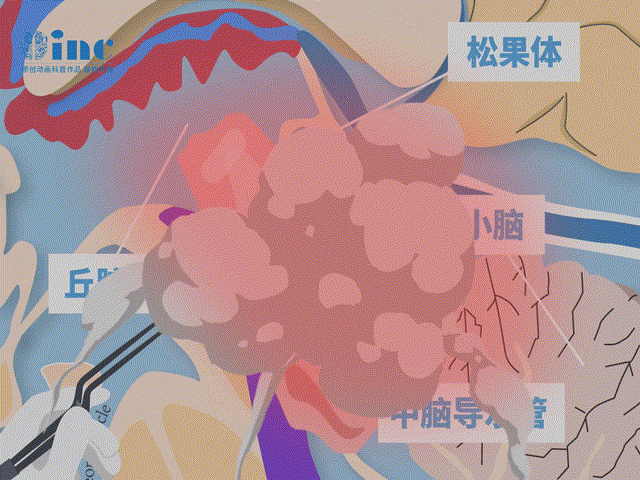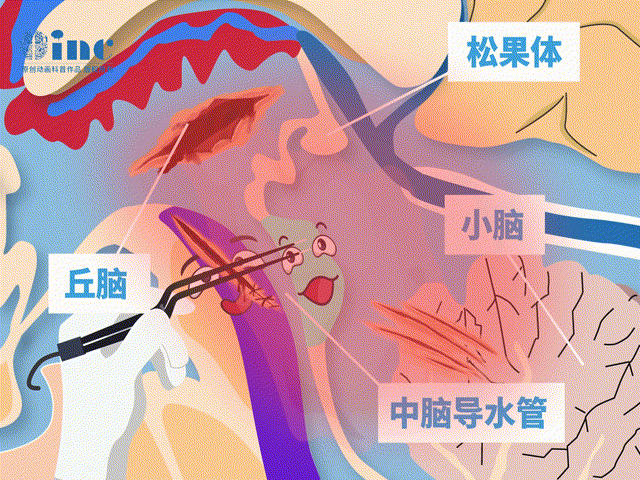
肿瘤生长压迫脑组织或手术术中稍有不慎就会造成眼球运动障碍、斜视、复视,听力下降、走路不稳等严重后果……

分流手术后,缓解肿瘤造成的梗阻性脑积水,只是治标不治本。因为造成脑积水的肿瘤一直存在,仍有造成分流术失败,脑积水再次加重的可能。另外,瘤周神经和重要结构,如脑干、松果体、丘脑等长期受压、受侵犯,神经损伤日益加重,也难以恢复。并存在向高级别恶性肿瘤转变的风险,这种转变不仅意味着治疗难度的显著增加,还可能导致预后的急剧恶化,从原本可能较长的生存期及较好的生活质量,转变为生存期大幅缩短,且伴随着更为严重的症状和并发症,预后差异极为显著。
由于脑干手术难度巨大,脑积水缓解后观察等待变成了很多患者的选择,但这并不意味着就是最佳选择。脑干手术成功经验丰富的专家可破除“被动等待”的无奈之举,积极手术尽全切达到更好的预后效果。
巴教授的脑干手术艺术
为什么这位国际医者要挑战那么多高难度的手术?
所以,寻求巴教授的,大多都是高难度的疑难杂症患者。“确实是做一些别人不敢开的刀,这个是他自己通过他自己的实践,他发现大家都认为这个地方是不能切的地方,他觉得是可以切的,大家都认为这个只能切到百分之二三十。巴教授说他做过,切百分之七八十也没有问题。”——作为国际神外专家,巴教授40年神经外科经验,30余年深耕脑干手术,脑干、颅底、功能区、脊髓髓内……这些都是巴教授中国示范手术时经常碰到的高难位置。
正是40多年的“磨刀功”,巴教授才能人刀合一,刀刀制瘤,而不伤及正常神经。他特别擅长在极其狭小、复杂的空间里游刃有余地进行操作,在切除肿瘤与保留神经功能之间,寻找着平衡。致力于把风险降到最低、创伤降到最小,所以那么多复杂的手术才能有如此“神奇”的效果。
巴教授的手术哲学
“大概20年前我曾经在苏黎世针对这个主题进行过讲座。其实要将‘艺术Art’和‘手艺Craft’进行区分,并不是件容易的事儿。神经外科绝大多数工作都是依靠双手来进行,这一点很像手艺人,比如制表工匠,他们同样需要精细的操作来完成他的工作,但我们不会把制表工匠称为艺术家。真正意义上的艺术家:如雕塑家、画家等,他们的艺术形式,很难第一眼就看透。第一眼只能看到外在的形状,但只有深入探索,才能体会在作品内部传递的信息。”——INC巴特朗菲教授
INC巴教授脑干胶质瘤国内手术部分案例
◉ “谢谢巴爷爷给我治疗”——母子连心战胜脑干胶质瘤,全家人的开心果又回来啦!
◉ 打败脑干胶质瘤的学霸少年!术后近4年无复发,学业更上一层楼
◉ 破脑干“禁区”!32岁周老师述谢谢你让我的生命葱葱郁郁、山花烂漫!

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号