脑膜瘤作为最常见的轴外原发性脑肿瘤,约占所有颅内原发肿瘤的13%-19%。其生物学行为高度依赖于肿瘤大小、解剖位置、与神经血管结构的毗邻关系及组织病理学特征。该肿瘤通常具有渐进性及隐匿性生长特点,除癫痫发作外,脑膜瘤一般较少表现为急性起病症状;此类急性临床表现更常见于垂体腺瘤卒中。卒中发生机制可能源于视路结构的直接受压,或由于颈内动脉、大脑前动脉及前交通动脉对视神经与视交叉供血动脉的血运受损。
本文报道一例罕见的出血性脑膜瘤病例,其临床表现模拟垂体卒中并伴有间歇性视力丧失。该脑膜瘤在随访复查过程中曾一度“消失”,之后再次出现,其临床过程颇具特殊性。
患者为38岁男性,平素体健。某日突然出现剧烈头痛发作,更令人惊恐的是双眼发生完全性视力丧失,持续达15分钟。患者一度担忧永久失明,随即被送往急诊救治。
头颅CT检查显示鞍上区存在高密度占位性病变,该病灶沿蝶骨平台向前延伸(图1A、1B)。
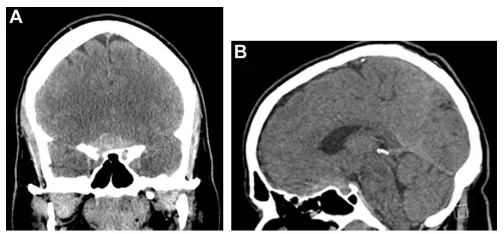
图1.(A、B)冠状位及矢状位平扫CT显示鞍上区高密度占位性病变,沿蝶骨平台向前延伸。
随后的CT血管造影检查排除了血管性病变。进一步MRI检查发现一个4厘米大小的非强化斑块样肿瘤,紧密贴附视交叉,并压迫垂体柄及垂体(图1C、1D)。
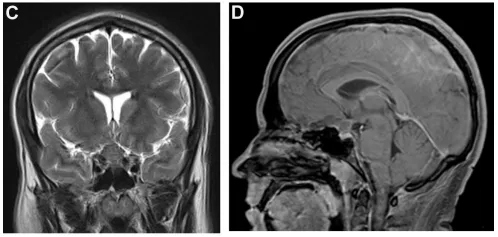
(C、D)冠状位及矢状位磁共振成像(MRI)提示视交叉旁非强化性、轴外斑块状4cm占位,压迫垂体柄及垂体腺。
后续检查包括腰椎穿刺结果正常,流式细胞学检查排除淋巴瘤,垂体功能检查及眼科评估均未见异常。尽管医生建议行经蝶窦入路活检术,但由于患者头痛已自行缓解,遂选择保守治疗方案——短期服用地塞米松后,于住院第4天出院。
令人惊讶的是,4周后复查MRI显示原蝶骨平台及鞍上占位病变接近完全消失(图1E、F)。患者认为病情已缓解,未继续规律随访。
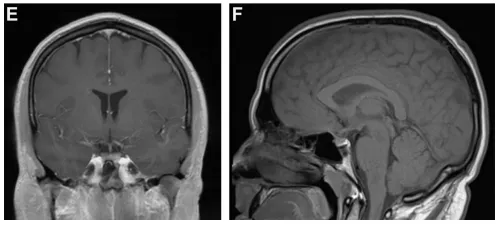
(E、F)4周后随访MRI冠状位及矢状位扫描显示原蝶骨平台及鞍上占位病变接近完全消失。
然而,一年零一个月后,患者再次出现剧烈头痛,伴双眼发黑持续约半小时。增强MRI检查发现肿瘤复发,与垂体腺分界不清,再次沿蝶骨平台和斜坡颅侧生长。新出现的强化信号提示肿瘤性质可能发生改变(图2)。此次眼科检查发现右眼中心暗点及红色色觉异常。
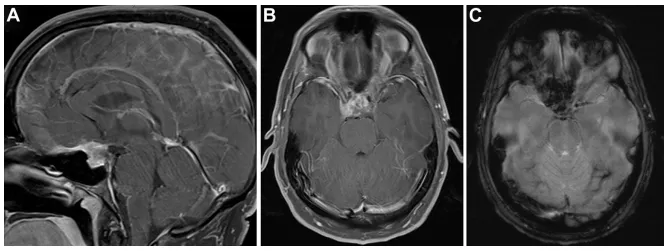
图2.(A、B)矢状位及轴位T1加权增强MRI显示鞍区及鞍上占位复发,与垂体腺分界不清,病灶再次沿蝶骨平台及斜坡颅侧延伸。(C)梯度回波序列显示病灶呈显著磁敏感效应,并新出现强化灶。
鉴于病情复杂,医疗团队决定采用内镜经鼻经结节入路进行活检。病理结果显示上皮样肿瘤细胞,MIB-1增殖指数高达30%-50%,符合高级别脑膜瘤特征。尽管重启地塞米松治疗,但剧烈每日头痛仍需依赖羟考酮方能缓解。
最终患者接受经额颞颞入路肿瘤切除术。术中见肿瘤质地柔软,已压迫右侧视神经。手术实现肿瘤全切(图3),视神经管获得充分减压。术后病理确诊为WHO Ⅱ级脑膜瘤。
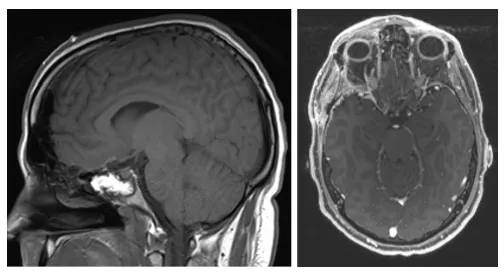
图3.(左)矢状位T1加权及(右)轴位T1加权增强MRI显示病变全切除,未见残留病灶。
术后患者头痛显著改善,右眼视力问题消失。术后3个月接受辅助放疗(总剂量5400 cGy/30次),虽出现皮肤反应及疲劳症状,但末次随访(术后5个月)时神经功能完好,未遗留任何后遗症。

案例来源:INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员教授发表论文。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号