尽管恶性胶质瘤相对少见(仅占每年美国诊断的17000例中枢神经系统恶性肿瘤中的40%),但其病死率很高。多形性胶质母细胞瘤占全部恶性胶质瘤的80%,美国每年发生5000例以上,中位生存时间为9-10个月,5年生存率为5%。间变性星形细胞瘤5年生存率通常不超过20%。
恶性胶质瘤很少转移,致死原因主要是病灶局部功能障碍。Hocherg和 Pruitt证明80%以上的功能障碍发生在肿瘤区2cm以内,35例中有1例(3%)在2cm危险区以外出现肿瘤复发。同样的,在放疗联用放射增敏剂硝基咪唑的试验中,tasun和同伴观察了在原肿瘤部位发生的复发,尸检和标本立体定位研究表明,在诊断时肿瘤就已微扩散到增强带以外。而且由于这些区域缺氧以及化疗药物不能穿过血脑脊液屏障进入肿瘤,所以肿瘤局部控制受限。这些生物学发现为进一步研究通过加强局部控制来好转患者预后提供了依据。
恶性胶质瘤高剂量放疗的基本原理
20世纪70年代,脑肿瘤合作研究协会进行的临床试验表明同单独手术切除相比,肿瘤切除配合术后放疗能加强肿瘤局部控制和延长患者生存期。而且,对系列试验的分析表明在45-62Gy存在着照射剂量—效应关系,患者中位生存时间在小于45Gy照射时为14周,而60Gy照射时为42周。如下表所示。一项医学研究会开展的两种放疗剂量治疗恶性胶质瘤的临床试验更加证实了这一点。这些资料证明了治疗恶性胶质瘤时首先使用术后放疗,其次考虑提高照射剂量的基本原则。单独手术切除而未接受术后放疗患者的中位生存期为14-18周,而60Gy左右的高剂量放疗将生存时间延长到约42周。
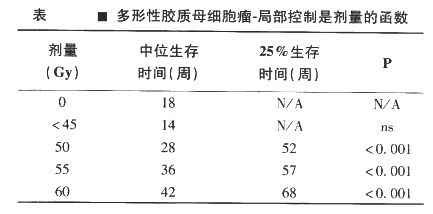
局部控制是剂量的函数;中位生存时间从小于45Gy照射时的14周延长到60Gy照射时的42周。
目前,通过很多临床试验结果,我们有理由认为组织的反应在60Gy达到较大,而提高剂量至80Gy不会产生局部控制和生存期的明显好转。但这并不完全排除在这个范围以外剂量造成局部控制好转的可能性。在以后的研讨中产生了对恶性脑肿瘤进行近距离放疗的方法。从以往临床试验资料来看,无论使用近距离放疗还是外放射治疗,总积累剂量应大于100Gy才能充分控制高度恶性肿瘤的发展。
粒子束放疗
由于提高放疗剂量和使用增敏剂的疗效相对较差,所以对恶性胶质瘤患者试用粒子束进行放疗。在北加利福尼亚肿瘤组织开展的一项|/Ⅱ期临床试验中, Castro和同伴报道了39例复发胶质瘤患者在加利福尼业大学 Lawrence Berkley实验室接受锴电重粒子射线放疗,但试验结果并不优于标准治疗。由于获得带电重粒子比较困难,所以这一领域还缺乏研究4而人们更重视的是中子束放疗。
因为中子束在晚期放射损伤中毒性较大,所以经常将光子和中子混合使用。在80年代中期,RTOG进行了项1期临床试验来评价中子束加强的方法对恶性胶质瘤患者的效果,190例患者随机分人6个不同中子束剂量组,试验结果显示6组患者的生存时间没有性差异。对于间变性星形细胞瘤,高剂量放疗患者比低剂量放疗患者生存时间短,提示中子可能有损伤作用。
中子束治疗恶性脑肿瘤患者的二种方法是硼中子俘获治疗(BNCT)。这种方法使用适宜的硼化试剂来向肿瘤中渗入硼原子,随后使用超热或热中子射线进行放疗,研究者大多为日本学者。据有关文献报道,120多名患者已接受这种治疗,而很多日本学者证明这种方法是合适的。 Laramore和 Spence将数据进行了独自分析,将在日本接受BNCT治疗的美国患者同在RTOG试验中接受常规放疗的患者相比较。两人共获得了14名接受BNCT治疗患者的资料,其中12名可作评价。两组患者的中位生存时间均为10.5个月,但两组相比时未发现BNCT能明显延长生存期。总而言之,已有的文献资料不攴持常规使用粒子束放疗来治疗恶性胶质瘤患者。
预后因子分析
由于Ⅲ期临床试验未能在治疗恶性胶质瘤上得到有意义的发现,所以现在研究的重点是进行一系列Ⅱ期试验,如果在这些试验中发现一些有潜力的药物或者治疗方法时,它们能很快进人随机化Ⅲ期临床试验。为了便利这一过程,确定具有可比性的患者在不同Ⅱ期试验中接受治疗是有用的。
相关资料信息来源:Youmans Neurological Surgery.

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号