一名40岁男士,神经系统检查正常,既往无病史,颈痛病史2年。检查后提示脊索瘤。脊索瘤是少见的局部侵袭性恶性骨肿瘤,从原始脊索残余发展而来,占全部原发性恶性骨肿瘤的1-4%,尽管事实上它们可以沿着中轴骨骼的任何地方形成,但是骶尾部和蝶枕部位是较普遍的,其次是颈胸部和尾骨。
得了脊索瘤能活多久?颅底脊索瘤是少见的恶性肿瘤,在全部颅内肿瘤中发病率低于0.2%,基于人群的研究也证实,脊索瘤的总体发病率为每年每10万人中0.08人,全部年龄组都有机会受到这种疾病的影响,但大多数病例是在成年期间诊断出来的,几乎不会影响儿童和青少年。较大尺寸/体积的肿瘤同样会压迫脑干和小脑,影响共济失调、步态障碍、排尿困难、轻偏瘫或四肢瘫。基于多变量研究,组织学、肿瘤总体积和脑受压是软骨肉瘤和脊索瘤局部控制以及总生存率(OS)的预后特征,去分化型脊索瘤通常预后不良,这种亚型的3年总生存率为60%,而经典型脊索瘤的3年总生存率为89.4%。
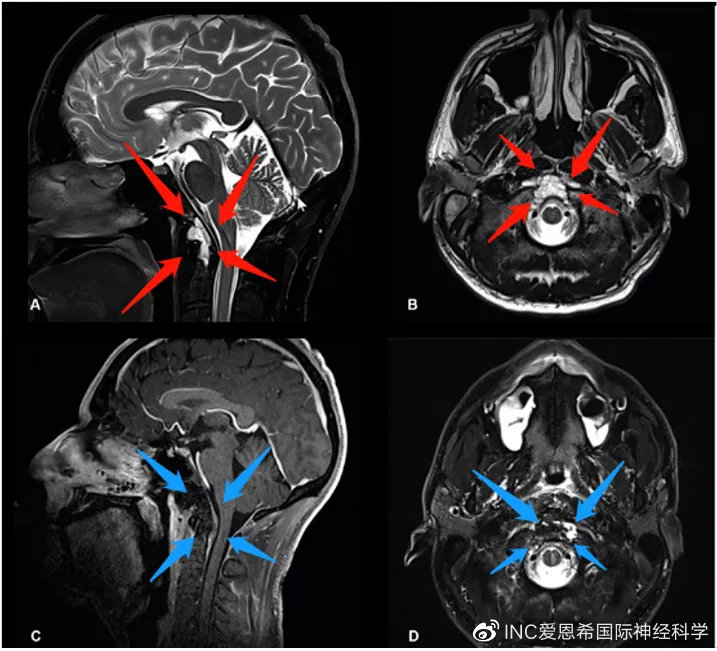
INC国际神经外科医生集团Froelich教授为其经鼻神经内镜全切除后(图1),无神经功能缺损,无肿瘤残余,无其他并发症,这对于术后长期生存效果有较大意义。目前,他正在接受后续的质子放疗。
图1,术前术后影像资料对比,术前(红色箭头):图A、B显示了下斜坡及齿状突可见中线占位病变,影像学表现为脊索瘤侧伸有限。术后(蓝色箭头):图C、D显示了用于闭合瘤腔的脂肪移植物,没有肿瘤残留。术后MRI显示完成了肿瘤全切除。术后患者无神经功能缺损。病理检查显示为典型脊索瘤。
术中情况:
术中通过磁共振成像(MRI)监测术后神经功能缺损和术后肿瘤大小情况。在双鼻孔入路,鼻内窥镜下以30度和45度角行。随后,制作一个心形皮瓣,钻取斜坡以暴露病变(图2)。在初始减压后,轻轻钻取C1环以到达齿状突内及周围的肿瘤,并进行完整切除。
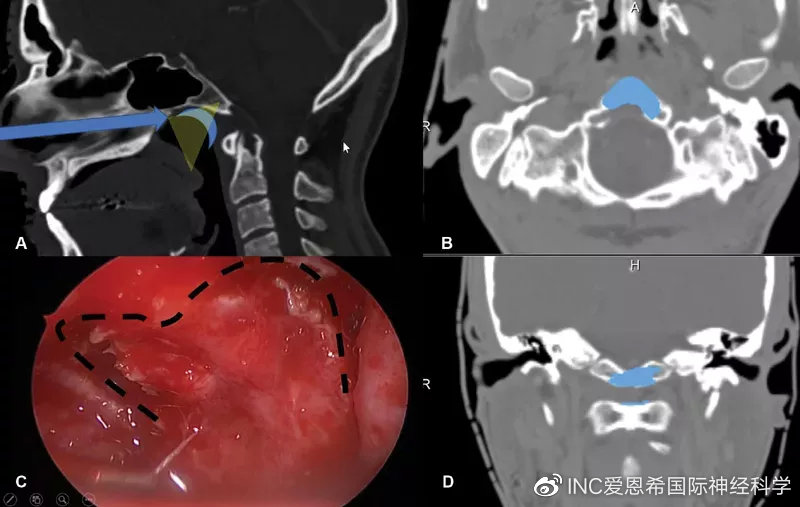
图2:内镜鼻内入路手术技术示意图。(A)显示手术路径(蓝色箭头),以及在鼻咽上部(蓝月牙)形成的心形皮瓣的位置。这张图强调了需要有角度的内窥镜进行更好的术中视野暴露(黄色半透明三角形)(B)为轴向视图,(C)显示了为获得心形皮瓣而进行的切口的术中内窥镜视图,如本例中所用,(D)为冠状视图。(B和D)显示了术后图像分析的结果,在此过程中,Froelich教授对进行骨磨除的部位进行了分段(蓝色),并将其投影到患者的术前CT扫描上。注意,除了下斜坡外,C1环的上部分也被轻微钻孔以到达齿状突的肿瘤。
脊索瘤有哪些症状表现?
脊索瘤通常表现出常见且偶尔令人困惑的症状,这有时会将诊断过程延迟到疾病的晚期,肿瘤的表现可以根据肿瘤的面积、扩张和病变与基本结构的邻近程度而发生本质上的改变。视觉适应症可能包括与颅神经麻痹相关的视力模糊或视力丧失、上睑下垂和视野缺损,可通过肿瘤的面积和发展模式来阐明。脊索瘤通常侵犯岩斜区、咽旁间隙、海绵窦、颞骨、小脑桥脑点和颞下窝等结构。头痛、癫痫、虚弱、呕吐等。是脊索瘤较常见的症状。
脊索瘤能治好吗?
脊索瘤的主要治疗方式是较顺利的手术切除肿瘤。这是为了确保较大限度地减少细胞和降低发病率。在大多数较大的肿瘤中,完全切除在技术上是不可能的,因此需要某种形式的辅助放射治疗(较好是质子束治疗),脊索瘤患者分子靶向治疗的适应症在很大水平上基于大量即将进行的临床试验、回顾性研究和病例报告。在任何情况下,脊索瘤患者的分子靶向治疗方案的适用性和顺利性以及基本的分子机制,都需要更合适的研究和临床调查。随后,需要新的治疗策略来延长患者的生存期,并在生命质量方面取得进展。

INC国际神经外科医生集团旗下国际神经外科顾问团成员、国际神经外联合会(WFNS)颅底手术委员会主席Sebastien Froelich教授,医学博士期间就曾多次获得大学颅底研究奖学金,是法国巴黎Lariboisiere大学较为杰出的年轻医学博士代表之一。
他神经内镜“筷子手法”,为国际神经内镜发展和颅底显微手术技术进步贡献卓著,年纪轻轻就成了国际神外领域手术例数和成功率数一数二的专家,被同行誉为“教授”,在颅底脊索瘤、垂体瘤、脑膜瘤等尤为为精通。
他曾受邀成为50多家医学院的课程主任和讲师,将自己神经外科创新性技术和手术经验交流到了国际各个地区,跟随他学习、进修技术是很多年轻神经外科医生的向往。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号