有这样四位脊索瘤患者:
患者一:Frye,肿瘤已经渗入基底动脉的血管壁及大部分分支,且纤维化程度很高,这意味着需要花费大量时间将肿瘤与血管剥离开,即使全切,预后也可能很差。
患者二:Compton,尽管是单纯的硬膜内脊索瘤,没有明显地侵入岩骨或斜坡,但其高度肥胖的体质导致第一次术后出现了脑脊液漏,这极有可能诱发脑膜炎。
患者三:Jenkins,肿瘤已经使其在围手术期出现部分的外展神经受损,由于其职业为司机,因此保留外展神经对他来说非常重要。然而,由于肿瘤浸润,手术损伤硬膜内外展神经的风险很高。
患者四:Collins,经历过三次手术仍然没有摆脱肿瘤,面对第四次复发,不仅需要处理紧密黏粘的颅内结构,还需要尽可能全切肿瘤,避免再次复发。
不同程度的病情,需要截然不同的处理方式,而他们都是福教授的患者。作为有着近30年脊索瘤治疗经验的大咖,世界神经外科联合会(WFNS)颅底手术委员会前主席 Sebastien Froelich(福教授)最终根据每个人不同的状况给出了具有针对性的手术方案,他们不仅成功尽全切肿瘤,也极大程度地避免了并发症。
福教授是如何做到的?
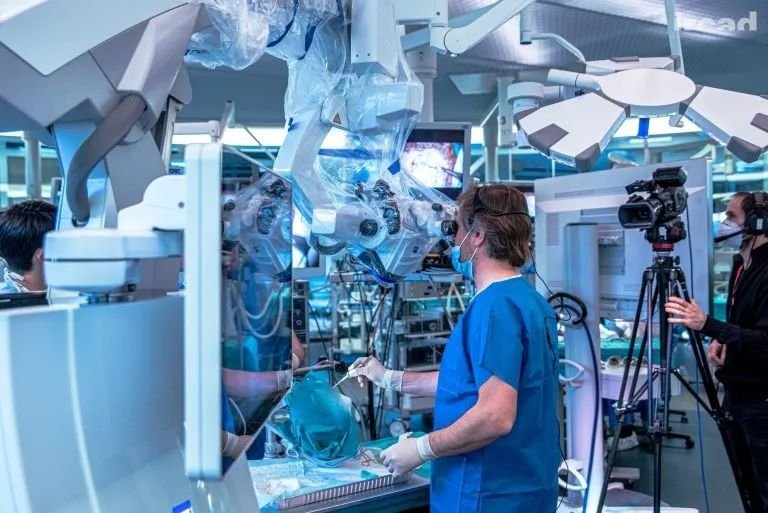
患者一:浸润基底动脉,预后差
福教授:我们发现基底膜完全被肿瘤包裹和阻挡,因此术中花了很长时间才把这些分支从肿瘤中分离出来。在这里,我们使用了“筷子技术”,在狭窄的通道里,可以有足够精准的操作来做到这一点。在这种情况下,我们只使用了一块脂肪来完成闭合,填塞脂肪后,患者术后可以很快就坐起来。我认为其中一个诀窍就是在手术后让病人尽可能快地保持直立的姿势,以降低颅内压。
推荐阅读:人镜合一的“筷子技术”是什么?为何成为制服脑肿瘤的“得力干将”?
患者二:高肥胖体质,脑脊液漏风险高
福教授:这是一个单纯的硬膜内脊索瘤,我必须要很大程度的打开硬膜来取出肿瘤,因此我选择经颅入路,因为我担心在手术中出现脑脊液漏,这对于这位高 BMI 肥胖患者来说风险很高。为了有多条通道来观察颅神经下肿瘤的不同区域,最后我结合了经典的岩骨入路。
在这个患者中,联合入路很直接,这在脊索瘤和岩斜区病变中都比较容易操作,你不需要像岩斜区脑膜瘤那样切除天幕,只需要切开天幕,找到三叉神经,从肿瘤上剥离三叉神经、外展神经,并保护好滑车神经。
最后完全切除了肿瘤,我对这个患者的治疗方法很满意,并且我认为这个患者受益于这个方法,没有产生并发症。
推荐阅读:“为了患者而战!”INC福教授两大武器如何对抗“打不跑”的脊索瘤及并发症?
患者三:保留外展神经,保护神经功能
福教授:这个患者是一个司机,所以保留外展神经对他来说非常重要。我认为手术损伤硬膜内外展神经的风险很高,因为术中很难区分外展神经。因此,在这个病例中,我使用岩前入路,我尽所能通过前岩骨解剖结构吸出肿瘤,因为肿瘤位置变得很低,低于内听道的位置。
我把内镜作为手术的第二部分来切除肿瘤下部,并区分外展神经。他在围手术期有外展神经功能受损,但很快就恢复了,之后他就能继续进行司机的工作,这也是我救治这个患者的首要任务。另一个优势是没有出现脑脊液漏,因为我没有打开脊椎窦。
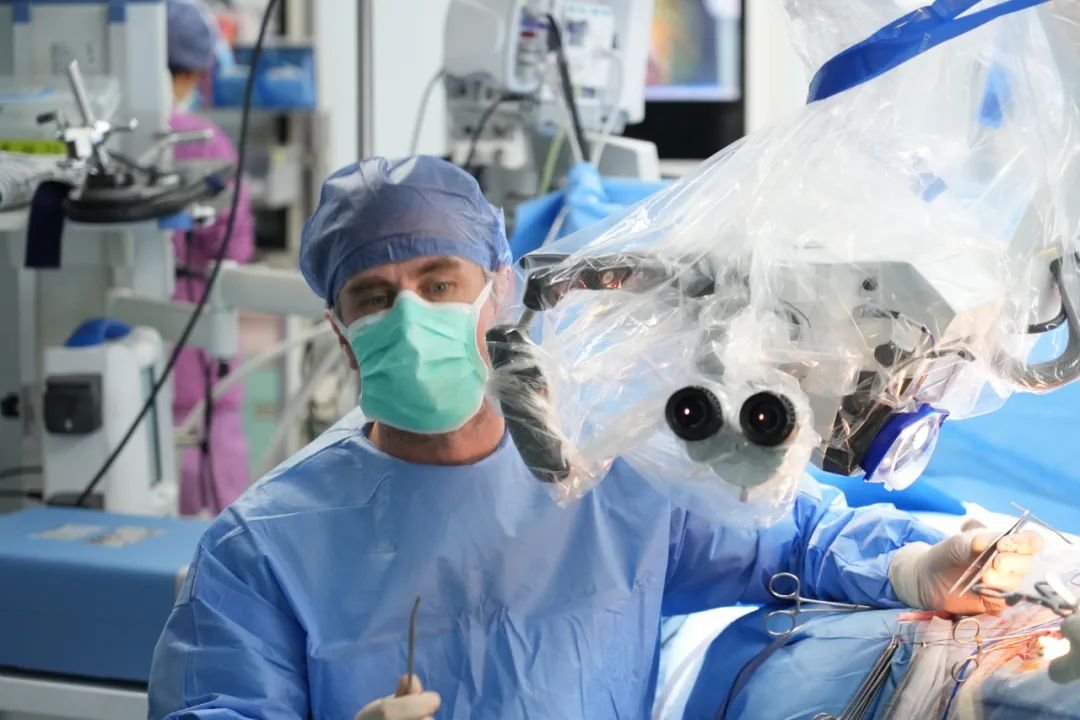
患者四:多次手术+放疗,难以全切
福教授:从颅骨上看,患者以前做过三次手术,所以颅内结构可能有紧密的黏粘,我决定使用经颅入路到岩骨入路,成功取出大部分的肿瘤组织。但是我必须留下渗透到三叉神经的部分肿瘤,因为肿瘤已经浸润到神经中,我很难辨认出肿瘤内部的神经,因此使用了内镜。我找到了最后一部分肿瘤,并用内镜取出了这部分已经进入鞍背的肿瘤。
拥有国际规模较大的脊索瘤患者群还有更多人迎来新生……

福教授及其神经外科手术团队拥有着国际上较大的脊索瘤患者群,他们专注于研究脊索瘤已有20余年,至今成功处理了近300例脊索瘤案例,其中超过80%属于治疗难度较高的颅底和颅颈交界处脊索瘤。在福教授及其团队的努力下,有越来越多的脊索瘤患者迎来了新生……
“两次复发后,我想和世界告别…”患上罕见脑瘤的她,如何开启新的人生
26岁小伙橙子大肿瘤压脑干!「双镜联合」一键解除“高危脑瘤”
“不开颅”的脑瘤内镜手术很简单?INC福教授的创新技术让她不再担心脑脊液漏!
126cm³巨大脊索瘤让他「险些窒息」,INC福教授生死时速下的紧急救援!
“医生,我还想活得更久一点……”患上这种脑瘤,首次治疗效果是关键!
目前,福教授团队正在与专注于分子学、生物学和遗传学的实验室进行合作,开展一系列的基础研究和临床实践,以探索关于脊索瘤的治疗方法。
此外,福教授还长期以主讲人身份在国际IRCAD培训中心颅底进行课程培训,并受邀成为全球 50 多家医学院的课程主任和讲师,擅长在微创手术领域的培训教育。近几年,福教授来到中国广泛开展颅底解剖学、神经内镜在颅底手术中的应用进展、颅颈交界区肿瘤的手术方法等重要讲座,供医学学者共同研究学习。


 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号