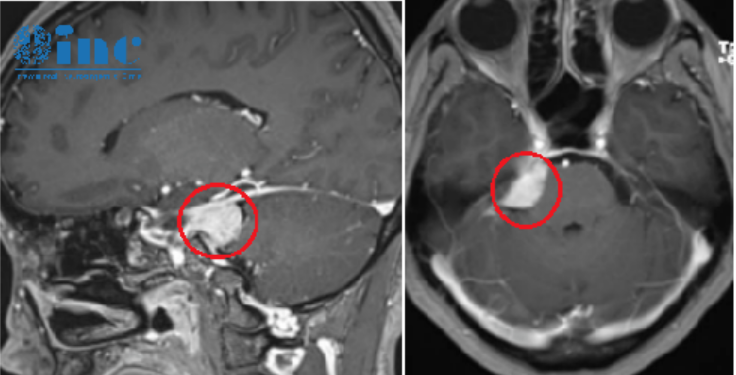
钟女士2022年1月影像检查结果显示:
右侧桥小脑角区占位,肿瘤侵犯到右侧Meckel腔
“之前的医生都告诉我手术风险很大,现在完全不用担心了”
咨询巴教授前
钟女士每每回想起刚查出CPA桥小脑角区脑膜时,医生告诉她的,至今都让她感到绝望。当时医生告诉她,右侧桥小脑角(CPA)区占位,肿瘤位置与三叉神经、面听神经、滑车神经等重要颅神经及海绵窦、小脑关系密切,手术治疗伤及神经的风险很大,也就是说如果手术做不好,钟女士可能以后开口吃饭、睁眼看东西的力气都没有了,也很可能失去视力和听力。这种脑瘤毗邻三叉神经等重要颅神经,无论手术还是不手术,都可能出现致残风险,面瘫、瘫痪,哪一种情况钟女士都无法接受。
她四处查询擅长治疗脑膜瘤的医院和医生,同时也查阅了很多如何治疗脑膜瘤的医学资料。尽管她自己也清楚手术切除是治疗脑膜瘤的合适方法,但是如果切除不干净,肿瘤残留较多,病情就会频繁复发,需要反复手术或者放化疗,这对于患者来说太受折磨了,如果术中伤及神经,术后眼睛睁不开、耳朵听不见、肢体无力……这些都是她不想承受的结果。更令她感到绝望的是,咨询过很多国内医院医生都表示手术风险很大,建议先保守治疗。
咨询巴教授后
巴教授在详细诊断病情后表示,肿瘤位于桥小脑角区,是长在大脑与小脑之间硬脑膜隔上的脑膜瘤),已经侵犯到右侧Meckel腔。于他而言,显微外科手术可以很好地完成肿瘤切除,不会出现并发症。谨慎的评估肿瘤切除率在97到99%之间(这意味着手术全切肿瘤的可能性也很大,很可能达到全切切除,就如在以往的术前评估中,巴教授评估患者术后面瘫发生率为3%,而实际很多患者手术后没有并发症出现。)
INC德国神经外科专家巴特朗菲教授咨询意见回复
“早知道可以有手术的机会,我就不会选择伽马刀了”
咨询巴教授前
鉴于手术风险很大,钟女士在医生的建议下选择了伽马刀治疗,并且她找了国内伽马刀医院进行治疗,可是七八个月过去了,并没有明显治疗效果,这使她更焦虑了。“我现在真的有些慌了,伽马刀治疗根本没什么效果,肿瘤还是那么大,又不敢手术,害怕手术后成为残疾人。现在偶尔耳鸣,不知道以后还会出现什么更严重的症状,在网上看到很多病情严重的病友有出现癫痫、肢体瘫痪、失去视力的,我也很担心这些……”钟女士在接受伽马刀治疗无效后这样说。接下来还能怎么治疗?
咨询巴教授后
巴教授表示如果是初治时,根据肿瘤的位置,大小和患者的年龄等因素,他会建议患者手术,而不是伽马刀治疗。现在,由于已经做了伽马刀治疗,可以观察伽玛刀治疗的效果,并且只需通过复查MRI观察肿瘤。但是,如果以后出现肿瘤生长的征象,那么他肯定还是会建议她接受手术治疗。
除去治疗,跨过这道“心理门槛”,也是必修课
咨询巴教授前
很多脑瘤患者,特别是得不到正确治疗的,当他们从医生手里接过诊断书,被宣布无法手术时,人生便再也不同。疼痛、孤独、焦虑,是他们每日必修的课题。“我为什么会患上这样的病?难道以后真的要成为一个残疾的病人?往后余生都要在疾病的煎熬中度过?……”钟女士内心无数次涌起这样痛苦且无奈的感慨。想到往后余生都将与病魔为伴,身体将逐渐出现各种各样的症状,钟女士就感觉惶恐。而死亡,是其中较直逼人心的问题。
图片
咨询巴教授后
和教授咨询完之后,钟女士慢慢恢复了本来的开心与自信,原本觉得没戏了,国内说的风险那么大,觉得自己要嘛就一直被焦虑折磨,要嘛一直被疾病折磨。反正就是很担心,甚至有些抑郁了,但是和教授咨询完之后,看到教授充满信心的回复,各种状态都好了。
对于这一次的咨询,钟女士充满了感激,感谢自己当时的决定,感谢INC的协助,感谢巴教授愿意为其手术。关于下一步的治疗,钟女士愿意等待巴教授再次来华时,为其示范教学手术。热爱生活,为了能够好好活下去,钟女士一家四处求医,不放弃较后一丝希望,终于功夫不负有心人,一场远程咨询后迎来了新的生机。那么,对于许许多多脑膜瘤患者而言,如何在一开始治疗时就获得较佳治疗方案?她的宝贵经验有哪些可以借鉴?INC为您盘点:
脑膜瘤治疗常见问题答疑
桥小脑角脑膜瘤为何手术难度大?
桥小脑角区肿瘤约占全部颅内肿瘤的10%,其中约6%~15%为脑膜瘤。这些肿瘤通常起源于颞骨岩部外侧到V颅神经间后表面的硬脑膜。Cushing和Eisenhardt首先在1938描述其类似于“听神经瘤”。肿瘤起源部位常使其临近的重要血管解剖结构发生变化扭曲。因为大部分CPA脑膜瘤源于颅神经后方(Ⅴ、Ⅶ/Ⅷ、Ⅸ和Ⅹ),这些神经被向前推移,与肿瘤间有完整的蛛网膜分隔。然而,因为这些结构处于术者的视野盲区,在肿瘤切除后期才被辨识,所以易受到手术操作的损伤。邻近病变向内侧移位的血管包括基底动脉、椎动脉、小脑前下动脉、小脑后下动脉。
肿瘤位置越靠内侧,累及Meckel’s腔、内听道(IAC)、幕上、颈静脉孔或枕骨大孔的,预示着更糟的预后;累及颈静脉孔的肿瘤与手术并发症的发生较密切相关。
插入动画脑膜瘤治疗手术还是伽马刀?
桥小脑角脑膜瘤什么情况下优选手术治疗?
脑膜瘤可选择的处理方法包括:连续的影像学观察,手术切除、立体定向放射(Stereotactic Radiosurgery,SRS)治疗或者手术切除联合SRS。老年患者罹患无症状的小肿瘤或有轻微症状的肿瘤,抑或合并相关医疗禁忌症的,可予连续的影像学观察。治疗主要针对持续增大的肿瘤。对于体积小但无占位效应的肿瘤可采取立体定向放射治疗。对因占位效应继发神经功能障碍的肿瘤应切除,并以全切为目标.然而,全切肿瘤不应该损害神经功能。对于复杂的颅底脑膜瘤,次全切除能以保留神经功能,随后对于残余肿瘤进行辅助立体定向放射治疗。
巴教授的目标偏好全切肿瘤,但亦接受为保留功能而行次全切除,这些基于术中情况而定。随后通过连续的影像检查来监测残余肿瘤的情况。并将SRS备用于治疗影像学随访发现增大的残余肿瘤。
桥小脑角脑膜瘤什么情况下需要放疗?
非手术治疗用于复发脑膜瘤或未能全切除的脑膜瘤,可以采用标准放疗或立体定向放疗。放疗可能对控制肿瘤有益,同时需考虑放疗众所周知的副作用及并发症。Guthrie及其同事们明总结“当选择手术治疗脑膜瘤时,放疗用于以下方面:(1)恶性脑膜瘤术后;(2)未能全切的脑膜瘤,估计很可能较终复发;(3)存在多个复发的肿瘤,再手术风险很大;(4)单独治疗症状进行性恶化而又不能手术治疗的脑膜瘤”。然而,神经外科界越来越多地采用立体定向放疗作为一种辅助治疗手段,但将其作为难以手术切除后脑膜瘤(如海绵窦或斜坡脑膜瘤)的优选治疗目前还存在争议。
桥小脑角脑膜瘤为什么需要尽可能地寻求脑膜瘤全切?
神经外科手术切除是主要的治疗方法。放射治疗的作用仍有争议,主要用于辅助治疗非根治性切除或复发的脑膜瘤。除了脑膜瘤本身的级别以外,脑膜瘤切除的程度是影响脑膜瘤复发的一位重要因素。
1级:肿瘤全切除并切除肿瘤累及的硬膜和颅骨;
2级:肿瘤全切除并用激光或电灼肿瘤附着硬膜;
3级:肿瘤全切除,肿瘤附着的硬膜没有任何处理;
4级:部分切除肿瘤;
5级:单纯肿瘤减压或活检。近年来很多学者通过临床和基础观察提出Simpson 0级切除的概念,也就是切除受累硬膜周围2cm的正常硬膜。
1级脑膜瘤一般是良性轴外肿瘤,与周围脑组织界限清楚,大部分肿瘤可实现Simpson0级切除而避免复发。对于2级和3级的脑膜瘤,可实现Simpson1-4级切除,但是术后复发率较高。研究显示,Simpson 1、2级术后5年肿瘤复发率为4%-9%,Simpson3、4级术后5年肿瘤复发率25%-45%,且随着随访时间的延长复发率逐渐增高。多名神经外科医生研究报道的5年复发/进展率在全切除后约为10%,在非根治性切除后约为45%。详细见下表:
由以上数据可以看出,全切手术的复发率明显是低于非全切手术的复发率。因此,得了脑膜瘤,手术一般是根治性的一线解决办法,不同的位置脑膜瘤及生长特点、不同的术者直接决定着脑膜瘤切除程度的高度和并发症发生率的高低,由此决定着术后生存质量和肿瘤复发率的高低。
因为位置复杂,医生说手术将有偏瘫、出血等多重并发症风险,我该怎么办?
脑膜瘤并发症的发生率及恢复时间与肿瘤位置、生长特点、术者的技术经验等息息相关,对于解剖位置比较复杂的脑膜瘤,例如桥小脑角区、枕骨大孔区、斜坡位置深,风险高,可操作空间狭窄,切除肿瘤需跨过很多神经,容易损伤神经及脑干。手术难度大,导致切除不干净,如果强行切除,神经损伤引起瘫痪等副作用的风险就急剧升高。
例如此病例,从影像资料来看,钟女士Meckel腔的肿瘤如果要切很干净,容易伤到三叉神经,术后会出现咀嚼困难、张口无力等症状。如果为了保护神经功能,术后有小米粒大小(1%)的残留,从长期来看,可能五年、十年也不会生长很大,这样可以确定更长久的生活质量,是值得的。
如果因担心手术并发症而不手术,现在脑膜瘤已经长到神经洞里了(就是Meckel腔),后续瘤子越来越大没有空间再长,肿瘤周边的多条重要功能神经和小脑等重要脑组织必受影响,可能出现耳鸣、复视、走路不稳、共济失调等症状,如果肿瘤大到压迫中脑导水管,使四脑室受压移位,会出现肢体瘫痪等更严重的后果,等瘤子大了手术风险也更大。随着肿瘤生长,脑膜瘤后续可能吃到骨头(侵犯骨质),那时候就更难全切,或者要全切就更容易伤到神经,需要医生技术更高。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号