从小我们在看三国演义的时候,就不得不为很多古人的生平遭际感到惋惜。就比如说三国演义里面提到的华佗,说曹操有头风病,一疼起来,脑袋头疼欲裂。华佗来一看说没关系,丞相您这病我能治,只要把您的脑袋劈开就可以了。那个时代的人,哪敢想像这个事情。于是曹操一怒之下就把华佗给杀了,导致他的医术也没有传下来,当然这只是传说。不过它也体现出我们,自古至今对于大脑都是非常重视的,尤其是在大脑上动手术。对于一些神经外科疾病患者,提到要开颅手术,都会非常小心,甚至心里会觉得可怕。
开颅是很可怕,那么内镜可以很好解决问题吗?
开颅,把脑袋打开,那得多可怕啊。开完颅之后能不能好利索,这恐怕是很多人都担心的问题。
有没有不开颅,同样能把病治好的技术有吗?神经内镜技术就为医生多提供了一种治疗手段或者工具。
曾有医学家说,上帝给人类创造了很多天然通道,鼻通道就是其中之一。当神经外科医生拿到这把钥匙,就可以经鼻完成更多的手术,治疗更多的疾病。所以说,内镜颅底外科就是得益于这样一个天然的解剖结构作为基础。
90年代初,鼻内镜手术出现,这意味着通过先进的技术,鼻腔内的世界可以完全袒露在手术医生的面前。而神经外科医生的操作器械可以探进鼻腔这条狭小的通路,摘除病灶,探向更多可能。
但是,对于患者来说,受痛苦小了,但是这么点儿一个东西进去,能很好地解决问题吗?INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(塞巴斯蒂安·福洛里希教授,福教授),这位国际神外内镜和显微镜“双镜联合”手术大咖,就对此做了深入的研究。
INC福教授经鼻内镜手术斜坡脊索瘤案例分享
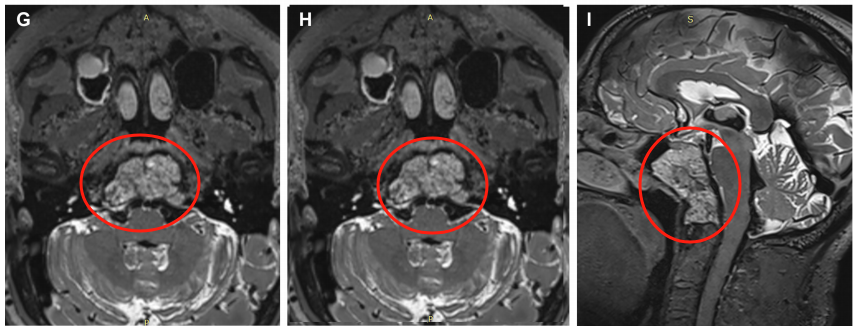
Alex 65岁,因展神经麻痹,出现眼睑下垂、斜视、眼外直肌瘫痪等,被转诊到福教授所在科室,检查MRI显示巨大斜坡脊索瘤,延伸到寰枢椎、岩尖、下斜坡和右枕髁。
▼术前MRI显示一个大的斜坡脊索瘤延伸到蝶窦,寰枢椎、岩尖、下斜坡和右枕髁。
福教授主要手术过程:
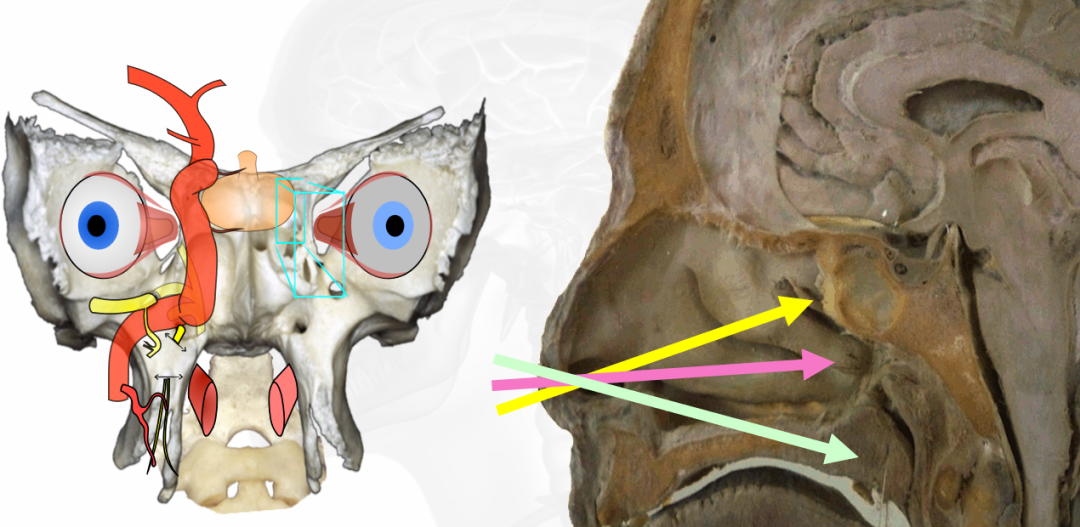
使用福教授创新的“筷子技术”神经内镜手术,从右侧蝶窦水平到鼻后孔垂直切开鼻腔粘膜,部分分离鼻腔粘膜,打开蝶窦。
▼单鼻孔经鼻内镜手术操作示意图
识别、定位斜坡旁两侧颈内动脉ICA,并磨除斜坡骨质以暴露脊索瘤下侧面。
然后使用角度为30°、45°和70°的内镜切除肿瘤。
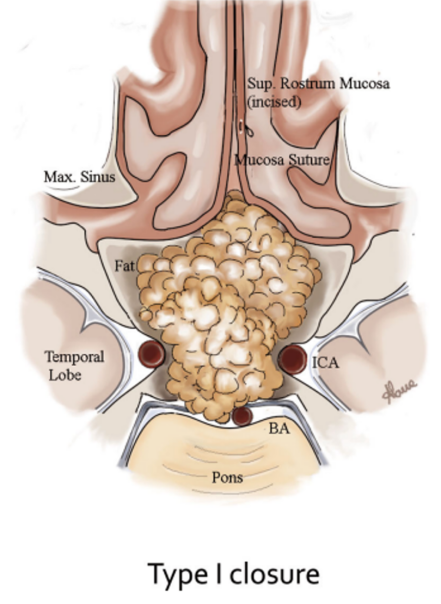
肿瘤切除后,切除蝶窦粘膜,将脂肪放置于肿瘤腔内和蝶窦内。然后缝合切口(I型)。
▼福教授团队提出的EEA手术颅底重建鼻粘膜修复技术:I型缝合技术。
·在I型中,鼻粘膜在鼻窦的右侧或左侧切开,并用连续缝合。
定位识别蝶窦口,用补片填充,并用纤维胶覆盖。
术后MRI证实肿瘤完全切除,无脑水肿和脑出血。术后2月随访,内镜检查没有发现结痂,患者也没有抱怨任何鼻腔不适。
▼术后MRI证实肿瘤完全切除,显示用于术后残腔重建填充的脂肪(白色箭头表示脂肪移植)。
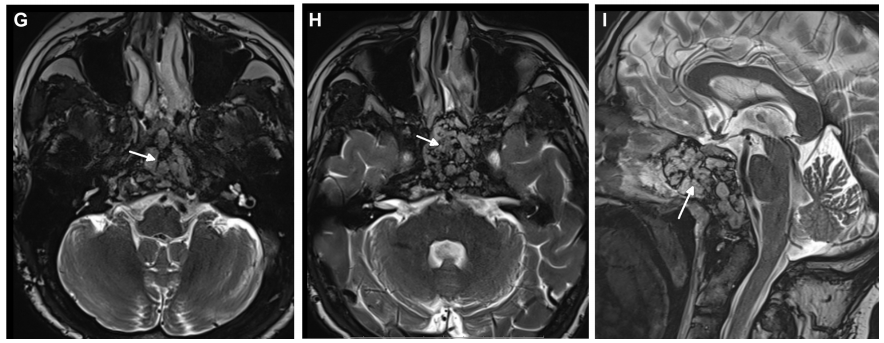
颅底脊索瘤内镜经鼻入路
在过去的二十余年间,采用经鼻入路手术在颅颈交界、斜坡、蝶鞍等部位的应用日益广泛,对于治疗脊索瘤具有重大意义。由于这些区域位于身体的中线部位,经鼻途径可能是抵达颅颈交界斜坡区域的最优路径,因此,这种手术方式无疑是治疗相关病变十分关键的利器。与传统开颅手术相比,神经内镜下扩大经鼻入路手术,通过鼻腔将内镜和手术器械引入进行肿瘤切除,具有手术成功率较高、手术时间短、恢复快、住院时间短等显著优势。
福教授对Lariboisiere医院收治的颅底脊索瘤患者进行了内镜治疗的回顾性分析,涉及超过100名接受鼻内镜手术的患者。在治疗CCJ脊索瘤的过程中,有时需要分两阶段进行手术。例如,据他们报道,有68%的患者在入院前已接受过手术。然而,实际操作中,鼻内镜手术的再次手术十分具有挑战,尤其是当患者出现脑脊液漏或缺乏黏膜瓣的情况下。对于之前有过手术史的患者,再次手术的完全切除率会有所下降。在福教授的研究中,首次手术患者的完全切除率达到了74%,而之前手术过的患者再次手术的完全切除率仅为32%。此外,接受过放射治疗的患者再次手术同样困难重重,因为手术闭合是一个极大的挑战,即便使用皮瓣也不总能有效闭合。另一个需要注意的问题是,颅底脊索瘤患者在内镜手术后可能会面临脑脊液漏的风险。
鼻内入路的局性:
目前的局限性主要源于肿瘤位置较低,位于鼻内入路的下界,位置深邃。在处理下斜坡病变时,经鼻入路的解剖限制标志包括舌下管、咽鼓管和颈内动脉。此外,硬腭的结构决定了经鼻内镜手术的可达性越向下,手术空间越狭窄,尤其是对于侧方病变。实际上,在通过经鼻内镜手术对以颅颈交界区为中心的病变进行次全切除时,即便使用角度内镜,肿瘤残留在外侧区域的情况也时常发生。作为一个实用的术前评估规则,在考虑经鼻内镜手术或远外侧入路时,术前影像学上确定肿瘤是否侵犯舌下神经管外侧区域至关重要。
在治疗颅颈交界脊索瘤时,如果选择内镜手术,需要牺牲正常组织,包括移除粘膜、肌肉,有时甚至是鼻甲;手术还可能对血管结构造成风险,特别是颈内动脉和副神经;同时,如果打开硬脑膜,发生脊液漏的风险也相对较高。

福教授:如何才能降低患者的手术并发症呢?
首先,需要需要改善硬脑膜的缝合闭合,脑膜闭合仍然是鼻内镜手术的一大挑战,应该尽量降低操作的侵入性,回到内镜使用的真正意义上来。要尽量深入检查到角落,即使是偏远、折角的位置,避免使用不必要的宽通道,因为如果我们把所有东西都切除到鼻子里,内镜的意义何在。我们还需要考虑使用内镜的入路选择,这对脊索瘤很有帮助,不同生长特点的脊索瘤需要考虑手术入路的个体差异。在神经内镜联合显微镜手术手术中,可发挥内镜的观察作用,你也可以用它来进入术野深部区域,也可以观察到“死角”区域。
01. 改善硬脑膜闭合
对于硬膜的闭合,福教授采用了各种技术,Multilayer、Gasket-seal,用过缝合线以及各种各样的产品(Multilayer、Gasket Seal、Sutures、Duraseal、Fat、Glue、Bone)。
在解决脑脊液漏的问题时,特别需要关注颅内压的控制。如果颅内压控制不当导致压力升高,就必须采取措施进行闭合,因为脑脊液漏(CFS)会迫使闭合操作,因此控制颅内压至关重要,无论是通过腰椎管引流、腰椎管分流管,还是通过体位控制都是必要的。在大多数病例中,福教授采用了脂肪型鼻中隔皮瓣。术后管理重点在于控制颅内压,以减少脑脊液漏的风险,福教授认为这是避免术后脑脊液漏发生的重要因素之一。
3F脂肪技术- Naples , ITALY
1、脂肪填充
2、皮瓣闭合
3、尽可能快地保持患者直立的姿势,以降低颅内压
02. 微创手术入路:筷子手法可以有效保护鼻内解剖结构
福教授致力于减轻手术入路的侵袭性,致力于实现微创手术,因为这正是内镜技术的核心价值。
在进行经鼻入路的神经内镜手术时,大多数中国神经外科医师习惯于使用左手持握神经内镜,右手操作手术器械,如吸引器、刮匙、双极电凝等。在需要更精细的操作时,可能需要助手协助持握吸引器或神经内镜,甚至可能需要两人四手协同操作。由于鼻腔空间狭小,如果助手操作不熟练或团队配合不够默契,手术过程中常常会发生鼻腔内器械相互干扰的情况。
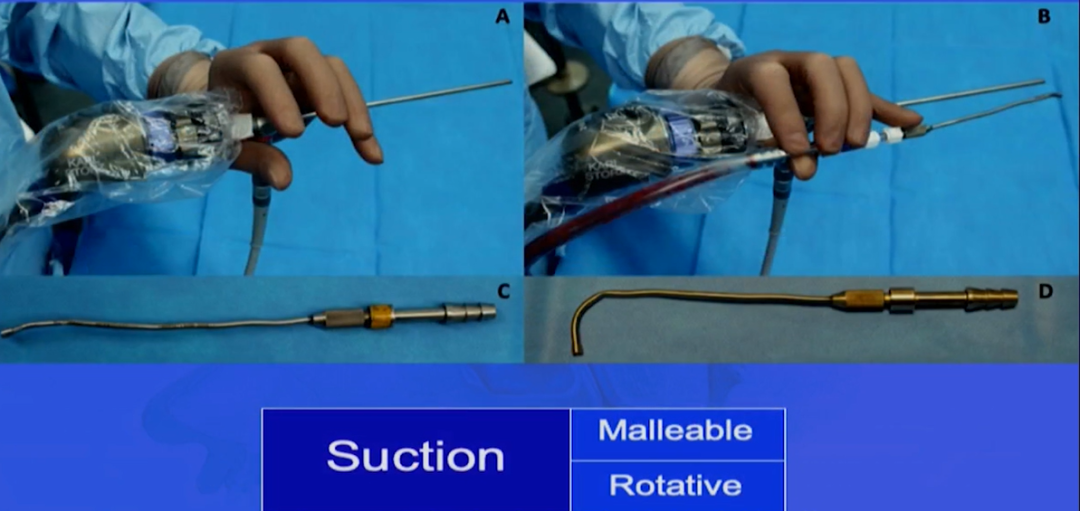
为了解决这一问题,福教授提出了一种名为“筷子技术”(chopsticks technique)的方法,该技术使得术者能够同时操控“内镜、吸引器以及第三种器械”,实现了真正的“人镜合一”。在这种技术中,术者的操作手可以灵活地旋转吸引器。该技术的目的是保护鼻腔内的解剖结构,操作过程中主刀医生并不直接持握内镜,而是依靠鼻腔内的结构来支撑内镜。医生只需专注于吸引器的操作,这样就能采用单鼻孔技术,在鼻腔内进行精确的操作。由于操作通道通常较为狭窄,如果内镜开口过大,这种方法将不适用,因此这项技术是基于狭窄操作空间而设计的。
国际神经内镜大咖

INC国际福教授相关阅读
“颅内外疯狂生长”Meckel腔脑膜瘤复发,福教授如何“双镜手术破局”
经历三次手术的脊索瘤患者,福教授“双镜联合”手术后两年无复发!
脑瘤手术两大宝“显微镜+内镜”,他如何巧妙运用“双镜”实现全切手术?

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号