岩斜坡区脑膜瘤,约占颅内脑膜瘤的 2%。患者通常表现为颅内压增高,以头痛较常见,常以颈部和枕部疼痛为主,其他症状包括视盘水肿等,此外,还容易出现听力下降、面瘫、吞咽困难、前庭功能障碍。尽管在过去的几十年里,岩斜区脑膜瘤的外科手术效果在不断进步,但是,岩斜区脑膜瘤仍然是神经外科医生面临的一个巨大挑战。
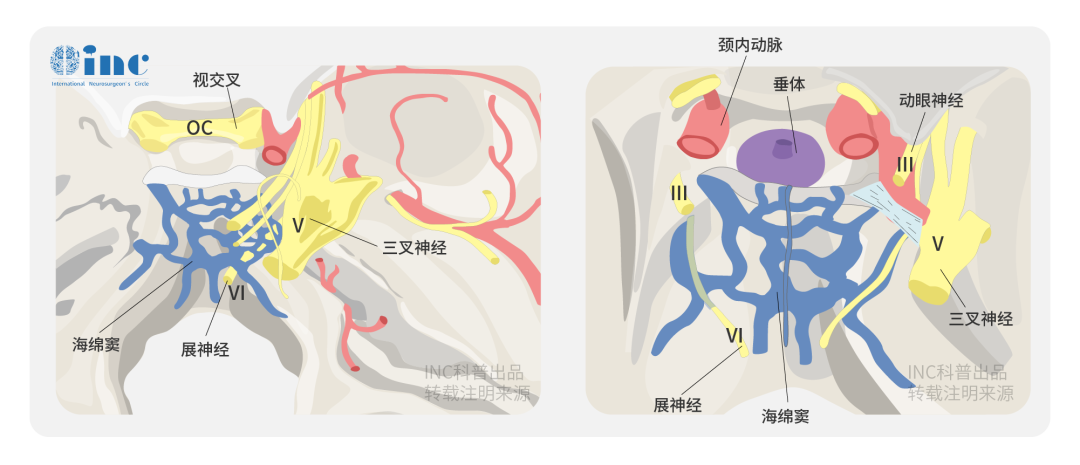
颅神经、基底动脉(BA)等主要血管及其穿支与脑干相邻、粘连,导致了手术的高风险。关于岩斜区脑膜瘤的治疗,目前仍有许多争议,特别是手术入路的选择,不仅关乎切除率,更与患者的预后紧密联系。
INC旗下世界神经外科顾问团(WANG)的专家成员Sebastien Froelich 教授、Henry W.S. Schroeder 教授、Volker Seifert 教授等共同参与了治疗共识解读,他们正式讨论了关于岩斜区脑膜瘤的一系列问题,并提出对岩斜区脑膜瘤的管理建议,其中就包括手术入路的选择。

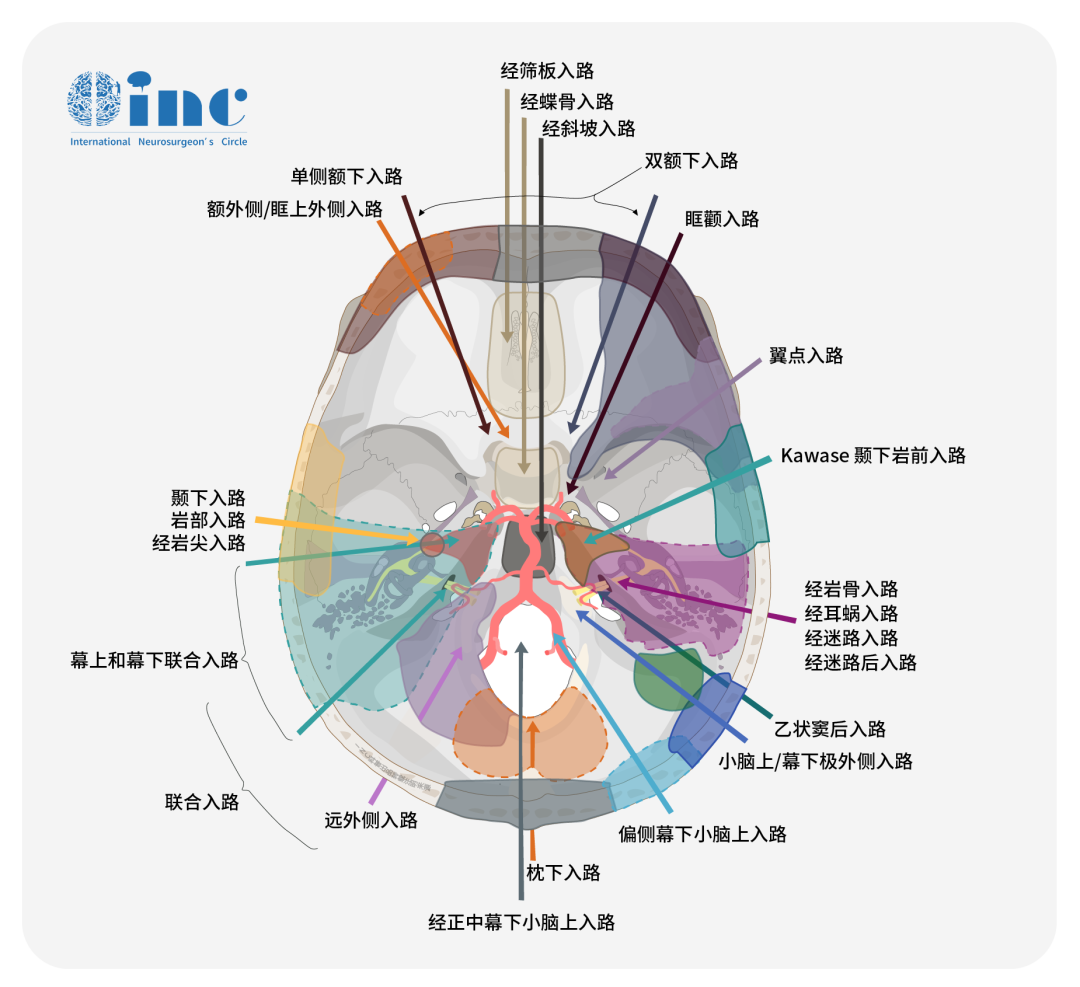
岩斜区脑膜瘤的手术入路盘点
从20世纪80年代开始,颅底外科的先行者们改进了经岩骨入路进入岩斜区,以降低发病率和死亡率。这些手术入路为了改善肿瘤和周围神经血管结构的可视化、缩短手术距离、减少脑牵引,直接从脑膜瘤的骨-硬膜起始部位进入病灶并实现肿瘤的全切。
然而,通过岩骨的方法有一些重要的缺点,在过去的20年里,这种复杂方法的使用变得越来越少,部分原因是由于立体定向放疗的广泛应用。一般情况下,手术入路的选择应根据肿瘤的主体范围、临床检查情况、患者年龄以及外科医生对所建议手术入路的习惯和偏好进行选择。
01 乙状窦后入路及其改良
乙状窦后入路较适合向后颅窝大范围生长延伸的岩斜区脑膜瘤。这是一种简单快捷的手术入路,为大多数神经外科医生所熟悉,并避免了许多与术中颞叶牵引相关的并发症,如静脉梗塞。该方法的主要缺点是术野较深,和中枢神经 VII-VIII的操作经常在手术术野之外,因此容易导致术后面瘫。
另一个缺点是与其他入路(如联合岩斜磨除术)相比,它只有一个入路和一个狭窄的工作范围,后者可以获得更大的手术视野和多条轨迹,将肿瘤与关键的神经血管结构分离。在硬膜内钻孔仍然是一项具有挑战性的手术,并且由于Meckel腔的可视化受限,肿瘤切除基于牵引,因此依赖于肿瘤与颅神经之间的粘附。
最后,与经岩骨入路相比,乙状窦后入路切除肿瘤前近基底血管进行广泛断流的可能性也较小。幕下小脑上入路是经典乙状窦后入路的一种变体,对开颅手术进行了较小的修改。实际上,乙状窦后入路和小脑幕上入路都可以使用。
02 颞前入路
颞前入路通常是基于额颞开颅术加上去除眶外侧边缘或颧骨。颞前开颅术是根据病变的延伸进行一次或两次切除。下一步是硬膜外处理, 旨在与关键操作术野中在剥离海绵窦的侧壁之间建立出手术术野。此入路将肿瘤的海绵窦内部分(应该留下的部分)与硬膜内部分(应该切除的部分)划清界限。
该方法的其他优点是避免了硬膜内颞叶牵引和对来自脑膜中动脉和大脑中动脉的基底动脉的控制。它适合于以颅中窝和海绵窦为主的蝶骨棘-海绵窦-岩斜坡脑膜瘤。该手术入路主要的手术并发症表现为动眼神经、滑车神经损伤,以及手术对进入内听道水平以下的肿瘤难以切除。即使经过一些后来的改良,如颞前经Mekel腔入路,也无法进入下斜坡区。
03 经岩骨入路
经岩骨入路包括前路岩骨切除术、后路岩骨切除术或两者的联合。INC旗下世界神经外科顾问团(WANG)的Kawase教授早已深入挖掘了岩前入路,在岩斜区脑膜瘤未向下或向外侧延伸至内听道的情况下,它是一种选择。
听神经/面神经(CNs VII/VIII)的控制可通过在IAC与上半规管之间的耳后三角钻孔和使用内窥镜来实现。Adachi 等人描述了这一普遍规律的例外情况,主要是基于对供血动脉的评估。Kawase教授等认为,与经岩后入路相比,岩前入路降低了面神经麻痹、听力损失和脑脊液漏的风险。
然而,该入路仍有损伤岩浅大神经(GSPN)和膝状神经节(GG)的风险,主要是由岩浅大神经裂开、膝状神经节从膝状神经节上撕脱或膝状神经节从后至前牵引引起面神经麻痹。
04 内镜经鼻入路
在过去的几年中,大量的关于经鼻扩大入路(EEA)进入岩斜坡区的解剖研究被发表出来。这些研究了使用 EEA 进入这一复杂的区域,目的是避免脑牵引,减少穿越手术野的颅神经损伤,特别是使用乙状窦后入路时。
Van Gompel等人研究了内镜下前路岩骨切除术,发现与经颅前路岩石切除术相比,内镜下岩前入路可进入的手术术野区域较小。内镜下岩前入路的局限性后来被同组证实。其他学者指出颅神经的位置是选择手术入路的关键因素。
在真正的岩斜坡脑膜瘤中,CN VI通常向内侧移位,从而使 EEA 不合适。起源于正中线的斜坡中段肿瘤是罕见的,但它们倾向于CN V和CN VI向外侧移位,使它们成为EEA的良好候选。EEA用于切除岩斜坡脑膜瘤很少,Gardner等人最近的一篇文章报告的脑脊液漏率高(28.1%),肿瘤全切率极低(18.8%)。

选择合适的手术入路应考虑肿瘤的位置(后颅窝、中颅窝或横跨颅中、后窝)、患者的年龄、术前神经功能障碍(包括听力、面瘫等)、手术切除范围以及外科医生对手术技术的信心。不同的手术入路(甚至是联合入路)都可以取得很好的效果,但没有一种手术入路被明确证明是更好的。
经岩骨入路是很有价值的,特别是当根据术前影像特征预期肿瘤的牢固一致性时。如果肿瘤具有高均匀T2信号,且病灶柔软、可吸吮、蛛网膜裂面清晰、易于处理,则应考虑采用经典的乙状窦后入路。
INC福教授联合岩骨入路实现近全切
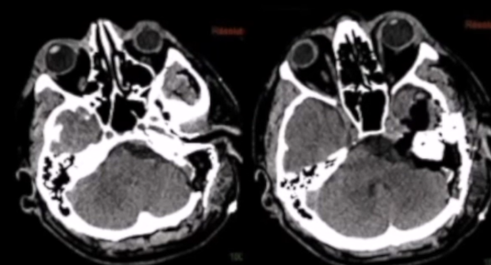
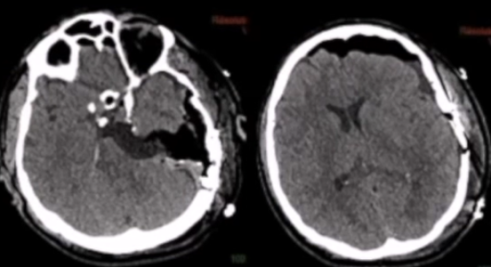
54岁男性,患者因左侧岩斜区的大型脑膜瘤而出现了一系列症状,包括持续的头痛、吞咽困难以及三叉神经痛,患者MR检查明确巨大岩斜区脑膜瘤,手术治疗难度大。最终福教授采用了联合岩骨入路的方法,成功地对肿瘤进行了手术切除。术后CT未显示任何术后并发症,MRI显示脑膜瘤几乎完全切除。
关于 INC 福教授

福洛里希教授是国际知名的神经外科内镜手术专家。对于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤等都有大量的临床治疗经验,多采取神经内镜下颅内高难度位置的微创手术。他尤其擅长神经内镜鼻内入路的颅底肿瘤切除。他提出了克服脊索瘤的颅底基础方法、鼻内镜和下鼻甲联合皮瓣修复扩大鼻内入路后大面积颅底缺损的手术方法,这对于颅底脊索瘤的治疗、对于患者的预后具有重要意义。
推荐阅读:
“医生,我还想活得更久一点……”患上这种脑瘤,首次治疗效果是关键!
全切、无并发症、低复发率——INC国际福教授颅颈交界区脊索瘤手术实例合集
颈椎疼痛背后的“瘤”患脊索瘤!福教授“心形”重建技术“不瘤后患”
选对方法,死亡率减少 5.85 倍!什么才是脊索瘤的治疗“良方”?
什么肿瘤竟然能长到颅外?福教授一次“双镜联合”手术几乎不留后患!

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号