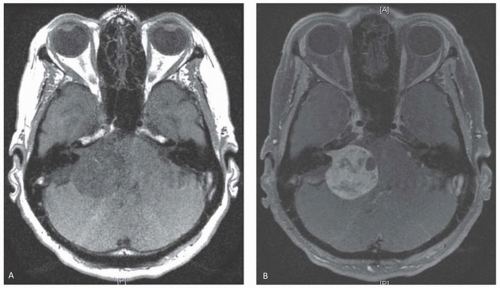
前庭神经鞘瘤(如听神经瘤、听神经纤维瘤)是一种生长缓慢的良性轴外肿瘤,常见于八脑神经的前庭上部。前庭神经鞘瘤占颅内肿瘤的8%至10%。肿瘤可能偶发(95%)或与2型神经纤维瘤病(NF2)有关。据信散发病例的发生率为每10万人年1例,中位年龄为50岁。由于磁共振成像的普及,前庭神经鞘瘤的发病率较近有所增加,而诊断时的典型大小有所下降。
治疗策略
治疗的目标是治愈肿瘤,同时保留完整的神经功能。诊断后,前庭神经鞘瘤患者有几种选择来处理他们的肿瘤,包括连续影像观察、立体定向放射外科、分次放射治疗和显微外科手术。治疗方式的选择取决于肿瘤大小、症状、患者年龄、患者健康状况和患者偏好。图102.2代表前庭神经鞘瘤初始诊断后的决策树。一般来说,20毫米或更小的非囊性、非NF2血管内肿瘤或桥小脑角肿瘤可随后进行一系列影像学和听力测试。大于15到20毫米的肿瘤应该治疗。NF2病患者是一个挑战,应该在个案的基础上进行评估。
观察/期待管理
观察一系列临床评估和随访磁共振成像监测肿瘤生长的迹象是前庭神经鞘瘤治疗的一种选择。使用这种方法的患者使用磁共振成像进行监测,直到症状的进展或肿瘤的生长证明需要更具侵入性的治疗。诊断后2年内每6个月进行一次成像。如果稳定,成像每年进行一次,直到诊断后5年,然后在诊断后7、9和14年进行。然而,观察并非没有风险,因为肿瘤生长速度和症状进展是不可评估的。到了10年,大多数临床经验表明,大多数患者会有肿瘤生长和进展的症状。因此,“等待和扫描”方法应该主要用于老年患者和那些其内科合并症排除其他治疗选择的患者。
立体定向放射外科
放射外科是一种治疗选择,与对患有小肿瘤(%3C直径30毫米)、听力正常或因偏好或焦虑而希望避免手术的患者的观察相比,可好转肿瘤控制和听力保护。通常开出12至13 Gy的剂量,并与好转听力保护有关。据报道,放射外科手术后的长期肿瘤控制率在91%至大概率之间,其中1.6%至4.2%较终需要切除进行性扩大。当在诊断后早期应用时,13 Gy或更低剂量的患者中超过60%的患者可实现长期听力保护,血管内肿瘤可实现更高的比率。较大限度地减少对附近结构(即较大肿瘤中的耳蜗、半规管和脑干)的辐射暴露,可以在不牺牲疗效的情况下较大限度地降低与放射外科手术相关的发病率。在大多数患者中,保留面部和三叉神经功能也是可能的。
对于较小的肿瘤,放射外科手术或手术切除后,听力保留率和肿瘤控制率相当。然而,在保留术后面部功能方面,放射外科手术比手术切除更合适,并且与较低的三叉神经病变和其他治疗相关发病率相关。此外,放射外科手术后住院时间和管理成本更短,一般来说,与显微外科手术相比,放射外科手术后医院的术后功能结果和患者满意度更高。
手术切除
显微外科手术切除仍然是前庭神经鞘瘤的较佳细胞减灭疗法,通常适用于既往介入治疗后肿瘤进展的背景,也适用于大肿瘤患者(3E直径30毫米)。特别是,显微手术仍然是引起肿块效应和梗阻性脑积水的大病灶的优选治疗方法。显微外科治疗后,只有不到2%的病例需要额外治疗。超过95%的小于20毫米的小肿瘤患者可以保留面神经功能,大于30毫米的肿瘤保留率下降有用的听力使用纯音听力图的综合结果进行评估,纯音听力图评估听力和言语辨别测试的功能。32%至44%的病例保持了可使用的听力,在小于30毫米的肿瘤中,这一比率接近50%。较近的数据表明,计划中的近全或大范围次全切除,然后对残留肿瘤进行放射外科手术,可能适用于大型肿瘤,具有较好的面神经保留率和功能结果,并且肿瘤控制没有下降。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号