
手术交流报道:中外联合、共造生命希望
近期,国际知名神经外科专家巴特朗菲教授来华开展学术交流及示范手术,与国内专家共同探讨神经外科前沿技术,推动跨国医疗合作,为更多疑难脑瘤患者带来希望。在本次示范手术中,巴教授成功为多位高难度脑瘤患者实施精准切除,包括脑干、鞍区、功能区等多个位置,手术均顺利完成。此次中国行还未结束,面对越来越多前来寻求巴教授手术的疑难患者,为了延续生命之光,巴教授将继续为他们进行示范手术,远程及面对面咨询也在同步进行中。我们将持续带来后续有关报道!
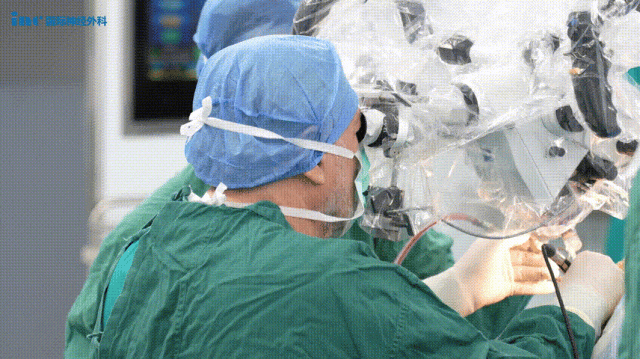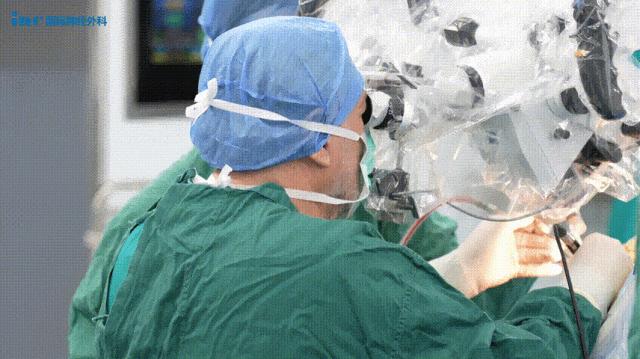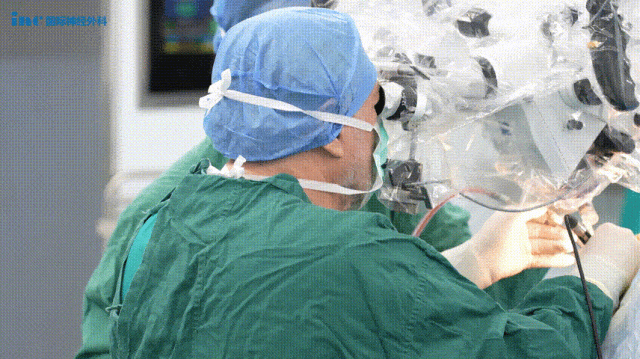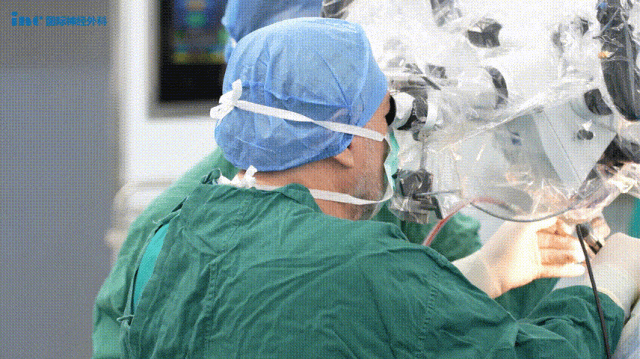
其中,一位鞍区肿瘤患儿,终于迎来转机。从7岁儿童到74岁老人,巴教授已为众多类似患者成功手术,帮助他们摆脱病痛困扰。鞍区肿瘤为何如此凶险?为何视力下降时需特别警惕?
SOS from Your Brain:
大脑在求救
眼睛胀痛视力突然模糊
视野缺损
……
要警惕!
这可能不只是眼部问题——而是脑部肿瘤发出的危险警报!

日常生活中,突发的或缓慢出现的视物模糊、视野变窄、重影……很多人自然而然地觉得眼睛出问题了,去眼科并没有检查出什么异常,治疗也没什么效果,最后反而在神经外科找到了原因——脑瘤。
其实,临床上这些情况并不少见:46岁的赵女士用她的亲身经历告诉大家,视力下降不一定就是眼科疾病在作祟。
赵女士反复出现双眼胀痛,整整2年时间于各地医院眼科就诊,治疗效果不佳——最后发现竟然不是眼病,而是脑子里的颅咽管瘤在作祟。还出现双眼视力下降、双视野缺损,双上睑抬起困难;尿频、尿量增加……对于易复发的颅咽管瘤,第一次手术的成功与否更是至关重要。手术的成功,意味着肿瘤被尽可能切除,同时患者的神经功能得到最大程度的保护——双保险才能确保万无一失!
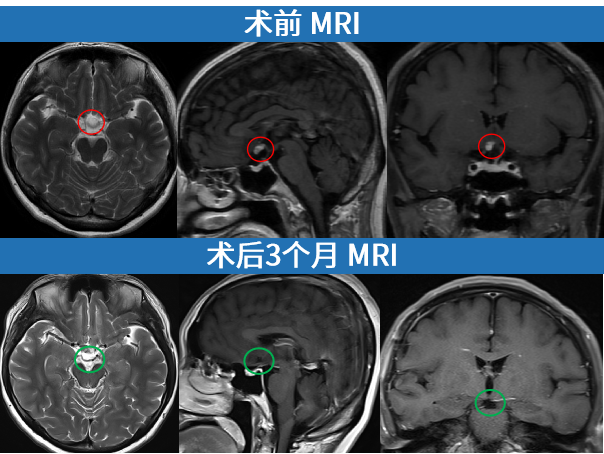
2024年,来自德国的巴特朗菲教授和北京天坛医院国际部神经外科团队默契合作,为赵女士重启生命之门……肿瘤全切,也保住了赵女士的视神经功能和垂体柄。术后3个月随访时,影像再次显示肿瘤已经完全切除。
眼疾 OR 颅咽管瘤
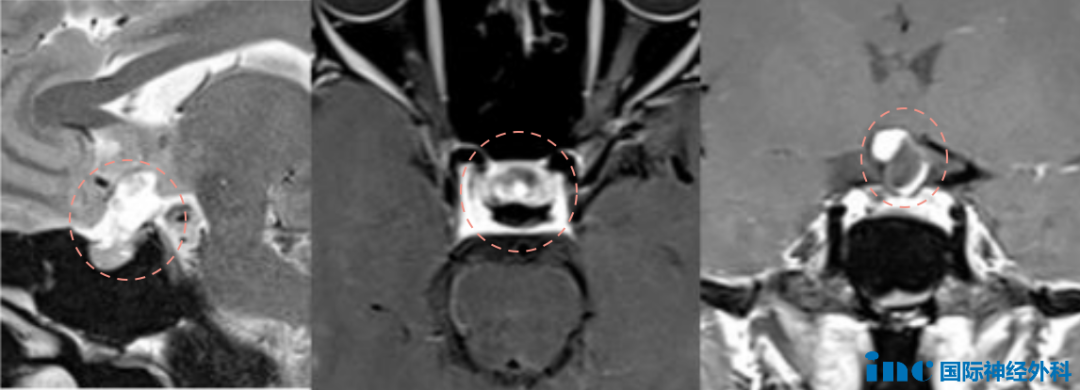
46岁的赵女士2022年起,就出现反复双眼胀痛,于各地医院眼科就诊,治疗效果不佳。2024年开始,又开始出现视力下降,视野缺损。眼科检查发现,左眼视力为0.05.右眼视力为0.3.
直到此时,赵女士才查出疑似颅咽管瘤。而0.05的视力意味着非常严重的视力损伤,这样的视力一般仅能在距离眼睛大约5厘米的地方看清大字体或手指。可能难以完成日常任务,如阅读、看电视、识别面孔,甚至在不帮助下难以正常生活。
▼赵女士的检查报告

谁能想到,这一切的罪魁祸首竟是一个小小的肿瘤?它悄无声息地生长,却像一颗定时炸弹,逐渐侵蚀着她的生活:视力持续下降,眼前的世界日渐模糊;眼球胀痛难忍,上睑无力下垂;尿频尿量增加,身体机能悄然失衡。面对年迈的双亲、懂事的孩子和相濡以沫的伴侣,她深知,这场与肿瘤的较量不仅关乎自己,更关乎整个家庭。
视力出现以下情况时,该检查了!
临床上经常遇到一些患者,在眼科反复治疗无效后,最终被确诊为颅内肿瘤。由于脑肿瘤特别是鞍区肿瘤会压迫视神经或导致颅内压升高,往往造成进行性视力下降甚至失明。令人遗憾的是,当肿瘤发展到较大体积、视力明显受损时才确诊,此时即使成功切除肿瘤,视力恢复正常的可能性也已大幅降低。因此,视力下降合并以下情况,需及时就医,避免延误病情而错过挽救视力的最佳时机。
1、若出现原因不明的视力障碍或视野缺损,无论是否存在明显的眼底改变,均应进行头部CT检查;对可疑病例应进一步做MRI检查。
2、针对眼肌麻痹、视物重影(复视)、斜视等症状的患者,在排除其他因素后,应做头颅CT或MRI检查。
3、儿童出现视力障碍或视野缺损时,若同时伴有生长发育迟缓、认知功能发育滞后、性早熟或青春期延迟等表现,需高度警惕颅内肿瘤的可能性。
4、当视力障碍伴随下列系统性症状时,应高度怀疑鞍区肿瘤可能:
头痛(尤其晨起加重伴呕吐)
下丘脑-垂体功能紊乱表现:
• 内分泌异常(闭经、溢乳、性功能障碍)
• 水代谢障碍(多尿、烦渴,尿量>4L/天)
• 体温调节异常
颅咽管瘤严重吗?如何偷走你的视力、视野……
颅咽管瘤WHO 组织学分级为Ⅰ级,是一种Rathke囊残存细胞起源的良性肿瘤。临床表现以垂体-下丘脑功能障碍、视力障碍和颅内压增高为主。
这是赵女士术前MRI,可能看到这个影像你还没有什么感觉,那我们先看看大脑鞍区的情况:从眉心再往里大概四五厘米的位置,它是颅中窝中央部的蝶鞍及其周围区域。
地方虽然不大,只有大约5.5平方厘米,却是众多关乎生命结构的汇集地——如颈动脉、基底动脉、海绵窦、垂体、下丘脑、视神经等多组颅神经等......
视神经跟视力有关系,垂体柄跟内分泌有关系,下丘脑决定病人认知能力和术后内分泌功能。颈内动脉这些大血管就不言而喻了,损伤可能都是致命性的。
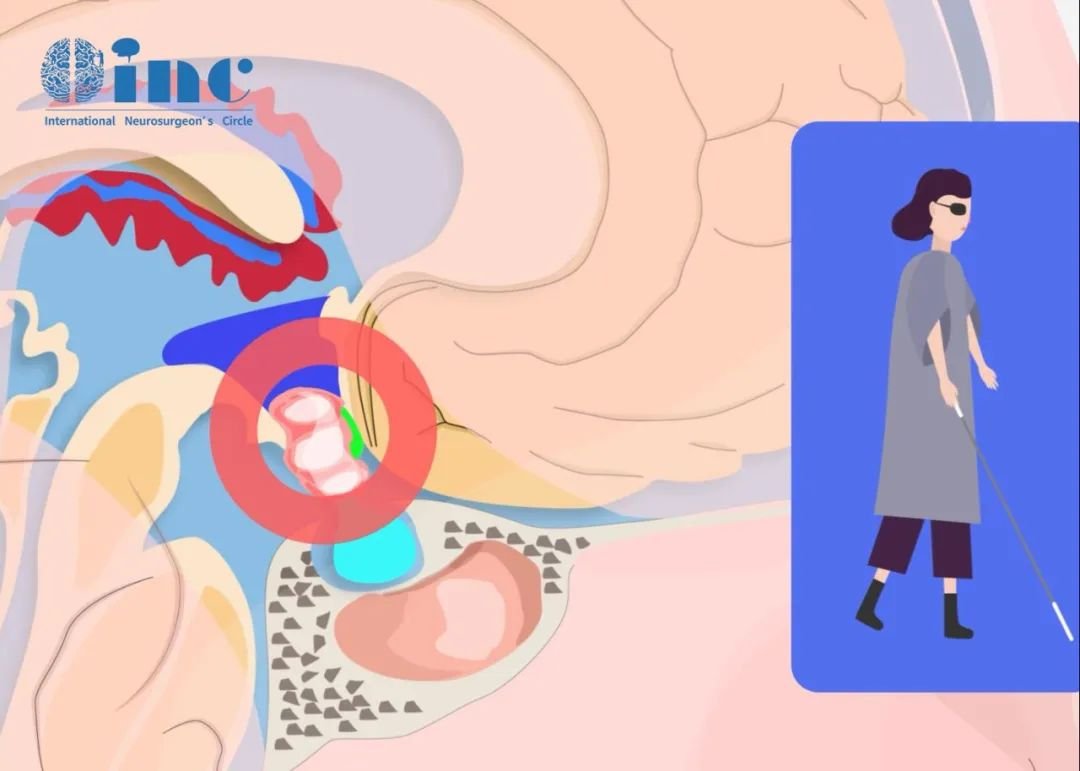
在这样的“弹丸之地”,颅咽管瘤像一条狡猾的虫子,它钻进患者的鞍区,在大脑核心、深入部位“为非作歹”。
然而,留给医生手术的空间非常小,只有4毫米左右,医生在术中,一旦出现0.1毫米的误差,就可能导致不可逆的神经损伤,这就要求医生在切除肿瘤的过程中,要再三权衡风险,及时做出取舍。
但如果肿瘤藏得太深,或者重要结构的粘连过于紧密,不能将肿瘤斩草除根,那么肿瘤就极易出现复发,而重复开颅手术会给患者带来巨大的风险。
要是全切,手术难度高,周边结构易受损;要是切不干净的话,肿瘤易复发,后患无穷。对神经外科医生来说,是极大的挑战,进退两难。这对神经外科医生来说,就像是走钢丝,每一步都危机四伏,进退维谷。
全切、无新发神经损伤,他如何做到?
面对视力的持续下降、眼球的胀痛、上睑的无力以及尿频尿量的增加,赵女士的心中或许有过无数次的挣扎与挣扎。但正是对家人的爱,对生命的渴望,让她在绝望中找到了希望的火种。
当得知巴教授来华的消息,赵女士一家仿佛看到了生命中的曙光。巴教授,这位拥有40年神经外科经验的“手术艺术家”,早已在这片方寸之地游刃有余,每一次手术都像是在进行一场精密的“大脑救援”,抽丝剥茧,生死一线,却总能化险为夷。
一家人携手并肩,只为在最短的时间内,为赵女士争取到那一线生机。通过INC国际神经外科医生集团,他们找到巴教授。

巴教授邮件回复截取
“我对您有十分的相信,我全力配合!”2024年国庆前夕,这台由INC国际神经外科医生集团旗下世界神经外科顾问团成员——巴特朗菲教授主刀的高难度手术,在首都医科大学附属北京天坛医院顺利进行。

心、技、体合一,这位国际神经外科大咖手术中,依然延续了他一贯的理念:在不损伤关键结构的前提下,尽可能切除肿瘤。术中,操作轻柔、稳扎稳打。不计时间成本、对每一个细节事无巨细,追求极致。
术中明确发现,这颗狡猾的肿瘤确实是从垂体柄这个“交通枢纽”悄悄长出来的,而且跟垂体门脉系统紧紧缠绕在一起,难以分离。垂体门脉系统是神经-内分泌调控的“生命线”,其独特的血管结构实现了下丘脑对全身激素的控制。
垂体门脉系统有多重要?
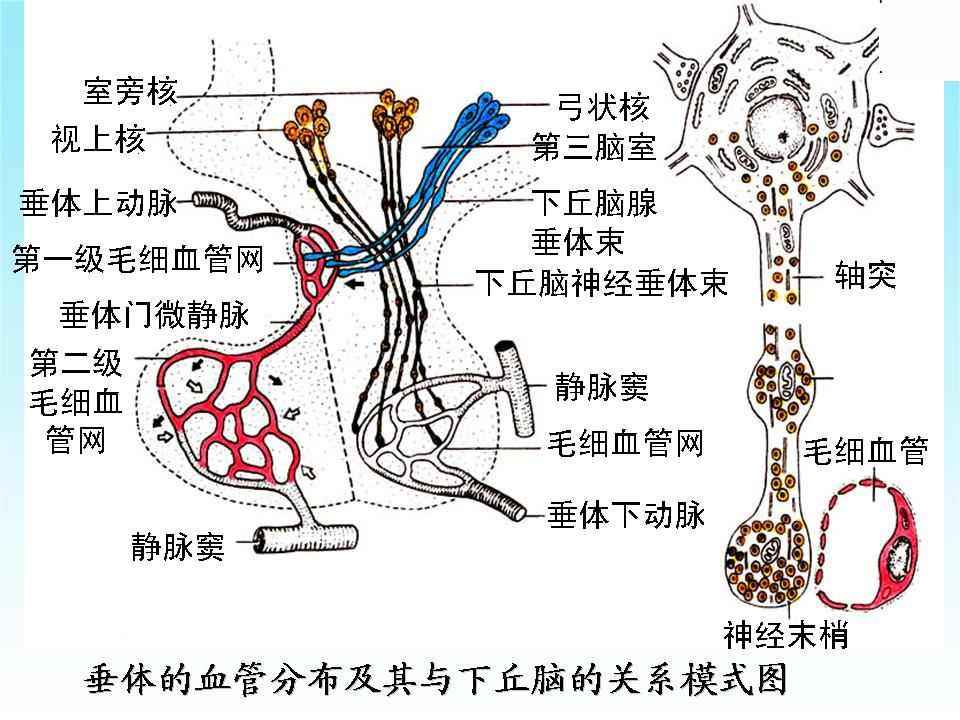
垂体门脉系统(Hypophyseal Portal System)是连接下丘脑与垂体前叶(腺垂体)的特殊血管网络,分为两级:
初级毛细血管丛
位置:下丘脑正中隆起(Median Eminence)
血供来源:垂体上动脉(来自颈内动脉)
特点:血管壁有窗孔结构(Fenestrated),允许激素快速释放
垂体门静脉
走行:沿垂体柄下行至垂体前叶
功能:运输下丘脑激素(如CRH、TRH、GnRH等)至腺垂体
次级毛细血管丛
分布:垂体前叶内,直接作用于腺垂体细胞
关键特点:
无直接动脉供血:垂体前叶主要依赖门脉系统(与后叶由下动脉供血不同)。
血脑屏障薄弱:允许肽类激素(如ACTH、TSH)自由通过。
手术损伤风险有哪些?
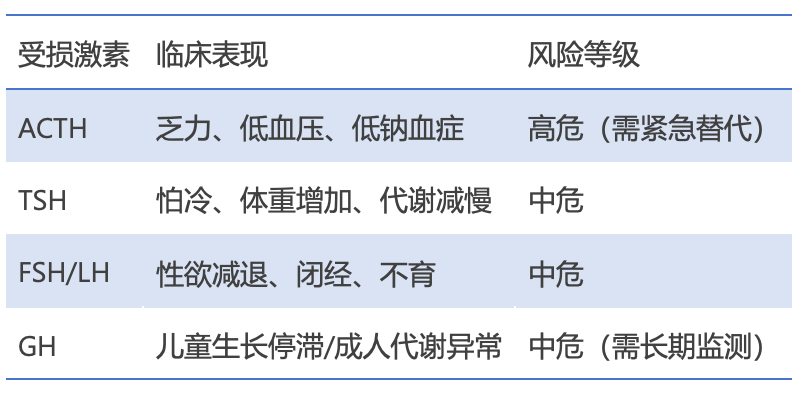
鞍区或垂体手术(如经蝶窦入路、开颅手术等)可能损伤门脉系统,导致以下后果:
1. 急性损伤(术后24-72小时)
垂体前叶功能急性衰竭
表现:低血压、低血糖、低钠血症(中枢性尿崩症较少见,因后叶血供独立)
机制:门脉血流中断→ ACTH、TSH、GH等激素骤降
危急情况:肾上腺皮质功能衰竭(皮质醇不足→休克)
2. 慢性激素缺乏(术后数周至数月)
巴教授需要在切除肿瘤的同时,小心翼翼地保护好这些细如发丝的血管,以确保下丘脑激素系统和垂体的正常功能不受影响。任何微小的损伤,都可能引发激素失调,甚至危及生命。
随着手术的深入,另一个难题浮出水面:肿瘤的上部与视神经和视交叉区紧密粘连。视神经是传递视觉信号的“光缆”,而视交叉则是视觉通路的枢纽。巴教授必须在显微镜下,以毫米级的精度将肿瘤从这些脆弱的神经组织上剥离。这不仅要求手术刀精准到极致,还要确保视神经的血供不受破坏,否则患者可能面临永久性失明的风险。
最终,肿瘤被完全切除,垂体柄得以完整保留,视神经和视交叉区的结构也完好无损。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号