胶质母细胞瘤(GBM)是颅脑常见的恶性胶质瘤,其在基因分子水平诊断上分两种,分为IDH野生型和IDH突变型,IDH突变即为为异柠檬酸脱氢酶突变,是在这种肿瘤中发现的较重要的遗传改变之一。该文主要着重在IDH突变型胶质母细胞瘤的介绍。
IDH突变型胶质母细胞瘤(IDH突变型GBM)比IDH野生型GBM少得多,约占病例的5-10%。IDH突变型GBM也被称为“继发性GBM”,因为它们几乎总是从低级IDH突变型星形细胞肿瘤发展而来,IDH突变型GBM在组织学上对应于WHO IV级。
病因学
IDH突变是神经胶质瘤发生的早期事件,并且在从IDH突变的弥漫性和间变性星形细胞瘤发展为GBM的整个过程中一直持续存在。TP53突变和ATRX丢失很常见,但不存在EGFR扩增。如果标准R132H免疫组织化学是IDH1阴性,建议使用下一代测序来检测非规范性IDH1或任何IDH2突变。
病理
与IDH突变型和野生型弥漫性和间变性星形细胞瘤的外观相似,IDH突变型GBM通常看起来与IDH野生型肿瘤不同。
位置
与IDH野生型GBM相比,IDH突变型GBM好发于额叶(图1),类似于WHO II级弥漫性星形细胞瘤的对好发部位的定位。

图1:IDH突变型GBM好发于额叶
大体病理学
IDH突变型GBM扩散扩散到大脑中,但有出血,而且中央坏死区域很大,因此通常没有IDH野生型GBM的特征。
微观特征
除了某些例外,IDH突变型GBM的组织学特征类似于IDH野生型肿瘤的组织学特征。伴发性坏死的频率较低;少突胶质瘤样成分的局灶性区域更为常见。
影像学
IDH突变型GBM原发部位对额叶有独特的(但非排他性)偏爱。通常存在明显的非增生区域,并且通常不存在典型的厚肿瘤外皮,该外皮围绕着以IDH野生型GBM为特征的大中央坏死核(图2)。例外情况很常见,因此仍然需要进行分子谱分析来确定诊断。MRS可能会揭示一个在2.25 ppm处共振的2-HG峰。
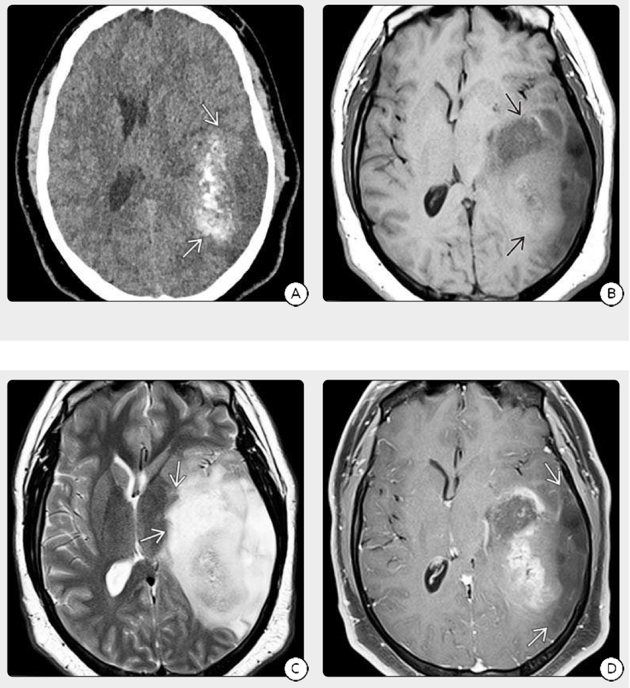
图2:6岁男童,(A)CT示左颞颞顶区域的一部分钙化了混合密度质量,(B)在相同情况下的MR显示侵犯灰质、白质的混合信号大面积占位,(C)T2WI和FLAIR显示,肿块几乎累及全部颞叶和顶叶,向内侧延伸至基底神经节和丘脑,(D)T1 C+FS显示肿块具有斑片状的增强区域,但大部分肿块没有增强。继发性GBM通常存在钙化和较大的非增强区域,病理证实肿瘤是IDH突变的GBM,它起源于较低级别的星形细胞瘤。
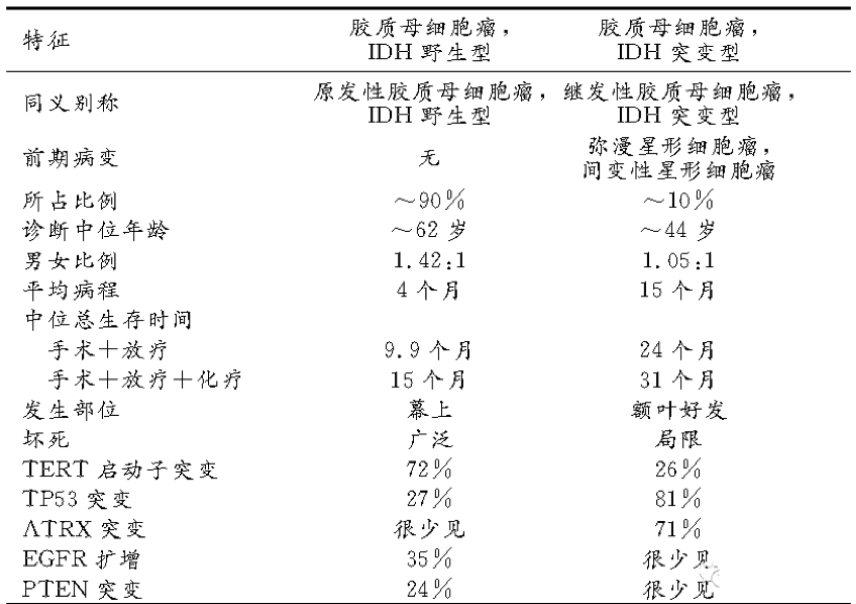
图3:IDH野生型和突变型GBM的区别
治疗和预后
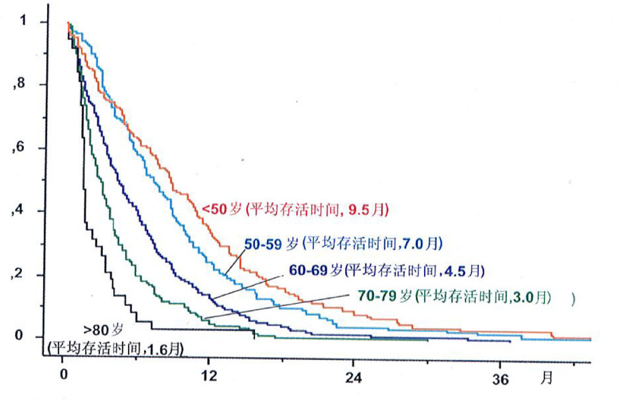
图4:大规模群体分析显示患者的年龄是胶质母细胞瘤患者生存时间的一个性预后因素
胶质母细胞瘤好转症状、延长生存期的较合适方式是手术切除肿瘤,术后辅以放化疗治疗。IDH突变型GBM的出现年龄要年轻得多(平均约44岁),与IDH突变型GBM相比,其预后更好。平均总生存期为2-3年。目前几乎全部研究结果均表示,年轻患者具有更好的生存期,大规模的人群研究也提示,年龄是较的预后因素。MGMT启动子甲基化是对烷基化剂反应的强烈评估指标,可以增加化疗敏感性,有助提高预后。
资料来源:Anne G.Osborn.《Osborn’s Brain》。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号