脊索瘤属于骨肿瘤吗?脊索瘤是一种少见的癌症,占全部骨恶性肿瘤的1%至4%。脊索瘤被认为起源于脊索的残余变形,神秘地倾向于出现在中轴骨骼,较常见于骶骨和斜坡。较近的证据表明脊索瘤平均分布在颅底、活动脊柱和骶骨。一项旨在评估不同解剖位置脊索瘤发生率的综合研究发现,32%发生在颅骨,32.8%发生在脊柱,29.2%发生在骶骨。
较近使用高分辨率阵列CGH对家族性脊索瘤患者的肿瘤样本进行的脊索瘤遗传分析显示,在6q27区域存在独特的重复。有趣的是,重复区域仅包含T(brachyury)基因,与其他骨或软骨病变相比,以前发现该基因在几乎全部散发性脊索瘤中独特地过表达。Brachyury调节几个引人注目的干细胞基因,较近与促进其他人类癌症的上皮-间质转化有关。虽然还不清楚brachyury在脊索瘤的发病机制中起什么作用,但在样本中发现的重复和的过度表达表明,它可能是这种癌症发生和传播的关键分子驱动因素。
尽管脊索瘤被认为是一种组织学上低度恶性的肿瘤,但其预后不良,具有臭名昭著的局部复发率,这使得其临床进展类似于恶性肿瘤。使用监测、流行病学和较终结果(SEER)数据库进行的基于人群的研究表明,发病率为每100,000人中0.08人,男性多于女性,40岁以下患者的发病率低。事实上,儿童和青少年的脊索瘤占全部脊索瘤病例的%3C5。其发病率高峰在50至60岁之间。脊索瘤通常表现出的惰性和缓慢生长的特征导致其经常无症状的临床表现;因此,他们经常保持沉默,直到疾病的晚期。此时,由于局部肿块效应,患者除了头痛和颈痛甚至内分泌疾病之外,还表现出局灶性神经缺损(例如颅神经VI麻痹)。
由于这些肿瘤的脊索起源,脊索瘤是中线实体;因此,与软骨肉瘤不同,它们倾向于从中线开始生长,向后和侧向扩张。它们通常在x线片上表现为与大的软组织肿块相关的损害性骨损伤。相关研究展示了一名21岁患者的病例,该患者在病程晚期出现复视、吞咽困难和左上肢无力,原因是严重的脑干压迫。钙化和骨扩张是磁共振成像(MRI)的常见特征,特征性脊索瘤在T1加权像上呈等信号或低信号,在T2加权像上呈高信号,并不均匀地增强。此外,当脊索瘤与其他骨肿瘤并置时,在骨扫描中显示放射性同位素摄取减少或正常。
脊索瘤对放疗和化疗相对不敏感;因此,手术是这种肿瘤的优选治疗方式。在脊索瘤的各种治疗模式中使用放射治疗作为主要或辅助治疗一直是激烈辩论的主题。不幸的是,单独的放射治疗是无效的,即使与减瘤术或姑息性减压相结合。
INC国际教授鼻内镜经鼻入路治疗脊索瘤案例一则
一名40岁脊索瘤男士,神经系统检查正常,既往无病史,颈痛病史2年。Froelich教授为其经鼻神经内镜全切除后(图1),无神经功能缺损,无肿瘤残余,无其他并发症,这对于术后长期生存效果有较大意义。目前,他正在接受后续的质子放疗。
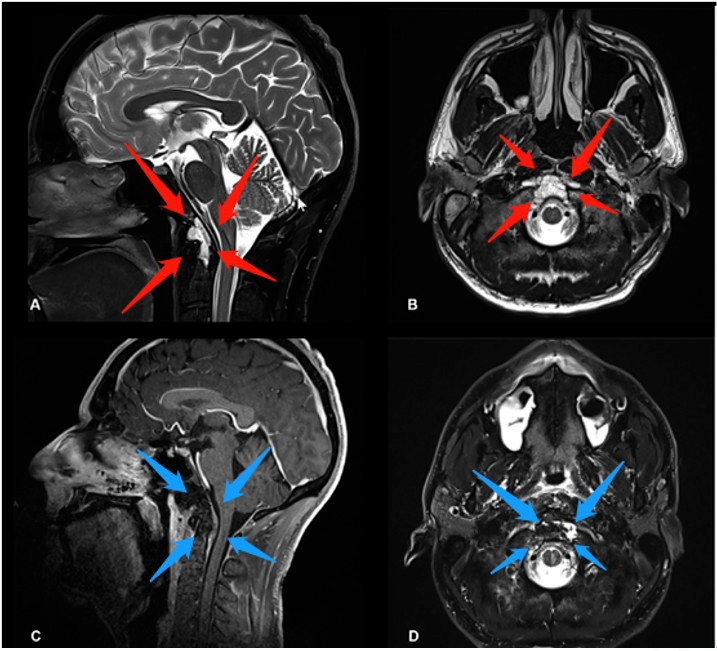
图1,术前术后影像资料对比,术前(红色箭头):图A、B显示了下斜坡及齿状突可见中线占位病变,影像学表现为脊索瘤侧伸有限。术后(蓝色箭头):图C、D显示了用于闭合瘤腔的脂肪移植物,没有肿瘤残留。术后MRI显示完成了肿瘤全切除。术后患者无神经功能缺损。病理检查显示为典型脊索瘤。
术中情况:
术中通过磁共振成像(MRI)监测术后神经功能缺损和术后肿瘤大小情况。在双鼻孔入路,鼻内窥镜下以30度和45度角行。随后,制作一个心形皮瓣,钻取斜坡以暴露病变(图2)。在初始减压后,轻轻钻取C1环以到达齿状突内及周围的肿瘤,并进行完整切除。
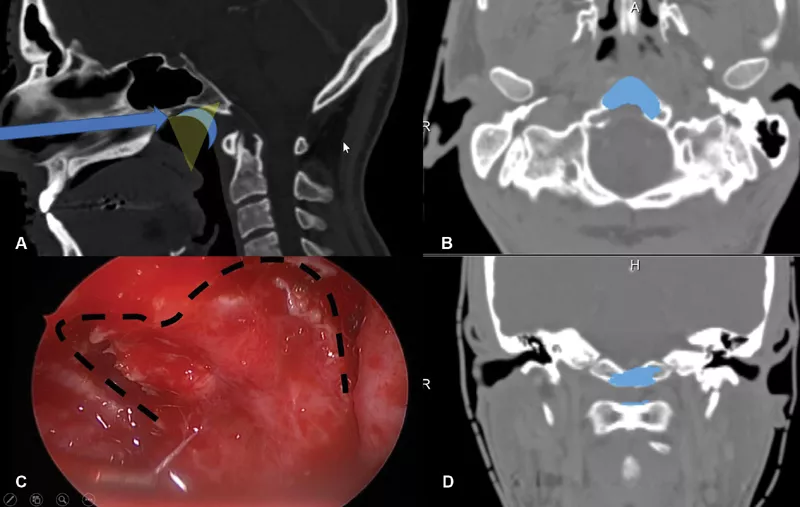
图2:内镜鼻内入路手术技术示意图。(A)显示手术路径(蓝色箭头),以及在鼻咽上部(蓝月牙)形成的心形皮瓣的位置。这张图强调了需要有角度的内窥镜进行更好的术中视野暴露(黄色半透明三角形)(B)为轴向视图,(C)显示了为获得心形皮瓣而进行的切口的术中内窥镜视图,如本例中所用,(D)为冠状视图。(B和D)显示了术后图像分析的结果,在此过程中,Froelich教授对进行骨磨除的部位进行了分段(蓝色),并将其投影到患者的术前CT扫描上。注意,除了下斜坡外,C1环的上部分也被轻微钻孔以到达齿状突的肿瘤。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号