
脊索瘤是一种起源于脊索残余细胞的罕见肿瘤。脊索是胚胎发育过程中的一种结构,脊索细胞通常会随着胚胎的成长而逐渐消失。但是,在某些特定情况下,这些细胞可能会残留下来,从而演变成脊索瘤。
斜坡脊索瘤主要发生在颅底斜坡区域。该区域位于颅骨底部与脊柱之间。由于斜坡区域空间狭小,斜坡脊索瘤的增长容易对邻近的神经和血管造成压迫,进而引发多种症状,包括头痛、视力模糊、听力减退以及面部感觉麻木等。
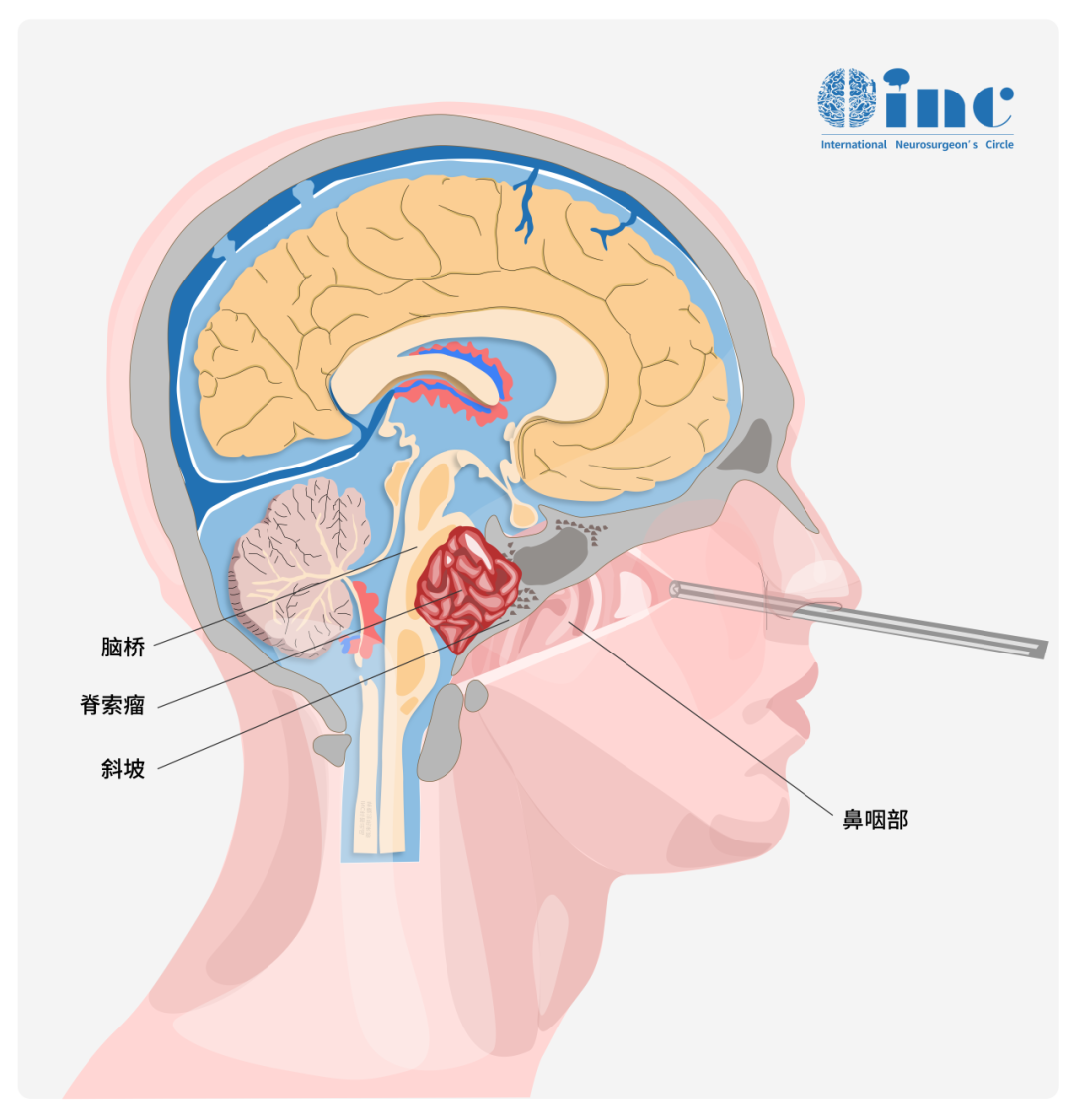
斜坡脊索瘤的治疗方法包括手术切除、放射治疗以及化疗等。然而,鉴于肿瘤所在位置的特殊性和治疗过程的复杂性,手术切除往往十分具有挑战,并且伴随着较高的风险。早期的治疗方案对于患者的后续的治疗选择和生活质量有着显著影响,因此,在开始治疗时,患者应尽可能寻求在该领域经验丰富的神经外科医生,以获得较优的疗效。
本文将分享INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(塞巴斯蒂安·福洛里希,“福教授”)的一例斜坡脊索瘤手术案例。
病情回顾
这是一位33岁的男性,在正式确诊之前,他已经忍受了多种神经系统相关的症状。这些症状对他的日常生活造成困扰的同时,也逐渐侵蚀了他的身体健康。
他遭受了间歇性的头痛,这种疼痛如影随形,时而是尖锐的刺痛,时而是模糊的钝痛,始终伴随着他。除此之外,他的面部也逐渐开始麻木,即使是在进行简单的日常活动时,比如进食或聊天,他也变得异常费力。与此同时,听力的减退也成为了他必须面对的挑战之一,有时候甚至难以听清他人以正常音量所说的话语,这种变化让他感到孤独与不安,与外界产生了一种隔阂。
这些症状并不具有特异性,换而言之,它们可能多种不同的疾病导致。总之,随着时间的流逝,这些症状不断恶化,变得愈发显著,无法再被忽视。因此,该患者最终决定来到医院明确病因并寻求治疗方法。
在法国巴黎Lariboisiere大学医院,他经历了一系列影像学检查和全面的临床评估。不幸的是,磁共振成像(MRI)结果揭示了他的脑部有一位于斜坡区域的肿瘤,其特征与脊索瘤相符,因此,他被确诊为患有斜坡脊索瘤。
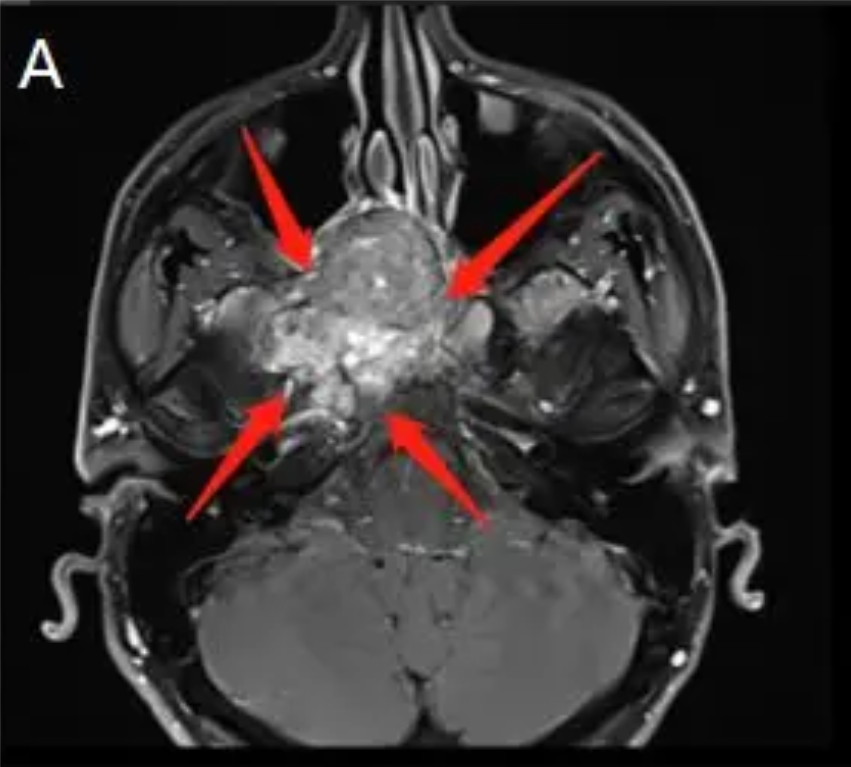
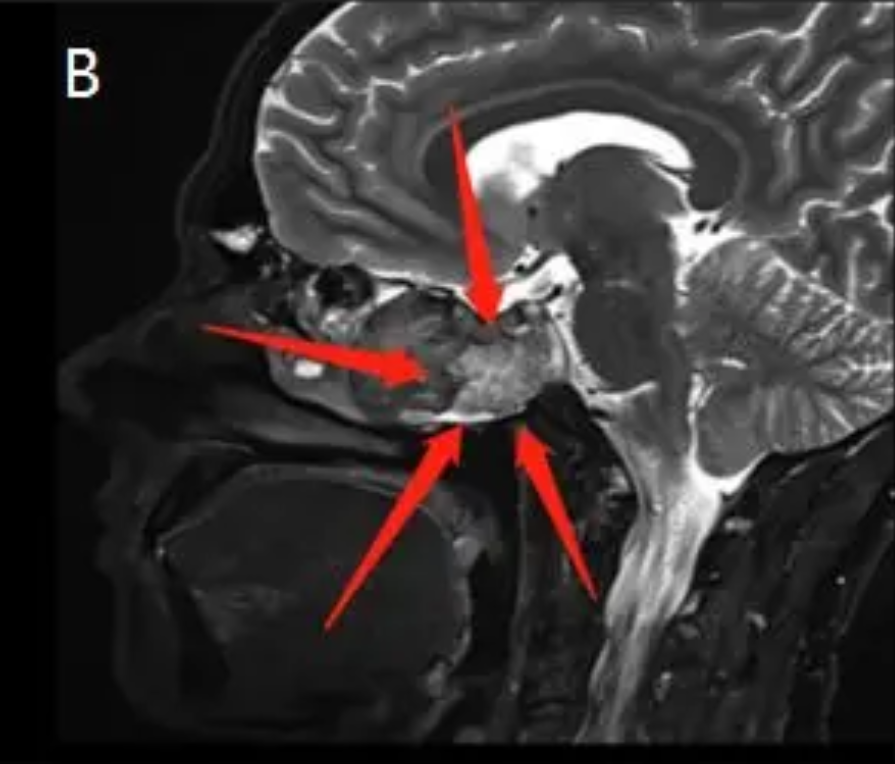
术前(红色箭头指示):在A、B两幅影像图中,可见位于右侧海绵窦中央的脊索瘤病变。该病变主要集中于右侧海绵窦部位,并扩展至翼骨,同时毗邻右侧的卵圆孔。
手术流程
由于患者对于开颅手术有所顾虑,福教授为该患者的治疗方案是神经内镜下单鼻孔蝶窦入路手术。
1. 术前须进行鼻腔和口腔的清洁和消毒处理,常规内分泌激素水平检验结果及视野、视力检查:完成蝶窦冠状位CT薄层扫描及增强MRI检查,指导手术入路的选择,以免术中操作时由于解剖结构辨认不清,造成重要结构的损伤。
2. 通过选择中鼻甲和鼻中隔之间做为手术通道,向蝶筛隐窝的方向塞入0.01%肾上腺素棉片来扩张手术通道,从蝶窦开口内上缘沿蝶窦前壁和鼻中隔后部,切开鼻黏膜,从鼻腔黏膜和蝶窦黏膜的连接部剪开,将黏膜翻向下方,显露蝶窦前壁和骨性鼻中隔,显露犁骨,在两侧蝶窦开口间用磨钻磨除蝶窦前壁骨质和骨性鼻中隔后部,开放蝶窦腔,除去部分蝶窦黏膜和蝶窦间隔后,即显露鞍底。
3. 在显露鞍底后,确定中线。将覆盖在鞍底的黏膜轻轻推向旁边,用磨钻打开鞍底,细针穿刺确认无出血或脑脊液后双极电凝烧灼硬膜进行“十”字切开,进入鞍区,仔细辨认正常垂体和残余肿瘤,在0°、30°内镜下用取瘤钳、刮匙及不同角度弯头吸引管分块切除残留的鞍内肿瘤,尤其是鞍旁、鞍上区残余肿瘤,副肾盐水棉片瘤腔止血,最后瘤腔用止血棉或明胶海绵填塞。
4. 如果无脑脊液漏,则鞍底可不修补,如果鞍隔已破,脑脊液漏比较明显,则尽快修补鞍底。将双侧推开的鼻黏膜复位,有出血或有出血倾向时可用膨胀海绵或碘仿纱条压迫止血,一般行上、中鼻道填塞,下鼻道可不填塞,仍可保持鼻腔通气,鼻腔无明显出血时也可以不填塞鼻腔。
手术的切除效果显著,患者自术后已健康地度过了5年时光,并且在定期复查中未观察到脊索瘤的复发或任何生长迹象。
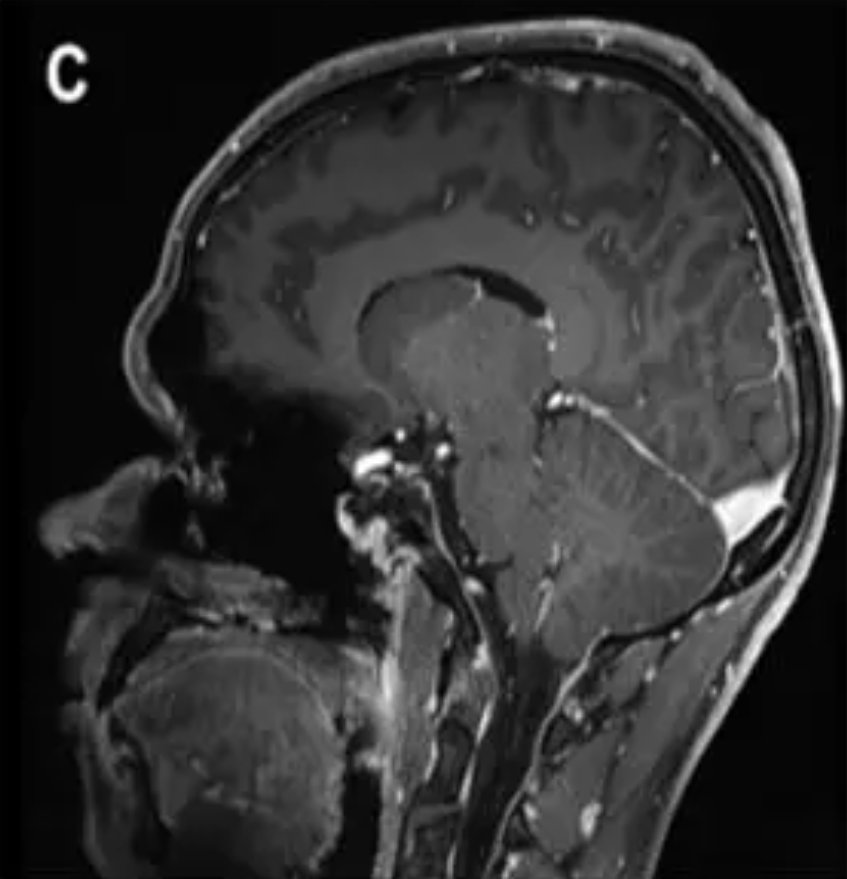
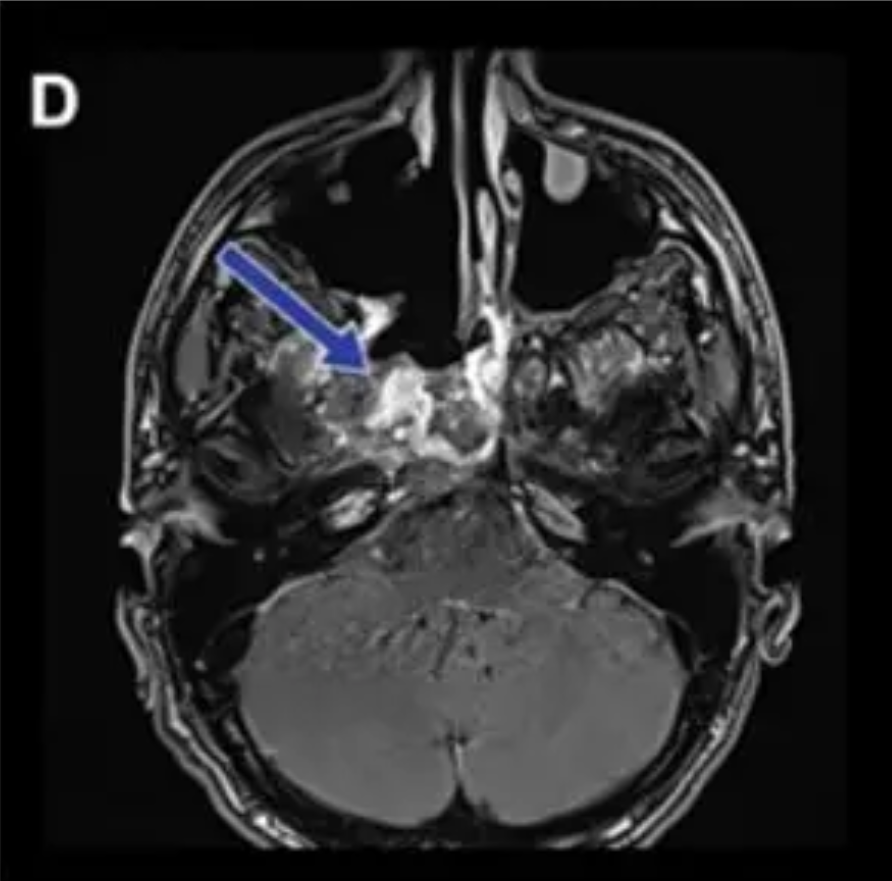
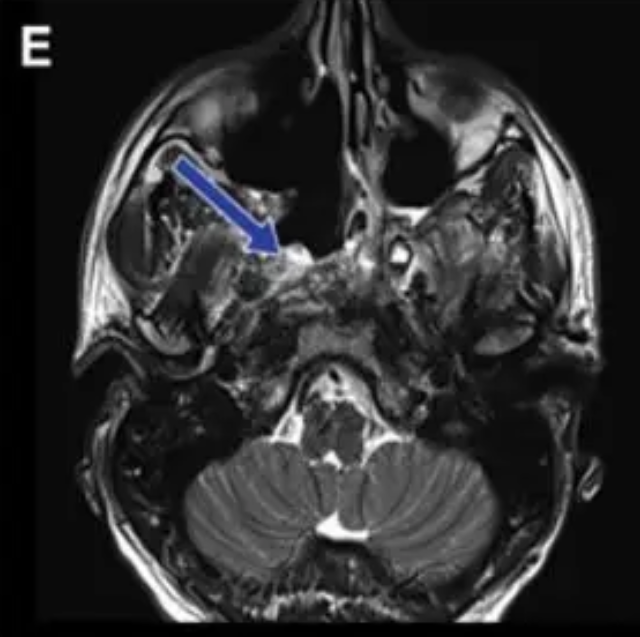
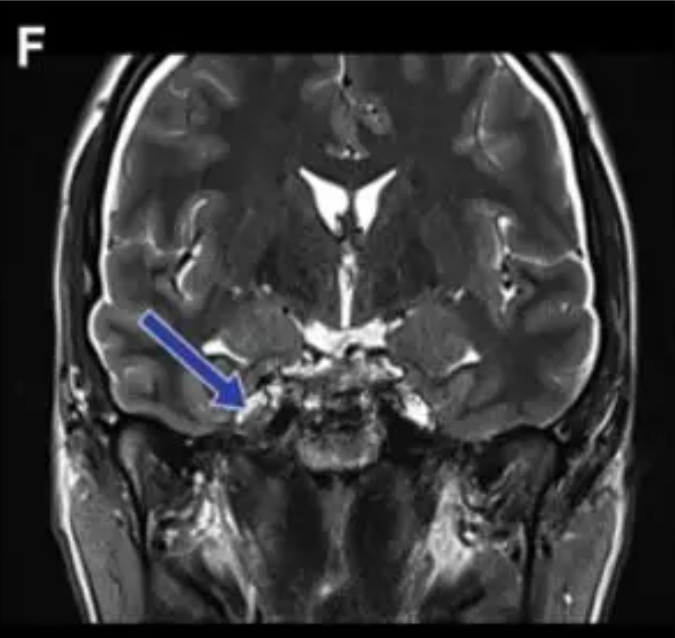
术后(蓝色箭头标注):C图展示了矢状位视角,未见肿瘤残留。D、E、F三图分别从轴位、冠状位角度展现了脊索瘤已被大部分切除。
案例分析
1、神经内镜下经鼻蝶入路手术的适应证
(1)鞍区周围绝大多数病变(肿瘤及非肿瘤),如鞍结节脑膜瘤、颅咽管瘤、脊索瘤、颅颈交界处占位病变等。Das等将经鼻蝶手术扩展到前颅底、蝶鞍上及鞍旁、斜坡、海绵窦等区域,完成了颅咽管瘤、鞍结节脑膜瘤、脊索瘤等切除。Jho等发现利用内镜经鼻蝶入路与显微镜切除脊索瘤等相比,术后并发症发生率明显减少。
(2)某些复发肿瘤,如复发颅咽管瘤等。在患者经历经颅手术后,相对容易接受内镜切除。Alahmadi等在研究中发现利用经鼻蝶入路切除复发垂体腺瘤,全切率达到73%,远高于显微镜下全切率。
(3)术后发现有脑脊液漏的患者,内镜下更容易发现脑脊液漏口所在,从而精确地进行脑脊液漏修补术。
(4)特殊年龄段患者,如婴幼儿及老年患者,由于内镜手术微创的优势,患者术后恢复快,出现头痛、电解质紊乱等并发症的几率较小。
2、神经内镜相较显微镜的优势
(1)神经内镜较常规显微手术可提供更广阔的手术视野。在深部术野,伴随其照明系统不会出现光线衰弱,可保证术者在较好的照明状态下完成精细操作,特别是在脑脊液漏修补术中定位漏口。
(2)内镜手术具有创伤小的优势,对于曾经历过显微镜下手术的患者更容易接受。
(3)对于巨大肿瘤患者,由于二次手术操作难度减低,可以将手术分为两个阶段进行,提高了肿瘤全切率。
(4)由于经鼻蝶入路解剖结构的特殊性,术中不需要再依赖于荧光定位技术,避免了对患者本身和医护人员的辐射损伤。
(5)神经内镜手术较传统显微镜手术大大缩短了手术时间,将术中并发症可能降到最低,利于患者术后康复,缩短患者住院时间。
参考资料:郝文文, 彭玉平. 神经内镜下经鼻蝶手术入路的研究进展 [J] . 中华神经医学杂志, 2016. 15(6) : 639-643. DOI: 10.3760/cma.j.issn.1671-8925.2016.06.020.

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号