颅底手术是头颈部外科领域中相对较新的发展。在过去的20年里,麻醉的进步、外科技术的进步和重建方式的改进使得手术切除以前与不可接受的发病率相关的颅底肿瘤成为可能。各种良性肿瘤发生在颅底。治疗的主要方法是手术切除。放射治疗可能对非手术候选人有用,或在某些情况下作为辅助治疗。由于解剖区域的复杂性和相对较低的发病率,颅底肿瘤患者较好由经验丰富的多学科团队进行管理。
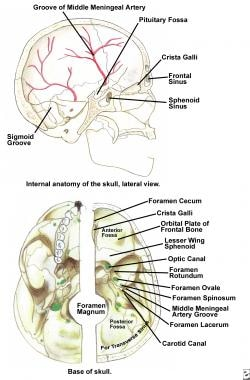
图示:颅底内部解剖,侧视图和颅底。
颅底良性肿瘤包括的肿瘤、炎性肿块、囊肿和发生在大脑和头颈部底层结构之间骨界面的发育异常。颅底可任意划分为对应于颅内主要隔间的解剖亚部位,具体如下:(1)前颅底(前颅窝),(2)中颅底(中颅窝),(3)后颅底(后颅窝),(4)中央颅底(脑干)。因为大脑和颈部之间的全部神经血管连接都通过颅底内的孔,颅底肿瘤被多个重要结构包围;因此,顺利切除带来了相当大的外科挑战。
化疗用于少数选择性很强的病例。传染性病因的炎性病变,如骨髓炎或真菌感染,需要根据反应进行适当的抗生素治疗(有或没有手术引流)。
激素抗雄激素疗法被认为是减缓青少年血管纤维瘤生长的一种方法。使用病变内硬化剂的硬化疗法已用于低流量血管病变。
放射治疗一般被认为是与手术切除相结合的辅助治疗;然而,在非手术候选人的情况下,它可以用作一线治疗。已经描述了各种形式的放射输送,包括外射束、近距离放射治疗和立体定向放射。 外部光束传输对邻近的重要结构(如眼睛、大脑和脑干)有很大的损伤风险。因此,剂量通常限制在4500拉德。由于复杂的解剖结构,近距离放射治疗通常难以实施,这妨碍了输送棒的顺利插入。立体定向放射是近年来的一项进展,它允许将相对高剂量的放射顺利地输送到聚焦区域。邻近结构的辐射损伤风险大大降低;然而,这项技术不能作为大型肿瘤的治疗方法。
Gilbo等人的一项研究表明,放射治疗是一种顺利合适的治疗良性头颈副神经节瘤的方法。这项研究涉及131名患者,共156个良性副神经节瘤,包括颞骨肿瘤、迷走神经球、颈静脉球和颈动脉体。全部患者均接受放射治疗,并分别随访平均和中位11.5年和8.7年。患者总体5年和10年生存率分别为91%和72%,未发现严重并发症。研究人员建议,对于颅底副神经节瘤小于3厘米的患者,放射治疗在后勤上不合适,立体定向放射手术可能是一种合适的治疗方法。
外科治疗
多数良性颅底肿瘤的治疗选择是手术切除。与恶性肿瘤相比,良性肿瘤不需要大的手术切缘。然而,为了降低局部复发的风险,除非有不可接受的发病风险,否则应进行完全切除。在这种情况下,可以尝试小计调试过程。对于颅内广泛扩展的病变或涉及岩部颈动脉、海绵窦、鞍区和鞍旁区的病变如此。术后放射治疗可用作辅助治疗,以进一步限制或阻止继续生长。近年来,立体定向放射治疗的进展较大地促进了这种方法。
在选定的情况下,可以使用观察。有利于观察的因素(通过定期成像来监测肿瘤生长)包括生长缓慢的非损害性肿块、没有明显的症状或缺陷、位于中央颅底深处的肿瘤(试图切除它们会带来严重并发症的风险)以及年龄的增加。
术后护理
大多数颅底生长的患者通常需要在重症监护环境中进行术后监测和管理。根据手术的程度和可能出现的任何并发症,这一时期可能持续1-2天至几天。大多数患者都有气管切开术,一般在术后1周内切除。CN赤字,是七、九和十类赤字并不少见。支持性护理(如眼部保护、肠内或肠外营养支持、言语和吞咽理疗)是术后重要的考虑因素。一般来说,如果没有出现并发症,患者需要在大颅底切除术后接受1-2周的医院护理。
并发症
颅底手术复杂,并发症风险相对较高。较重要的威胁生命的事件是由于术中不幸或术后早期发生的大量颈内动脉颅内出血。其他血管并发症包括延迟性颈动脉破裂、空气栓子、中风和血肿形成。
大约20%的主要颅底手术发生脑脊液漏。从一开始就管理高流量泄漏,通过外科再探查来确定和修复泄漏部位。低流量泄漏可以通过卧床休息和腰椎引流进行保守治疗,以转移脑脊液;然而,如果渗漏持续3-5天,则需要手术干预。
脑水肿是操作和回缩后的常见发现。治疗包括甘露醇、利尿剂和巴比妥酸盐昏迷。
气颅可由多种原因引起。在几乎全部进行开颅手术的病例中,颅腔内存在程度的被动空气,因为手术后大脑不会立即完全再膨胀。随着时间的推移,这往往会解决没有进一步的问题。然而,持续存在的大量空气是令人担忧的死亡空间,使患者易于发生颅内感染。张力性气颅是一种严重的并发症,如果大脑受压,可能会危及生命。张力性气颅是由于空气在压力下从呼吸消化道(在咳嗽、紧张和擤鼻涕期间)通过外科颅底进入颅腔,在颅腔中通过球阀现象被截留而引起的。气管切开术通常建议与颅底手术同时进行,以将空气从颅底伤口转移开,并有助于防止气颅的发生。
脑膜炎相对不常见,是由细菌引起的。用适当的抗生素治疗。
广泛手术后的伤口感染并不少见,是当手术伤口在手术过程中长时间暴露于呼吸道时。抗生素治疗和必要的引流通常可以解决感染。
如果在手术过程中出现切除或明显的操作和损伤,就会导致先天性神经缺损。术后治疗包括各种补偿性手术和康复程序,取决于所涉及的神经和缺损程度。
鞍区和鞍旁肿瘤切除后会出现垂体功能障碍,需要随后进行仔细的激素和代谢监测。必要时,使用激素替代疗法和液体电解质管理。
癫痫发作可能发生在术后早期,也可能延迟发作。当颞叶操作发生时,它们较常见。治疗包括抗惊厥治疗。
手术团队的重要性
术中使用术中核磁设备进行肿瘤定位,术中神经导航、术中神经电生理实时监测神经功能,避免手术对神经血管的“误伤”,技术高超的主刀医生准确细致地将肿瘤从正常神经组织中分离并全部切除,肿瘤全切的同时又确定正常脑组织的完好无损。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号