"仅有头痛症状,为何需要脑瘤手术?"
在多数人认知中,头痛发热属于常见小病,忍耐即可缓解。然而他们不了解的是,头痛背后可能隐藏着从普通感冒到脑肿瘤、脑血管疾病等一系列轻重不一的健康问题。当确实因持续头痛而查出脑瘤时,许多人的第一反应往往是难以置信:"只是轻微头痛而已,怎么会是脑瘤?我明明没有其他严重症状......"
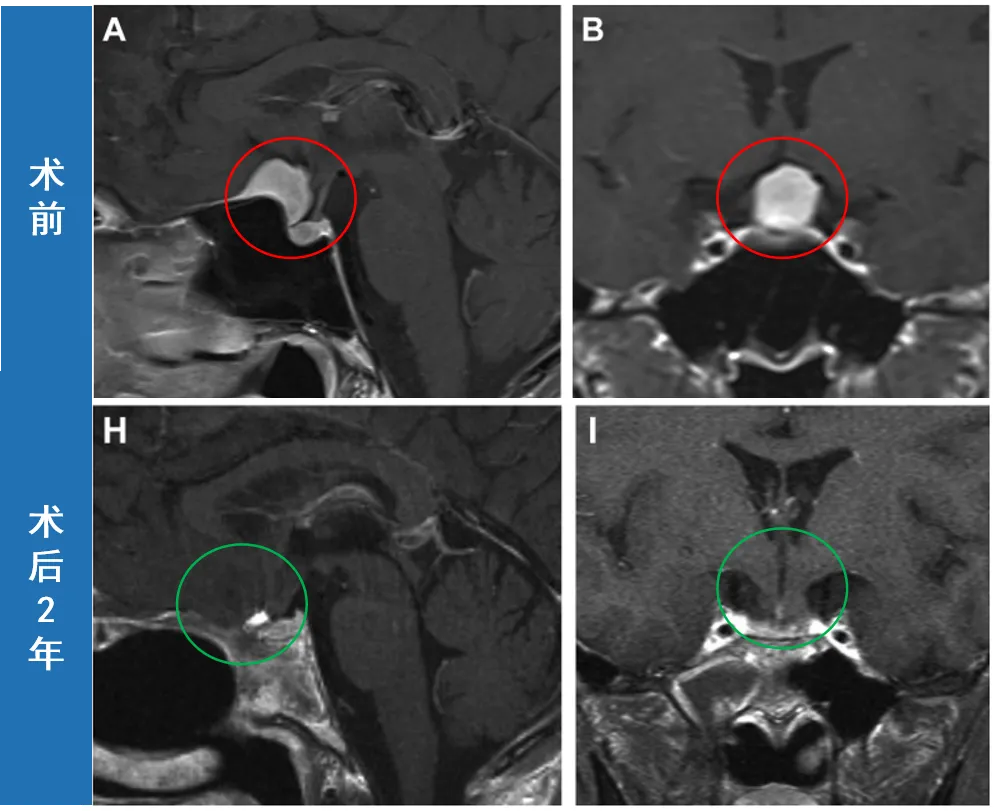
50岁女性患者主诉头痛,无其他症状,但检查发现颅底脑膜瘤。是选择保守观察还是手术干预?最终,为尽早消除这个可能继续增大的肿瘤,她选择了手术治疗。而这次手术是通过鼻腔路径取出肿瘤,术后2年随访显示无复发。
该案例由INC神经内镜专家Henry W.S. Schroeder教授(施罗德教授)于2014年发表。

如何实现不开颅切除鞍结节脑膜瘤?
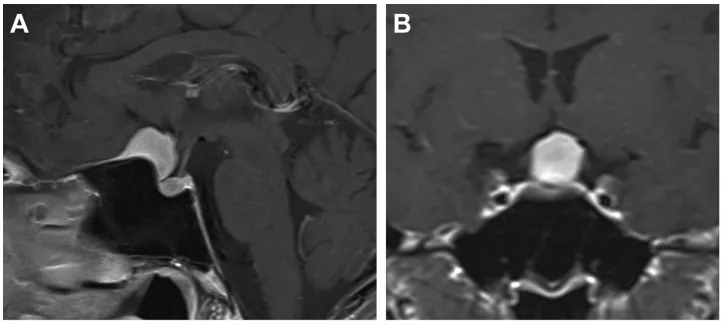
术前T1加权增强矢状位(A)及冠状位(B)磁共振成像显示鞍结节脑膜瘤。
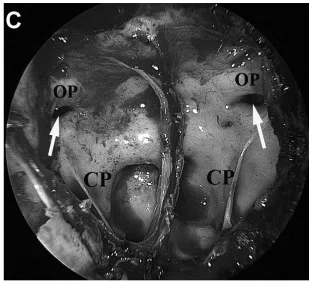
(C)内镜下观察蝶窦,可见颈动脉隆起(CP)与视神经隆起(OP),双侧视神经-颈动脉隐窝(箭头)气化良好。
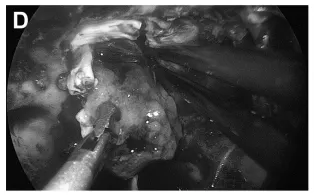
(D)内镜下采用双手操作技术切除肿瘤,保留蛛网膜界面完整性。
(E)肿瘤全切后,可见垂体柄(P)、视交叉(C)、终板(L)及前交通动脉复合体。
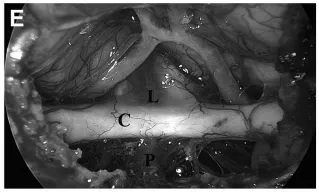
(F)30°内镜进一步清晰显示前交通动脉复合体。
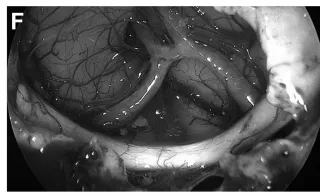
(G)术后CT显示颅底骨质磨除范围。
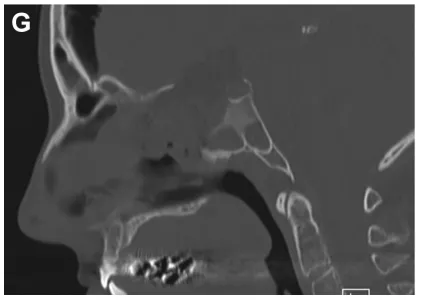
术后2年T1加权增强矢状位(H)及冠状位(I)磁共振成像未见肿瘤残留或复发,颅底重建效果良好。
内镜技术引入经鼻颅底外科后,手术适应范围得到显著扩展。前颅底脑膜瘤是一类具有治疗挑战性的病变。肿瘤常沿额部颅底广泛延伸,并经常累及视神经及前循环动脉复合体。过去三十余年来,经颅显微外科切除一直是脑膜瘤治疗的金标准。随着显微技术精度的提高、高分辨率磁共振成像的普及以及术中神经电生理监测的应用,手术治疗效果已获得明显改善。然而,经颅入路处理额部颅底脑膜瘤时,肿瘤或部分病灶常隐藏于视路结构下方,术中需对视神经进行一定程度的牵拉或操作,可能导致视野缺损或视力下降。为在不牵拉脑组织的前提下改善术野显露,可在经颅手术中辅助使用不同角度的内镜,以提升深部病变的可视化程度。另一种避免神经血管结构牵拉的策略是采用经鼻内镜入路处理额部颅底脑膜瘤。已有若干文献报道了该入路的手术技术及其临床疗效。
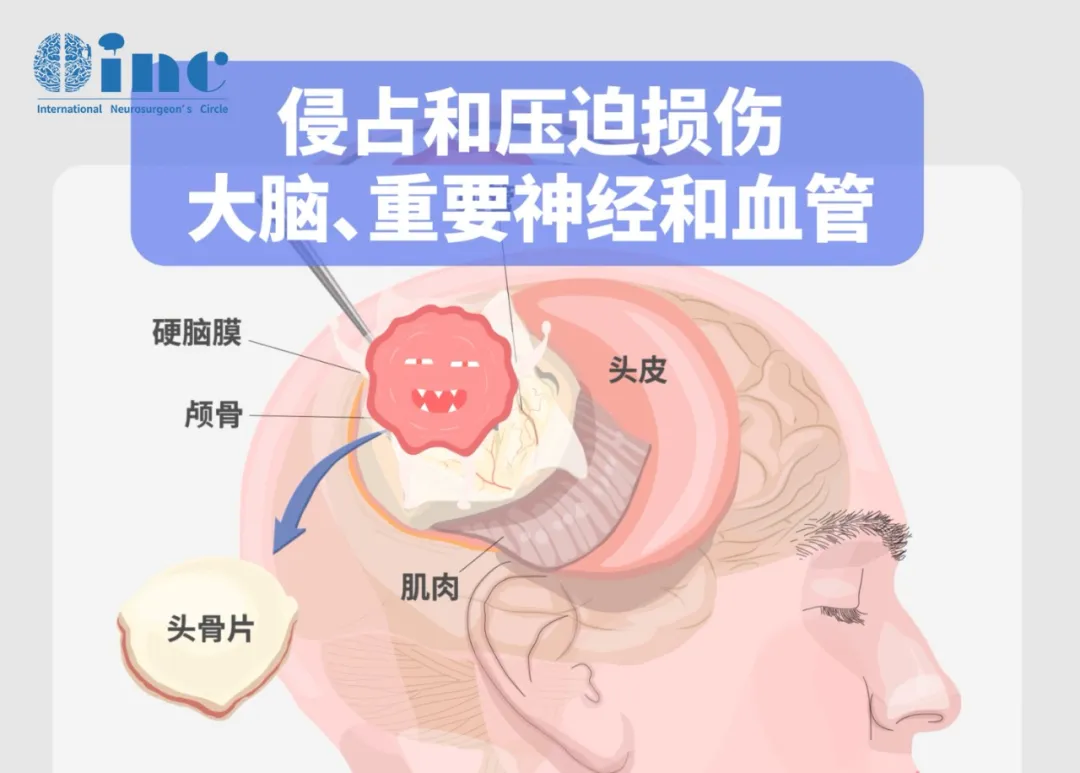
脑膜瘤无明显严重症状 是否可以长期观察?
脑膜瘤属于良性肿瘤,生长缓慢,病程较长。因肿瘤呈膨胀性生长,患者常以头痛和癫痫为首发症状。根据肿瘤位置不同,还可出现视力、视野、嗅觉或听觉障碍及肢体运动障碍等表现。老年患者尤其以癫痫发作作为首发症状多见。颅内压增高症状多不明显,特别在高龄患者中。随着CT检查的日益普及,许多患者仅表现为轻微头痛,甚至通过CT扫描偶然发现脑膜瘤。由于肿瘤生长缓慢,往往在长得相当大时,临床症状仍不严重。邻近颅骨的脑膜瘤常可引起骨质改变。许多无明显症状的患者会产生这样的疑问——脑膜瘤既然是良性,是否可以选择保守观察,带"瘤"生存?答案是:不可以!脑膜瘤虽然生长缓慢,但并非"安分守己"。这类肿瘤具有侵袭特性,可能侵犯周围骨质和神经血管结构,颅内所有脑膜覆盖区域均可能成为其生长位置。年生长速度可从数毫米到数厘米不等,最初脑膜瘤可能仅小米粒大小,长大后可达苹果体积。若不及早诊断,脑膜瘤可能生长至相当大体积,并可能导致残疾和危及生命,特别是当它们位于手术难以到达的区域时。这些肿瘤经常压迫或包绕邻近脑组织和重要结构,如血管和脑神经,从而大大增加手术难度。
不同大小、不同位置?鞍结节脑膜瘤个体化手术入路选择
鞍结节脑膜瘤患者通常以视力下降及视野缺损作为首发症状。
肿瘤常与大脑前动脉复合体粘连或包绕该血管结构。多数情况下,肿瘤会将视交叉向后推移,形成"后置型视交叉"。施罗德教授常规首选眶上入路。由于视交叉已后移,可在不牵拉视路结构的前提下获得良好的手术通道。
在开始处理肿瘤之前,先打开同侧视神经管顶壁,并切断镰状韧带,以充分松解视神经。通常可维持蛛网膜界面完整性,从而保护供应视交叉的穿支血管。即使肿瘤已包绕大脑前动脉复合体,也可安全、从容地完成血管解剖分离。
若蝶骨平台陡峭,则需借助30°或45°角度镜,以清晰观察鞍膈及邻近颅底结构;同时,内镜还可深入同侧视神经下方进行检查。体积较大的肿瘤则采用标准额-外侧开颅术切除。
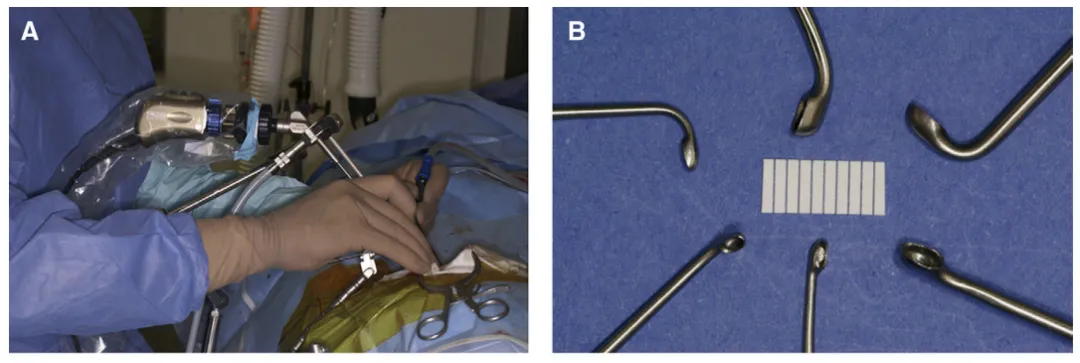
内镜辅助显微神经外科技术:(A)角度镜便于深部结构观察;(B)带角度的专用器械(angled instruments),适用于内镜辅助及内镜控制下的精细操作。
对于具有以下特点的小型肿瘤(<2 cm),经鼻内镜入路更具优势:①位于前置型视交叉下方;②蝶骨平台高度陡峭;③累及鞍内空间。
若肿瘤已侵入蝶窦,也为经鼻入路的良好适应症。该入路可在肿瘤切除前早期实现双侧视神经管减压及肿瘤血供阻断。
体积较小至中等的嗅沟、蝶骨平面及蝶骨平台脑膜瘤,既可经鼻内镜入路切除,也可选择经颅显微手术入路。具体入路的选择需综合考虑肿瘤大小与位置、重要神经血管结构的受累程度,以及——最为关键的因素——术者的个人经验与技术偏好。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号