脑干海绵状血管瘤不能手术吗?过去脑干海绵状血管瘤一度被认为是不可手术的,但随着患者选择、手术暴露、术中MRI引导、MR纤维束成像和神经生理监测的好转,大多数手术患者的预后良好。在相关研究中,104例脑干海绵状血管瘤患者中,只有14%的患者经历了颅神经或运动功能障碍,这些障碍在晚期随访时相对于他们的术前状况更严重。预后由几个因素评估,包括较大的病灶大小、跨越中线的病灶、发育性静脉异常的存在、年龄较大以及从病灶出血到手术的时间间隔较长。值得注意的是,脑干海绵状血管瘤手术后的大多数神经功能缺损都是短暂的,较终会在长期内得到好转。
海绵状血管瘤可以发生在中枢神经系统的任何部位。它们较常见于幕上(48–86%),其次是脑干中的4–35%和基底神经节中的5–10%;它们很少发生在脊髓。关于脑干血管瘤,大约57%发生在脑桥,14%发生在中脑,12%发生在脑桥髓质交界处,5%发生在延髓。脑室内海绵状血管瘤很少见,占脑血管瘤的2.5-10.8%。三个基因与血管瘤进化有关(CCM1,CCM2,CCM3)并且这些基因中的任何一个发生突变都会导致多灶性CCM。
海绵状血管瘤是低压错构瘤样浆果样血管病变,少或没有脑实质介入,通常被含铁血黄素沉积和神经胶质增生所包围。这些血管缺乏肌层和弹性层,在血栓形成和组织化的不同阶段充满血液。通过发育异常通道的缓慢血流导致血栓形成、钙化和含铁血黄素沿病变边缘沉积。
尽管临床表现因海绵状血管瘤的位置而异,但大多数脑干血管瘤患者表现为突然发作的癫痫、颅内出血、颅神经缺损、头痛、共济失调或意识障碍。与其他部位的血管瘤相比,脑干海绵状血管瘤始终有较高的症状性出血率。出血和再出血的年发生率分别为2.8%和32.3%。脑干海绵状血管瘤和一次出血是再出血的两个主要危险因素。
INC德国巴特朗菲教授两岁幼儿脑干海绵状血管瘤手术案例交流
病情回顾:2岁的女童伊伊,因为出现持续20多天的双眼斜视、不自主扭头、走路不稳等症状,父母遂带其送医检查,核磁结果提示脑干海绵状血管瘤。当地的主治医生表示,脑干出血是神经系统急重症,不及时手术摘除将有生命危险。但由于病变位置在生命中枢脑干“禁区”,再加上患者又是小孩,手术术中风险及麻醉医生、手术医生、护士等的配合都属于高难度的,稍有不慎就容易波及病变周围神经血管组织造成一些不可逆的后果,如面部或全身瘫痪、视力丧失或终身斜视,重则可能出现呼吸控制需要气管切开等。伊伊的父母万分焦急,感到无助。四处寻访能为伊伊手术的主刀医生,再病友下了解到INC德国巴特朗菲教授,于是伊伊父母争取到了巴教授国内示范手术名额。
治疗过程:在苏州大学附属儿童医院,巴教授与国内手术医生围绕病情展开了充分的讨论和评估,并根据患者病变的特点较终确定了相对创伤小的手术入路和手术方案。手术由巴特朗菲教授亲自操刀,将2cm大小的脑干桥脑海绵状血管瘤完全剥离。
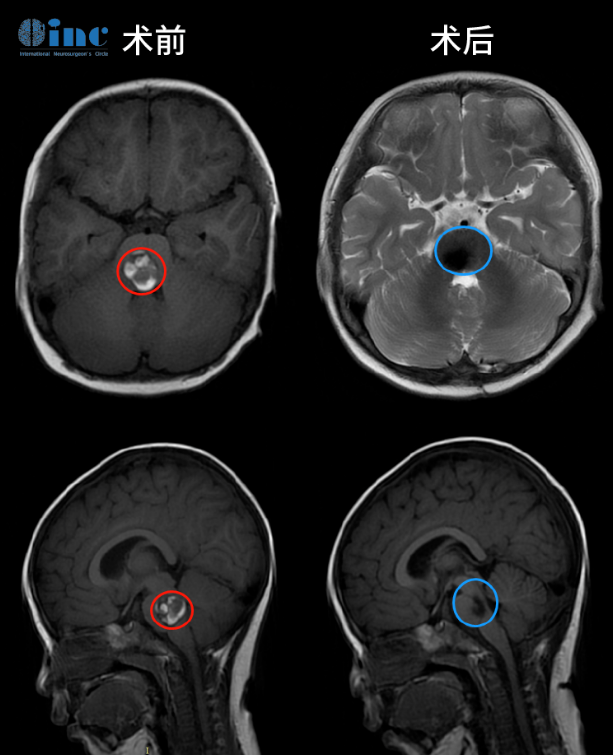
伊伊术前术后MR影响对比全切病灶
INC巴教授与国内医生详细讨论伊伊的病例

INC巴教授术后查房,伊伊状态良好,生命体征平稳

术后一个半月复查,原有的斜视、走路不稳症状都消失了,面瘫减轻,行动能力完全正常,没出现任何新的并发症。现在,伊伊已经回归了原有的活力,而且今后不会再被这个疾病所折磨了,这是让伊伊父母无比欣慰和感恩的。
INC德国巴特朗菲教授——脑干肿瘤手术教授
近十年来,尽管随着对脑干海绵状血管瘤自然史的不断了解,显微解剖、神经影像、导航及术中电生理监测技术、手术技术、手术器械的不断发展,脑干这一手术“禁区”正在被逐步跨越和突破,手术已成为脑干海绵状血管瘤的优选治疗策略,但目前这对于医生来说依旧具有很大的挑战性,只有少数神经外科专家能够实现手术顺利全切没有复发的更好治疗。
脑干海绵状血管瘤一次出血率仅为0.6%-1.1%,而再次出血率则可高达30%-60%;而且每出血一次,再次出血间隔缩短;每出血一次,患者症状呈进行性加重,而神经系统症状能够恢复的可能性越小。然而,脑干长期被视为“手术禁区”,即使显微神经外科技术、术中辅助技术发展及脑干安,全区的发现,直到如今依然有少数术者有较多成功的手术报导。综合其300多例手术经验,INC巴教授对脑干海绵状血管瘤手术治疗经验要点总结如下:
1、临床症状严重提示有手术指征;
2、偶然发现的(静态的,无临床表现,无出血)海绵状血管瘤暂时不需要手术治疗;
3、在进展恶化快的病人中,紧急手术切除肿瘤是有益的,相当于抢救性手术;
4、有很多手术入路是可以选择的,但较短到达肿瘤的手术路径并不是较好的手术入路选择;有的较长的入路在特定情况下对功能的保护是很好的;
5、根据巴教授手术的患者,90%以上的患者可以达到良好或较好的预后;
6、再发出血的患者应该再次手术。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号