38岁男性,面部疼痛和麻木伴有轻微的痛觉减退和V2和V3的感觉减退。检查发现是少见的三叉神经鞘瘤。影像学研究显示哑铃状右侧颅底损伤,大的部分位于颅中窝,延伸至后颅窝。它是高度增强的,并进一步向前延伸到海绵窦和脑干的后部分。影像学研究显示岩骨有程度的骨侵蚀。患者表现为面痛和麻木,痛觉减退,V2和V3感觉减退。临床表现和影像学表现与三叉神经鞘瘤的诊断一致,而不是神经纤维瘤;神经纤维瘤很可能累及海绵窦,但一般不延伸到比梅克尔腔更远的后方。行外科手术完全切除肿瘤。
三叉神经鞘瘤是一种少见的良性病变,占全部颅内肿瘤的0.07 ~ 0.5%,占全部神经鞘瘤的0.8 ~ 10%。它们起源于神经鞘的雪旺细胞,因此可能位于整个神经过程的任何地方。据文献报道,20%的三叉神经鞘瘤来自于胸骨后段,50%来自于梅克尔腔, 5%来自于颅内远端。在磁共振成像(MRI)上,神经鞘瘤通常在t1加权像上表现为低信号或低信号,在t2加权像上表现为高信号,在进行对比时表现为均匀或边缘增强。
外科手术详述
这种肿瘤的手术入路根据患者的具体情况而定,选择合适的手术入路对实现全切除、好转术前神经功能缺损、减轻术后神经功能缺损具有重要意义(图1)。三叉神经鞘瘤常累及海绵窦腔并延伸至后窝。因此,颅底入路在治疗上显示出许多优点,如缩短了与病灶的距离,消除了脑的回缩,促进了颞叶下工作的可能性,同时保护了完整硬脑膜下的引流静脉。特别是,硬膜外颧中窝入路可以切除大哑铃状的三叉神经鞘瘤,并提供多种工作角度以达到肿瘤的颞下、腋窝内、眼内或眶内扩张和海绵窦。此外,延伸至后颅窝并压迫脑干的部分也可通过扩展的梅克尔腔到达(图2).
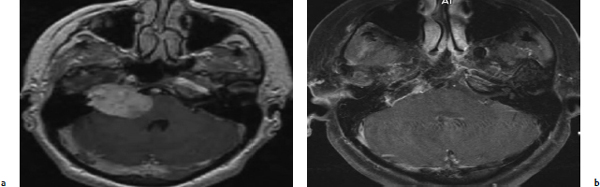
图1:a,b轴向增强磁共振成像(MRI)研究显示三叉神经神经鞘瘤向梅克尔腔扩展,并以哑铃状扩展至中后颅窝。(a)术前图像。(b)术后全切除图像。
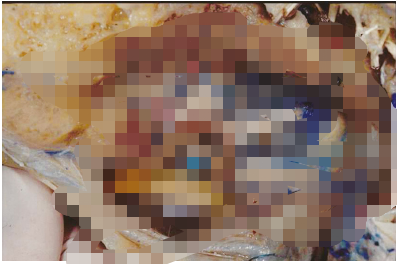
图2:哑铃状肿瘤解剖模型照片,肿瘤扩张至梅克尔腔,压迫三叉神经根和神经节。
患者仰卧位,同侧肩部抬高,头部旋转至对侧,颧骨几乎与地面平行。皮肤切口位于耳屏前方1厘米处,呈曲线状,位于发际线后方,至颞上线。保留了面神经的颞浅动脉和额颞支。先将皮瓣向前切开,然后将厚的乳晕组织与颅周皮瓣分离。在这个阶段,为了保护面神经,在后面1厘米处,沿着颧弓平行切开,保护颞浅筋膜和颞深筋膜与脂肪垫之间的神经。两个筋膜和脂肪垫与皮瓣一起向前反射。颞肌的骨膜下剥离,在颞浅动脉的后方切开,从颧骨根部向前推进以保护颞中动脉。
在B1附着时,颧骨与斜前切口分离,斜前切口穿过颧骨隆起,穿过根部,向后。颞肌在颞上线水平分离,与颧弓一起向下延伸至中间窝。在颞窝底水平钻孔,设计颞部开颅手术,抬高皮瓣(图3)。外科医生应在中间窝定位重要的标志,以防止神经血管结构的损伤。中间的硬脑膜窝从颞窝高架地板暴露和分裂的脑膜中动脉棘孔posterior-to-anterior和lateral-to-medial解剖为了防止更大的表面坚硬的神经的损伤,导致面部麻痹。这条神经从面部裂孔出来,在中间窝底的沟中向前内侧走,经过梅克尔洞下到达泪孔,在那里与岩深神经汇合形成维迪安神经。岩浅大神经也是定位颈内动脉岩段和近端控制颈内海绵动脉的重要标志。

图3:颧中窝入路手绘插图,包括皮肤切口、面部分支保留、颧部切片、骨瓣。
圆孔和上颌三叉神经的分支位于眶上裂的外侧和后方。卵圆孔位于圆形刚玉后方和外侧1厘米处,负责神经的下颌分支。三叉神经分支上的外硬膜被抬高以暴露下海绵窦,并在中间剥离以暴露该部位的肿瘤(图4)。病变可达神经节之间或神经节后方。由于肿瘤质地较软,所以用抽吸法小心地将其取出,然后从后面穿过扩大的梅克尔氏洞。肿瘤一旦被切除,就要从根部、神经节和各部分仔细解剖,以保留与肿瘤无关的神经束。

图4:外科医生硬膜外中间窝视野,哑铃状三叉神经鞘瘤,显露颈动脉、五脑神经的三个部分和神经节,进入扩大的梅克尔氏腔。
没有必要钻岩尖或剖开幕,因为扩大的梅克尔腔提供了一个中间和后颅窝之间的自然通道,跟随病变进入后颅窝。如有必要,可向上切开通向岩上窦的口,扩大口,这可能需要凝血和切割其较前部。在后颅窝,如果保持蛛网膜内解剖平面,病变可以从脑干、细根和基底动脉顺利地分离出来(图5)。肿瘤碎片可能存在于颞下和翼状窝;在卵圆孔和卵圆缺之间去除中间窝底后可切除。沿眶上裂的碎片可以切除,以去除圆孔与眶上裂之间的中间窝底。如果在中间窝底钻孔,可以用带血管蒂的颞肌瓣重建,以防止脑脊液泄漏。

图5:外科医生经过梅克尔腔到达并切除肿瘤后的后颅窝扩展区,显露基底动脉和脑干后的图像。
因为这种病变是良性的,它不侵犯神经或血管结构,只是移位。通过显微外科技术,可以从三叉神经纤维中分离出来,从而保护和好转神经功能(75%的面部疼痛好转和80%的三叉神经运动功能好转)。采用颅底入路治疗三叉神经鞘瘤有可能获得良好的治疗效果和较低的发病率。在颅底手术过程中,术中神经生理监测为外科医生切除涉及和替代颅神经的病变提供了额外的顺利性。更具体地说,这种类型的监测使外科医生能够定位所涉及的颅神经,从而确认手术期间的神经功能并评估手术结果。
三叉神经鞘瘤切除率越高预后越好
在之前的一份报告中,研究人员(O.A.)分析了25例三叉神经鞘瘤的显微外科全切除,其中仅24%累及中窝,76%累及中后窝。全部肿瘤均累及海绵窦。手术后,全部的颅神经(而不仅仅是三叉神经)的术前缺陷和全部的脑干和小脑症状都得到了缓解。有面部疼痛症状的患者中有75%,有三叉神经运动无力症状的患者中有80%,有面部麻木症状的患者中有44%有好转。只有13%的病变复发,12%的患者三叉神经功能恶化或出现新的缺陷。患者接受治疗时的平均年龄为44岁。
另一项研究报告了18例患者,其中50%的病变是Jefferson型三叉神经鞘瘤,只有2例患者的肿瘤小于2厘米。他们报告了一次复发和一次次全切除,16例患者在134个月时肿瘤消失。Zhou和他的同事描述了57例哑铃形Jefferson型三叉神经鞘瘤(直径超过40毫米的占50%,直径超过50毫米的占26%)。他们报道的总去除率为87%,平均随访10年只有一次复发。93%的面部麻木患者的颅神经功能得到好转,83%的三叉神经运动功能恶化,80%的患者的六和七神经麻痹,75%的患者的九和十神经麻痹和小脑或脑干体征。他们用伽玛刀治疗了38例患者,随访65个月,发现83%的肿瘤体积缩小,5.7%的肿瘤体积保持稳定,8.6%的肿瘤体积增大,三叉神经功能恶化。他们还报告了4例手术切除不完全,但在长期随访中肿瘤残留没有生长的患者。只有一例(25%)在5年后生长,需要进一步治疗。
高切除率是三叉神经鞘瘤治疗的优选策略,好转神经症状、维持颅神经功能、控制肿块的影响是三叉神经鞘瘤治疗的主要目标。一个个性化的管理策略,一个专门的颅底团队,是重要的,也是病人实现这一目标的更佳机会。INC作为一个专注于神经外科领域的专家学术交流的医生集团,将为国内有需要的脑肿瘤患者(包括三叉神经鞘瘤、听神经瘤、脑膜瘤、垂体瘤、胶质瘤等)咨询具的国际水平神经外科医生团队为其手术,患者将得到更好的预后。
资料来源:Jun 20, 2016 | Posted by admin in NEUROSURGERY | Comments Off on Management of Trigeminal Schwannoma: Microsurgical Removal vs. Radiosurgery

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号