在神经纤维瘤病Ⅰ型(NF1)中的异常细胞与那些在纯胶质瘤中异常的细胞有所不同。对于前视路非肿瘤样过度生长的胶质增生,有少数文章报道了几例神经纤维瘤病有一侧或双侧是神经增粗。这些病例的视神经增粗是由星形细胞、蛛网膜及其他结缔组织的增生引起的。这些不常见病人的典型表现是神经纤维瘤病,视神经管扩大和视盘苍白,但无祝力视野障碍。 Pfeiffer和 Rccse描述了2例患者分别为44岁和40岁;病程有几十年。两位作者描述了在神经纤维瘤病中有视神经孔扩大,但并没有视力丧失。
我们在此所描述的病例,尽管没有视党障碍,但其视觉通路上是脚籀,而非胶质增生。
病例1
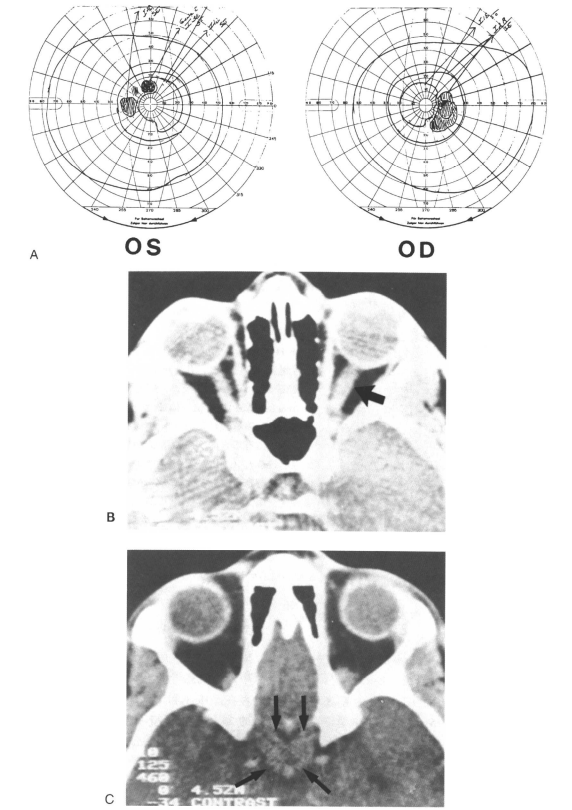
患者,14岁,神经纤维瘤病,有皮肤结节。其母于10年前切除了一侧视神经胶质瘤。此患者视野检查示视野缺损(图18-10所示)。此患者无其他症状,对视野改变并不注意。CT(图18-10A-C)显示在視交叉和至少一侧的视神经上有肿瘤。1986年8月左眼視野中暗点较1985年7月变大变深。但视野缺损并没有进行性扩大,自1985年2月至1985年8月通过 Humphrey自动检野计检测的一系列检查中,视野并未有改变。
案例1:患儿,14岁,无症状,主观上视觉正常。A.视野检查所示的盲区。13个月后左眼视野缺损加重。B.眼眶CT扫描示左侧视神经增粗(黑箭头)。C.CT扫描视交叉平面示肿块直经约1.5cm(箭头)。
Horwich和Bloom对1例患 von Recklinghausen病的类似患者进行了仔细的随访,在一側视神经的肿瘤并无发展。
病例2
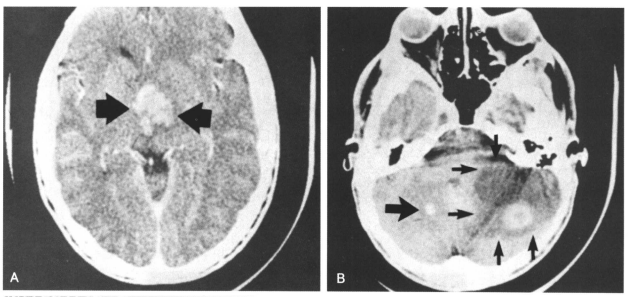
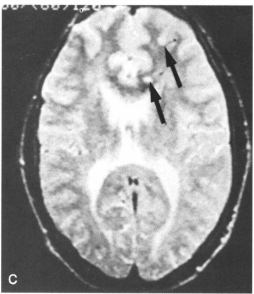
1例神经纤维瘤病患者,右侧视神经有胶质。1971年该息者为34个月时,进行了自视交叉到大脑半球的肿瘤切除。1975年,其左眼视力视野均正常。他17岁时除视党方面的症状外,无其他症状。但左眼视野检查示瓢侧四分之一视野缺损。CT和MRI检查示在三脑室和两个小脑半球内有3个较大的肿瘤(图18-11A~C)。此外,MRI发现在双额叶白质内至少有7个细小的性质不明的结节(图18-1C示其中2个结节)。 Martuza切除了左小脑星形细胞,视交叉区胂瘤给于放射治疗。
案例2:1986年8月1日的CT。患儿,男性,34个月患右侧视神经胶质瘤,并有牛奶咖啡斑。1971年8月,肿瘤切除至视交叉。15年后常规检查,患者惟一的症状是每周有三次从3-5pm的睡眠;患者惟一体征为失明。MRI显示更加清楚。A.三脑室上胂痼增强(箭头)。B.小箭头所指为左小脑囊性星形细胞瘤大囊表面有增强的实质性结节。(大箭头:右侧小脑半球中央小的肿瘤结节)。C,MRI显示总共7处不明性质的小结节,在此层面中箭头所指有2处。大的左侧小脑囊性I级星形细胞瘤切除后,患者很快康复。1987年5月17日,患者右颞顶胶母细胞瘤出血。5个月后,患者出现三脑室I级星形细胞瘤,2×3×4cm,侵及丘脑、下丘脑,未及视交叉;因此,此肿瘤与原发的视神经胶质痼及胶母细胞瘤无关。这种病程暗示有三种相反的基因突变导致种不同的生长方式。
Horwich和Bloom描述了另一例 von Recklinghausen病患者,此患者双侧视神经胶质瘤行放射治疗。31年后,该患者被发现颅内有其他四个肿瘤,包括一个大的丘脑Ⅲ级星形细胞瘤。 Lewis等脚对207例 Recklinghausen病进行了包括CT在内的影像学研究,发现有前视路肿瘤者占15%。其中2/3患者的病灶从病史和眼科检查中均未能发现。Arn等也报道过2例在CT上意外发现的视交叉肿瘤患者。全部神经纤维瘤患者,不管其视盘是否苍白,都应检查是否有小的视路或其他部位的胶质痼病灶,这样才能早期诊断,自然病程才能完整地记录下来。这类患者应予保守治疗,但需坚持长期随访,包括行视觉诱发电位,当需要时行手术或放疗。
图18-10 患儿,14岁,无症状,主观上视觉正常。A.视野检查所示的盲区。13个月后左眼视野缺损加重。B.眼眶CT扫描示左侧视神经增粗(黑箭头)。C.CT扫描视交又平面示肿块直经约1.5cm(箭头)
1例神经纤维瘤病患者,右侧视神经有胶质瘤。1971年该患者为34个月时,进行了自视交叉到大脑半球的肿瘤切除。1975年,其左眼视力视野均正常。他17岁时除视觉方面的症状外,无其他症状。但左眼视野检查示颞側四分之一视野缺损。CT和MRI检查示在三脑室和两个小脑半球内有3个较大的肿瘤(图18-11A~C)。此外,MRI发现在双额叶白质内至少有7个细小的性质不明的结节(图18-11C示其中2个结节)。 Mantua切除了左小脑星形细胞瘤,视交叉区肿瘤给于放射治疗。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号