“神经外科创造更多美好,让病人免受病痛折磨。”——INC巴特朗菲教授
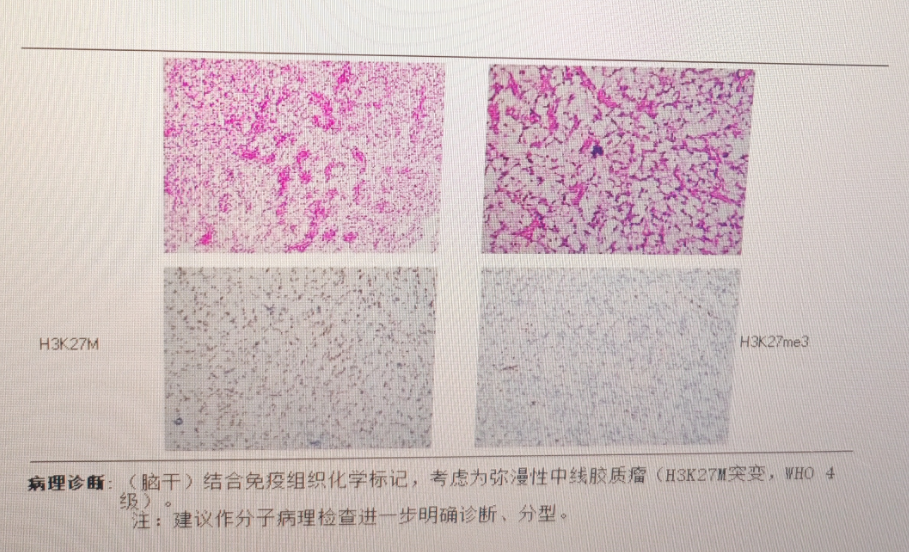
7岁的孩子本应肆意奔跑,小勇却因精神萎靡、走路易跌倒,一个巨大的肿瘤直接从脑干下部贯穿到上部。从查出来到手术,仅2天时间。在巴教授的示范手术下,这个被诊断为弥漫性中线胶质瘤(H3K27M突变,WHO 4级)的孩子展现出了惊人的生命力——如今他不仅能像正常孩子一样生活,甚至还能完成3公里的游泳。术后复查的影像连巴教授都十分惊喜——“这是一个非常出乎意料的极佳结果!”而小勇母亲能换来孩子如今的状态,得益于她在这一过程中“做对”了这三件事:重视孩子的身体异常,尽早确诊、理性看待高级别胶质瘤以及积极寻求更多的治疗机会。生命似闯关,小勇已过重要一关。
对于罹患高级别胶质瘤的患儿而言,踏上这场漫长抗争之路的首个关键抉择——接受手术,需要的不仅是精湛技术的支撑,更是直面未知的勇气。每一个患儿的背后,都是家人的爱与付出,他们也渴望出现奇迹,然而奇迹不是一步造就的,而是在每一个微小的当下都不放弃希望,当一点希望被点亮,小小的火苗也会在日后重新迸发出更大的能量,而INC和巴教授所做的一切也是点亮当下的希望,给孩子争取更好更光明的未来。

无法手术的脑干胶质瘤他们如何抉择
2024年的寒冬,一张核磁共振胶片击碎了一个家庭的心——年仅7岁的男孩脑干上盘踞着一个4.7*3.5cm的巨大异常信号,像一条毒蛇从脑干下部一直蔓延到上部。当地医生们的诊断各不相同:“可能是良性,也可能是恶性”,“这个位置不能碰”,“生存期恐怕......”这个位置的手术,曾被医学界视作“禁区”,危险重重,让无数家庭望而却步。
就在一家人陷入无尽迷茫与恐惧之时,一个希望的曙光出现了——巴教授恰逢在华示范手术。他们仿佛抓住了最后一根救命稻草,毅然决然地从当地赶赴苏州,只为那一丝生的可能。
面对面交流中,巴教授在仔细评估后,神情凝重而坚定:“一般来说,仅靠影像核磁无法百分百判断肿瘤性质,但从影像上看,这个肿瘤侵袭性很强。仅仅依靠手术,无法完全解决这个问题。手术之后,根据病理检测结果进行化疗,过几年可能还需要放疗,只有将这三步紧密结合,才有可能为孩子争取到一个比较好的结果。”
手术,无疑是一场与死神的艰难博弈。但巴教授的话让父母感到心安:“手术中,我们肯定会尽最大努力为孩子切除病灶。我之前做过很多类似的案例,手术成功率还是比较高的。”可什么是手术成功率呢?巴教授解释道:“就是在尽量切除肿瘤体积的基础上,不增加新的损害,尤其是要保护好孩子的神经功能。不过,孩子的生存率最终还是取决于肿瘤本身的性质和侵袭性。如果决定做手术,需要尽快,因为这个肿瘤生长速度很快。”
父母强忍着内心如刀绞般的痛苦,努力让自己冷静下来。他们深知,此刻的每一个决定,都关乎着孩子的未来。终于,他们果断地做出了选择:“我们决定今天做手术!我们相信巴教授!”
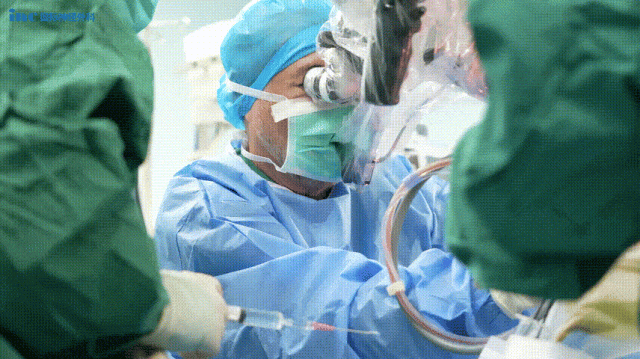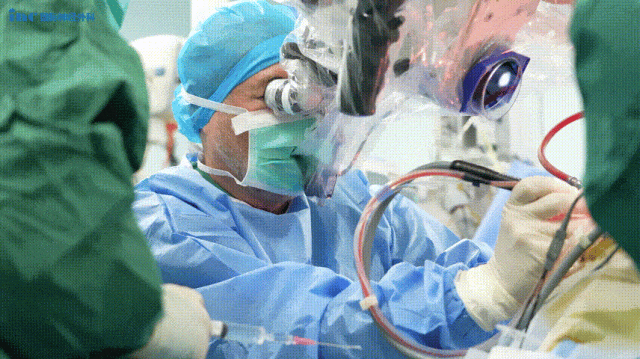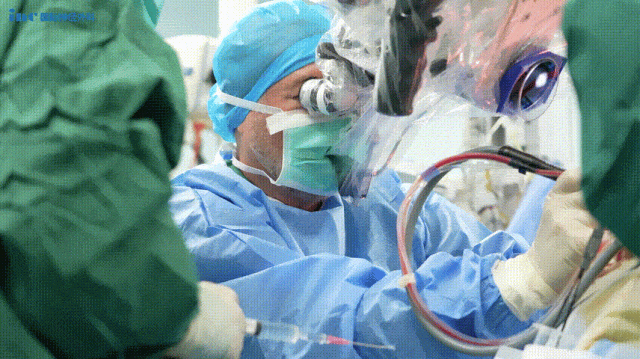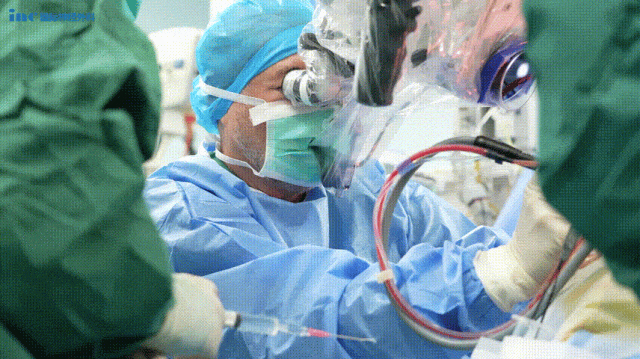
光明终将驱散黑暗,带来新生!
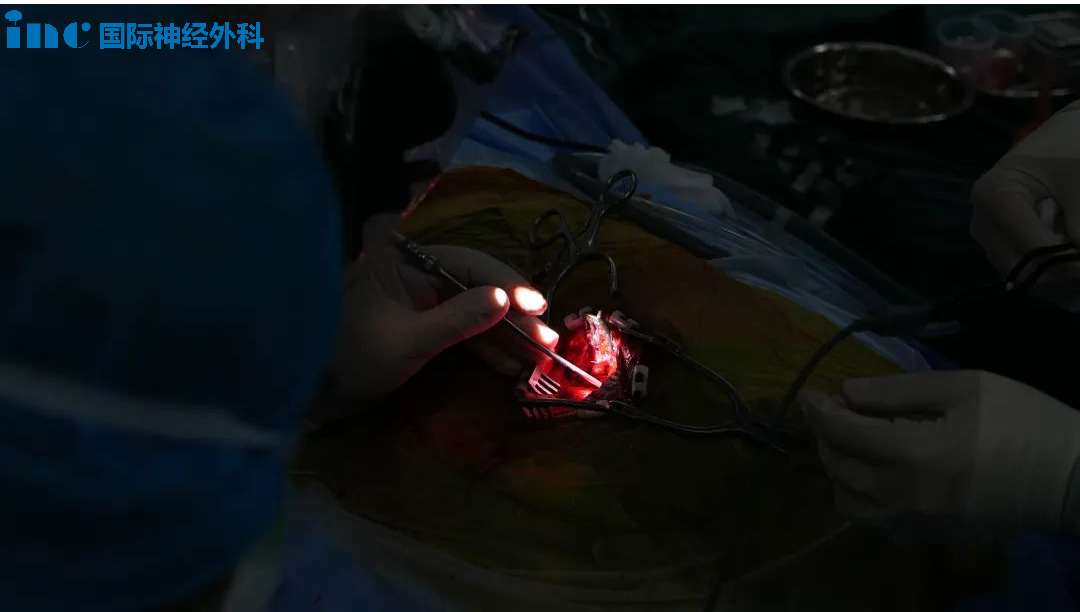
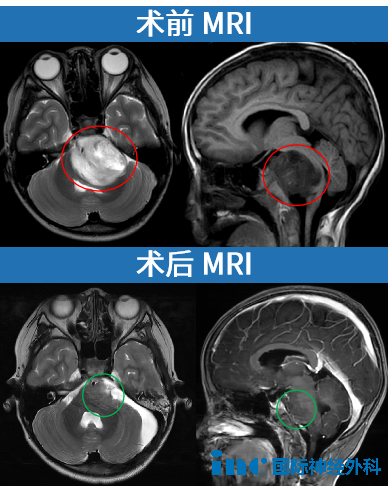
12月25日,小勇被查出脑干病灶;仅仅两天后的12月27日,巴教授便亲自操刀,为他进行这场“禁区”手术。当手术成功的消息传来,“脑干放松了”,那一刻,手术室外等待的一家人万分感激。
术后第2天,普通病房里巴教授查房时,看到小勇的手脚都能活动,脸上露出了欣慰的笑容。
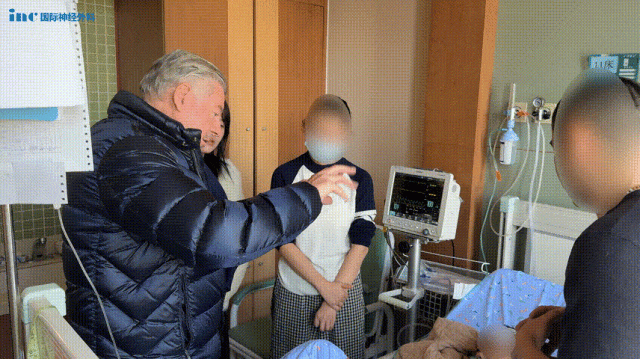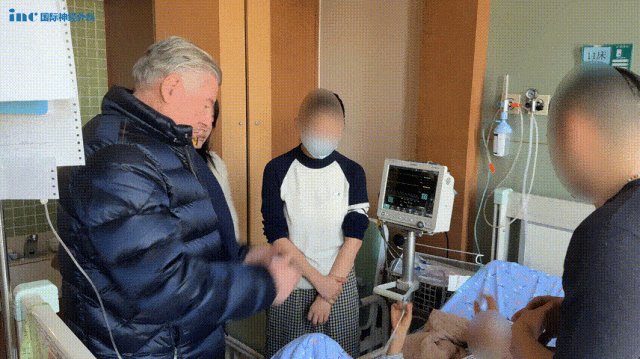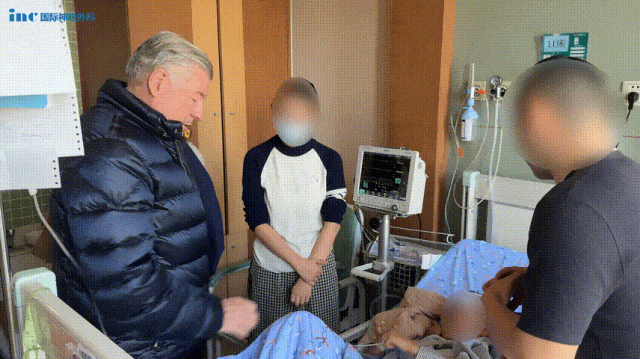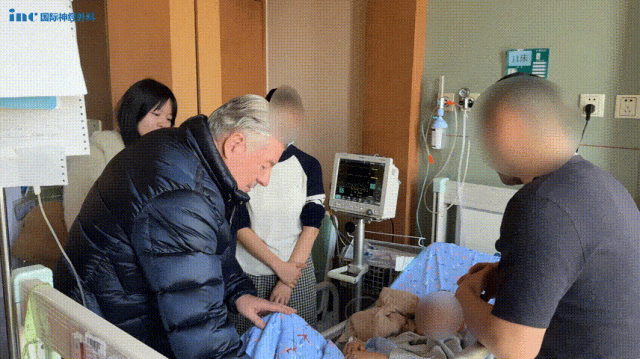
术后3个月随访,巴教授看着核磁共振的结果和孩子的临床情况,眼中满是惊喜:“这是一个非常出乎意料的极佳结果,没人能预料到情况会变得这么好。”然而,他深知,治疗之路还很漫长,“在我看来,这个治疗过程还没有结束,孩子可能需要更多的化疗。”

巴教授随访邮件截取
如今的小勇,像一尾重获新生的鱼儿,在碧波中自在穿梭。他每周三次,在泳池里畅快地游着三公里,那矫健的身姿,仿佛在向命运宣告:我,就是这场与病魔战斗的胜利者!而他的母亲,眼中满是骄傲和欣慰,她说:“现在看着他,和正常小朋友一模一样,状态很好,和没生病一样。”
孩子得了恶性胶质瘤该如何治疗?
孩子得了恶性胶质瘤,这对于至亲来说是一种巨大的痛楚,眼看着孩子日复一日恶化、站不起来、吞不下饭、看不清东西……在这样的绝望中追寻着希望十分艰难,要怎样治疗?到底要不要手术?手术后效果怎样?术后并发症都有哪些?手术值当吗?如果不手术还有多久的生命?手术后还能活多久……
恶性胶质瘤可以活多久,这也是医生和研究者们致力于突破的世界难题之一,而美国国立癌症研究所的 SEER 相关研究也许能给我们一个答案。该研究分析了脑干高级别胶质瘤手术治疗后的生存情况,结果表明尽管脑干高级别胶质瘤患者的存活率仍然很差,但对于可以外科手术的脑干高级别胶质瘤,与仅进行病理活检患者相比,次全切和全切可使总存活率增加3-4倍。

脑干被誉为“生命禁区”,脑干胶质瘤属于胶质瘤中比较特殊的类型,其治疗非常棘手,不仅手术风险高,预后也较差,以儿童多见,患者的平均生存期从几个月到几年不等。而脑干高级别胶质瘤更是难中之难,预后相对更差。
研究共包括 502 例脑干高级别胶质瘤患者,其中接受过手术干预的患者为103例。结果显示,接受活检、次全切和全切的患者中位生存期分别为 8、11和 16个月。
这表明,尽管脑干高级别胶质瘤患者的存活率仍然很差,但对于可以外科手术的脑干高级别胶质瘤,次全切和全切可使总存活率增加 3-4倍,且年龄越大,生存率越低。

图2-3:K-M生存分析曲线揭示了年龄和手术和对患者生存时间的关系,患病越年轻,生存期预后越好,肿瘤切除也有助于延长生存期。
针对儿童恶性胶质瘤的手术策略,世界神经外科联合会(WFNS)现任执行委员会 & 顾问委员会成员 James T. Rutka 教授在相关研究中也强调:恶性胶质瘤的外科手术策略必须强调对大脑功能的保护,手术的目的是在保护神经功能情况下最大程度地切除肿瘤。
再等一等、观察,真的可以和脑瘤共存吗?
罹患胶质瘤,患者常常满心忧虑:担心手术成功率、担心手术并发症,手术后复发等等。“如果术后都会复发,我可以不手术吗?”
但是,治疗最重要的是做好当下,在当下每一步决定都是收集到了充分的信息之后,做出慎重的决定,走好每一步,下一步才能更好,不能以未来对于这个病的预期来指导现在的策略。我们也要相信:随着近来许多新药研究出现,会有更多的治疗希望。胶质瘤治疗的第一步,手术的成功,不是不可把控的,只要找到合适的医生……
有部分家长认为,即使接受手术,孩子也要面临极大的风险,更不要说开颅对于年幼的身体所造成的伤害了,真的要让孩子遭受如此“大动干戈”的治疗吗?那么让我们一起来看看,不接受手术,肿瘤会发生怎样的变化。

这是一个源自国际神经外科期刊 JNS 的案例,一位患者偶然诊断出低级别胶质瘤,医生建议保守观察,此时肿瘤仅 3cm³。然而,肿瘤一直不断增长,6年后,肿瘤以肉眼可见的速度进一步增大至 11cm³ 。更让人想不到的是,这个肿瘤从 11 cm³发展到 21 cm³,仅仅用了5个月!术后的病理更是显示她的肿瘤已经恶化成了胶质母细胞瘤。
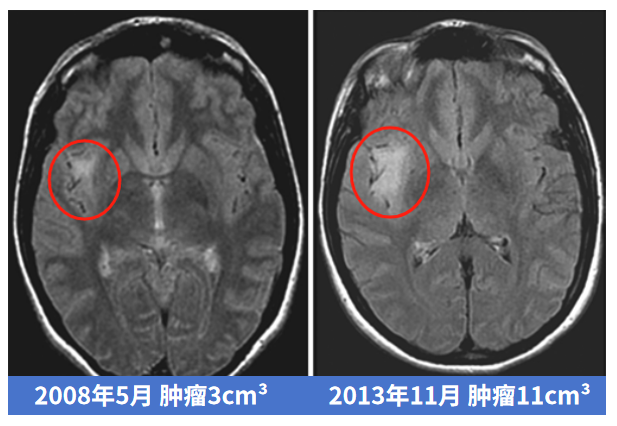
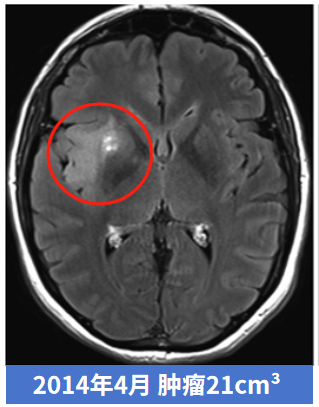
如此快速的进展,正是因为高级别胶质瘤通常表现出相当严重的恶性情况,它们生长迅速,破坏健康的脑组织,并诱导新的肿瘤发展。如果没有适当的治疗,高级别胶质瘤进展令人无法想象。
因此,手术仍是主要治疗手段,虽然外科手术切除由于肿瘤位置的复杂性而受到一定的限制,但新的手术技术以及主刀医生丰富的手术经验都可以使恶性肿瘤组织得到更安全、更高效的切除。
如果您也有想要分享的经历或者无法解答的疑惑,欢迎留言……

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号