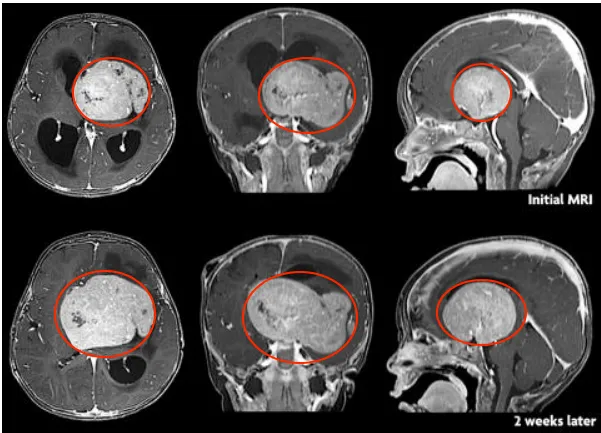
一名不足1岁的男婴,因巨大鞍上脑膜瘤引发右侧颅神经功能障碍,保守观察2周后,肿瘤呈现快速显著增大!影像显示中线结构明显移位、梗阻性脑积水致侧脑室扩张、室周水肿进行性加重、神经功能障碍短期内急剧恶化……为何通常"生长缓慢"的脑膜瘤竟进展至此?此类脑膜瘤应如何治疗?
儿童脑膜瘤的高侵袭性特征
儿童颅内脑膜瘤属罕见病变,占0-18岁人群原发性脑肿瘤的0.4%-4.6%,婴儿期脑膜瘤(<12月龄)更为少见,文献报告不足30例。患儿典型表现为颅内压增高及癫痫发作,相较于成人,儿童脑膜瘤更多见于脑室内及颅底区域。
尽管成人脑膜瘤女性易感,但儿童患者未见明显性别差异。脑膜瘤发展的危险因素涵盖2型神经纤维瘤病(NF2)及放射治疗史(即放射诱发脑膜瘤)。部分学者指出儿童脑膜瘤较成人更具侵袭性,且非典型或恶性亚型发生率更高。
何种脑膜瘤呈现快速生长?
前述病例中,患儿脑膜瘤在两周内近乎充斥整个颅腔,引发对其生长速度的质疑。
实际不同级别脑膜瘤生长速率存在差异:I级肿瘤生长缓慢,常见于成人;II级肿瘤生长较快,组织学显示细胞异常增殖,称为非典型性脑膜瘤,占脑膜瘤病例18%。此类肿瘤生长速度超越良性脑膜瘤,常以侵犯正常脑组织为特征。
III级肿瘤生长扩散更为迅速,称为间变性或恶性脑膜瘤,其细胞异型性显著,生长速率、脑组织侵犯程度及复发风险均高于良性与非典型脑膜瘤。
儿童脑膜瘤的临床特征
1 脑部CT检查
显示轴内或轴外占位伴骨质破坏,肿瘤常呈高密度,周围伴水肿带,钙化少见或缺失。
2 脑部MRI检查
T1加权像示肿瘤边界模糊,呈浸润性生长与脑实质关系密切。T2WI及FLAIR序列可见瘤周水肿,增强后明显强化,可侵犯颅骨及头皮。MRV可能提示硬脑膜窦受侵。
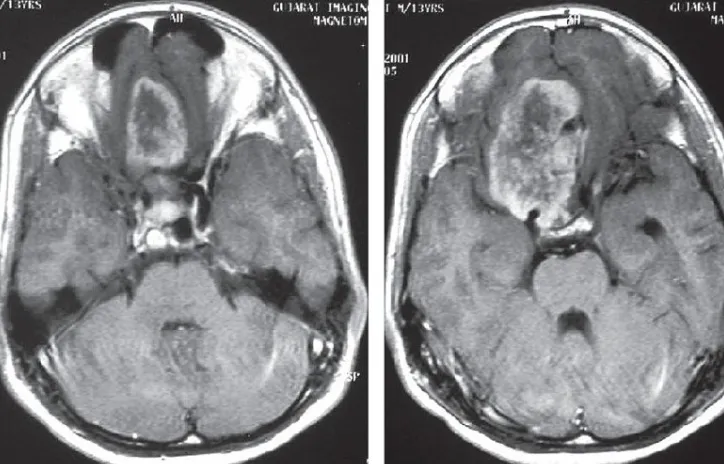
3 脑血管造影
显示早期出现且持续强化的血管斑块。静脉期可见硬脑膜窦侵犯。
4 组织学特征
每10个高倍视野(HPF)有丝分裂数4-19个,或存在脑实质侵犯,或符合以下三项特征:片状生长模式、高核质比小细胞、显著核仁、小叶结构丧失、坏死灶。
5 鉴别诊断
典型脑膜瘤:通常非侵袭性,确诊需组织学依据
硬脑膜转移瘤:常伴明确颅外原发灶(如神经母细胞瘤)
淋巴瘤:溶骨性病变,多累及硬膜外及颅外成分
尤文氏肉瘤:典型表现为骨性层状骨膜反应
6 治疗原则
通常行全切除或次全切除,术后辅以放射治疗。立体定向放射外科可发挥辅助作用。
7 预后评估
相较于良性脑膜瘤,非典型脑膜瘤发病率较低且预后较差。非典型脑膜瘤复发率达28%,5年生存率约86%,5年无复发生存率约48%。
脑膜瘤恶变危机应对策略
针对有症状病变、肿瘤进展或患者治疗意愿强烈者,需采取积极干预策略。最大范围手术切除被视为一线治疗方案,多数脑膜瘤可通过手术实现治愈。
手术核心原则:控制出血、保护功能、争取全切
除脑膜瘤分级(I-III级)外,切除范围是影响复发的首要因素。国际通用Simpson分级表明:切除程度越高,10年复发风险越低。

INC世界神经外科顾问团成员、国际脑膜瘤协会前主席William T. Couldwell教授的病例分析显示:全切患者5年复发率仅8%。另一项67例研究报道总切除率82.3%,3年复发率7.1%。Couldwell教授等证实现代显微外科全切是脑膜瘤更优疗法,可有效避免神经功能损伤、降低复发风险并保障生活质量。

《Journal of Pediatric Neurosciences》研究强调:儿童脑膜瘤应争取全切除,必要时分期手术。显微神经外科及麻醉技术的进步显著降低手术并发症及死亡率。组织学良性且获全切患儿预后与成人相当。


手术方式选择
现代显微开颅手术是经典切除方式,可直接暴露并切除肿瘤。位置表浅、未累及关键脑区者手术难度较低;而脑干旁、枕骨大孔区、桥小脑角区及海绵窦等复杂位置则风险较高。婴幼儿耐受性差、抵抗力弱,对术者及麻醉团队要求极高。
国际专家在华示范手术
巴特朗菲教授(上图)& 鲁特卡教授(下图)

INC德国神经外科专家Helmut Bertalanffy(巴特朗菲)教授专长复杂位置脑膜瘤手术,积累大量成人与儿童成功案例。
其发表的枕骨大孔区脑膜瘤研究显示:所有患者均实现全切,术后效果满意。5年随访无死亡及神经并发症病例。

核心治疗建议
绝大多数脑膜瘤患者推荐手术治疗。尤其当患儿出现颅内压增高、神经功能缺损时,应尽早手术干预。肿瘤全切可最大程度缓解症状、预防复发,延长无进展生存期(PFS),改善总体预后(Prognosis)及总生存期(OS),保障生活质量,为治愈创造最佳条件。
参考文献:
Mehta N, Bhagwati S, Parulekar G. Meningiomas in children: A study of 18 cases. J Pediatr Neurosci. 2009 Jul;4(2):61-5.
Bertalanffy H, Gilsbach JM, Mayfrank L, Klein HM, Kawase T, Seeger W. Microsurgical management of ventral and ventrolateral foramen magnum meningiomas. Acta Neurochir Suppl. 1996;65:82-5.

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号