“怀孕4个月发现脑干出血,竟是脑干海绵状血管瘤作祟,怎么办?可以生完孩子再手术吗?如果不手术会对孩子产生什么影响?”这是来自一位脑海绵状血管瘤准妈妈的担心,而临床中这样的情况却很常见。
31岁桥脑海绵状血管瘤准妈妈,两次开颅,一次分娩,开颅手术后成功诞下健康婴儿。
31岁的陈女士已是一位3岁男孩的母亲,一家三口美满地生活在一起。为了给这个家庭再添一个可爱的宝贝,她如愿以偿地怀上了孩子。然而,老天爷刚给了这个心向美好的女人一粒爱的种子,转头就给了晴天霹雳。妊娠11周因左侧进行性偏瘫、吞咽障碍、舌感觉异常、左侧中央面瘫、进行性疲劳头痛从妇婴医院转至INC德国巴特朗菲教授所在神经外科医院。伴纤维追踪的MRI显示陈女士右侧桥脑病变,伴急性出血,周围皮质延髓和皮质脊髓纤维一致移位(图1)。
恐惧的一开始开颅手术
为了让孩子看到这美好的大千国际,不辜负小生命的到来,一家人一致决定先保守治疗。然而在较初的保守治疗过程中,患者在随后的 7 天内在抗水肿药物的作用下症状恶化,并出现了手术指征。到了“生死攸关”的时刻,需手术。巴教授术前与的神经外科麻醉师、妇科医生讨论围手术期处理。术中放置腰椎引流管引流脑脊液,目的是降低颅内压,并尽量减少脑回缩的需要。术前及术后均行胎儿腹部超声检查,由于处于妊娠早期,我们未对胎儿进行持续围手术期监测。手术于妊娠12周进行,术中应用神经生理监测和神经导航,采用左侧颞下经小脑幕入路,脑干病灶成功切除,为了保障母女的顺利,没有选择扩大切除。术后母女均身体状况良好,经组织病理检查证实为脑干海绵状血管瘤。虽然一直紧张恐惧,好在这一关顺利过关了!
术后一周内患者临床症状好转,并于妊娠40周及时产下一名健康女婴。“当护士抱着她亲我脸的时候,我激动的眼泪都掉下来了,每一声啼哭都好像一股力量,直达心底较柔软的地方。孩子的到来,告诉我,这一关我又顺利通过了!”原本的三口之家现在也已经荣升为四口之家,一家人真的都的开心这个小生命的到来。
二次开颅手术成功!较后一关,告捷
祸兮福所倚,福兮祸所伏。一路磕磕绊绊,本以为可以一直幸福下去的陈女士,再次出现体征。分娩两个月后,陈女士出现左侧面部麻痹,和脑桥切除腔再出血,经MRI证实。与较初的图像相比,在脑桥区发现一个脑干海绵状血管瘤残余或复发,更多的是背侧和下方(图2)。T1核磁共振造影(考虑到胎儿顺利,未在妊娠期间进行)显示竟是一个较大的发育性静脉异常(DVA)。这次手术是通过乙状窦后幕下小脑上入路进行的,全部切除了脑桥的脑海绵状血管瘤。术后,陈女士症状好转,二次手术后一年,陈女士状态恢复的好,回归到正常生活。这一次,陈女士从医院顺利毕业,两次开颅手术,一次分娩……三次关口,终于!终于!家人的支持、爱人的悉心照料,以及每一位医护人员的暖心和照顾,这一路,她充满力量!她可以骄傲的对着孩子说:妈妈挺过来了!谢谢你们,爱你们!
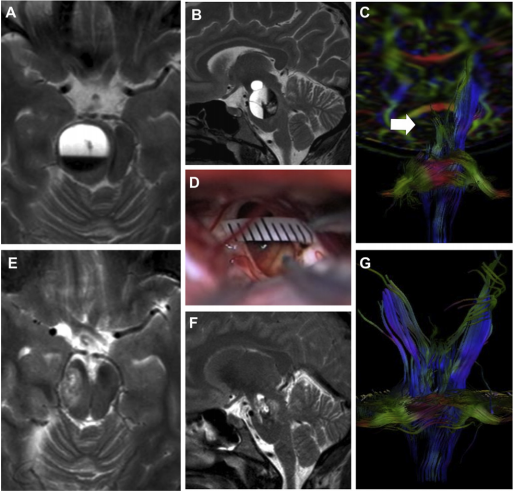
图1:妊娠期患者1的术前MRI (A - C)、术中视图(D)和术后MRI (E-G):轴向(A)和矢状(B) T2W图像显示右侧脑干CM病变较大。弥散张力成像纤维追踪(C)检测右侧皮质球和皮质脊髓纤维的移位。术中显微镜图显示CCM移除后的手术腔(D)。
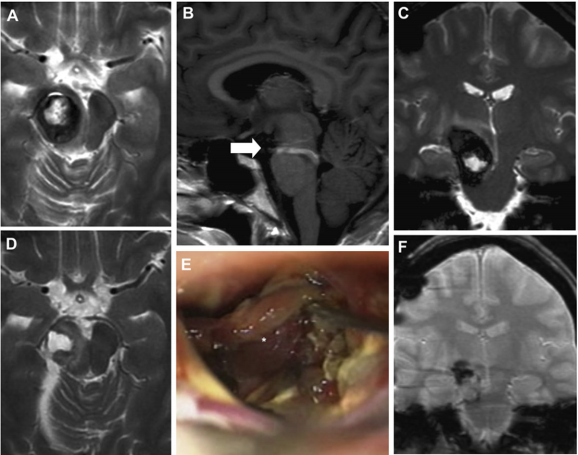
图2:患者1分娩后的术前MRI(A–C)、术中视图(D)和术后MRI(E和F):轴向(A)、矢状面(B)和冠状面(C)MRI平面显示CCM病变的残余和较大的DVA(箭头,B)。术中显微镜观察(D)显示手术腔和海绵状血管瘤残留(星号)。
结论
简言之,没有证据提示妊娠使得女性易于发生原发性或转移性脑肿瘤妊娠期,中枢神经系统肿瘤的发病率并不高于一般人群。妊娠期发生的生理变化影响肿瘤症状的严重程度和持续时间,特别是在垂体腺瘤、胶质瘤、脑膜瘤和血管性肿瘤。幸运的是,MR和CT这些诊断T具的使用,使得早期诊断和对患者更加准确的评估已成为可能,且上述两种检查方法对孕妇都是顺利的。
通过神经系统体检、神经影像学检查来密切监测患病孕妇的病情以及药物治疗,使得手术治疗能够被推迟至分娩之后进行。然而,如果需手术,外科和麻醉技术的进步也允许我们进行手术且对孕妇和胎儿的损害较小,放疗和化疗也可谨慎地选用因此,大多数患原发性或转移性脑肿瘤孕妇的临床状况能被控制而无需提前终止妊娠。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号