皮埃尔,一个四十岁的法国绅士,家中的顶梁柱。两年前,他的颈部开始疼痛,在这个充满快节奏的社会,长时间坐在电脑前的工作者或多或少都有这样的困扰。因此,皮埃尔也没太在意,以为这只是工作疲劳所致,或者是常见的颈椎问题,就像偶尔的头痛一样,稍作休息就能缓解。
然而,随着时间的流逝,皮埃尔的症状变得越来越难以忽视。他的颈部逐渐变得僵硬,疼痛感不断加剧。无论是坐在办公室处理文件时,还是在家中阅读报纸享受餐点时,甚至是晚上入睡时,皮埃尔都无法长时间保持一个姿势。皮埃尔意识到,这个问题可能比他想象的要严重得多。
于是,皮埃尔决定前往医院进行详细检查。经过一系列的检查和诊断,医生告诉他一个令人震惊的消息:他的颈椎疼痛是由颅颈交界区脊索瘤引起的。这让皮埃尔感到困惑和不安——他从未听说过这种疾病,也不知道自己是如何患上这种病的。
皮埃尔决定前往法国巴黎的Lariboisiere大学医院,向INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(塞巴斯蒂安·福洛里希教授,福教授)求诊。
术前神经系统检查正常,无既往病史,表现为两年的颈椎痛。术前影像学检查显示在下斜坡和齿状突处有一个中线病变,具有脊索瘤的影像特征。其侧向扩展有限。
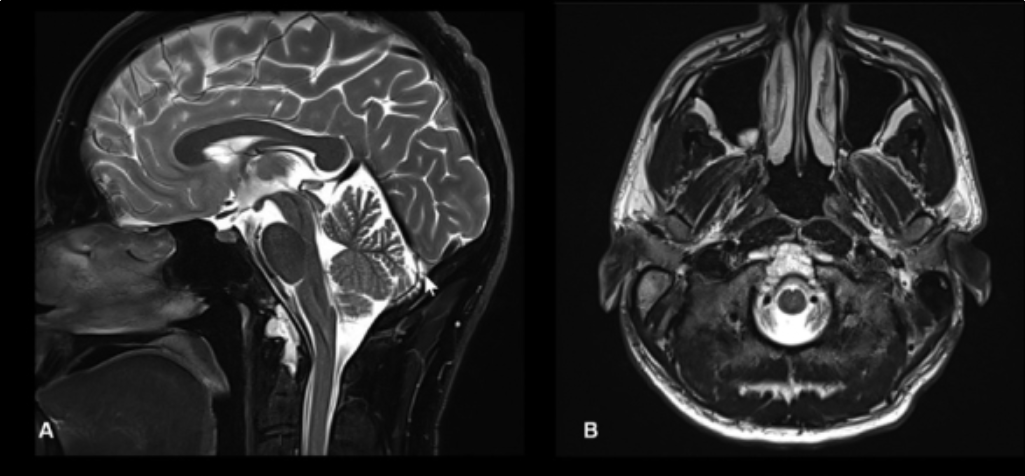
颅颈交界区脊索瘤的术前图像。(A)显示术前矢状位T2加权MRI图像。(B)显示术前轴位T2加权MRI图像。注意在下斜坡和齿状突处有一个T2高信号病变。
手术过程
1、神经内镜下经鼻入路
2、制作一个心形黏膜瓣
3、磨除斜坡以暴露病变
4、初步瘤内减压后,稍微钻开C1环以暴露齿状突内外的肿瘤
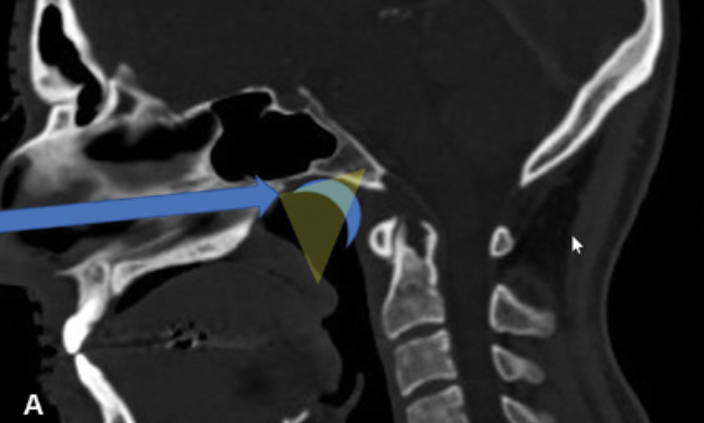
(A)显示了手术路径(蓝色箭头)和在鼻咽上部心形黏膜瓣的位置(蓝色新月形),需要使用角度内镜来可视化相关的手术区域(黄色半透明三角形)。
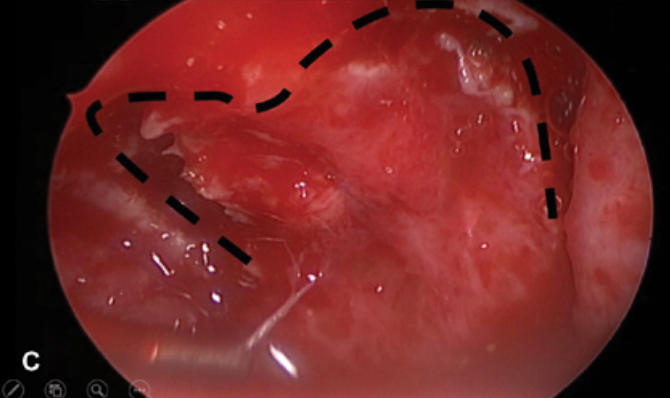
(C)显示在手术中实现心形黏膜瓣的切口内镜视图
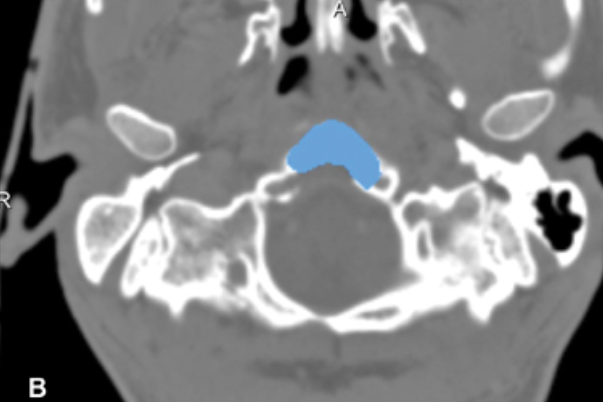
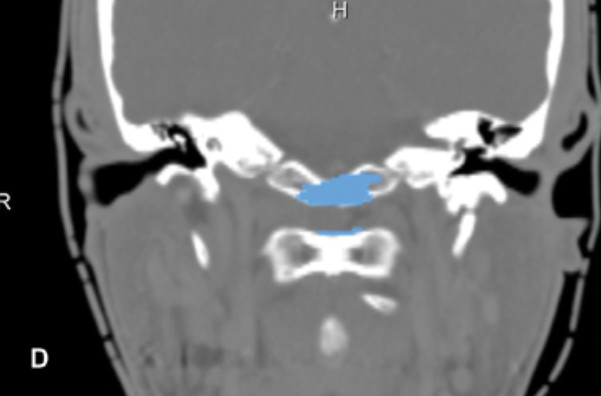
显示了术后图像分析的结果,在此过程中,分割了钻腔(以蓝色表示)并将其投影到患者的术前CT扫描上。注意除了下斜坡外,C1环的上部也被稍微钻开,以到达齿状突内的肿瘤。
术后MRI显示实现了完全切除。患者术后无神经系统缺陷。病理检查显示为经典型脊索瘤。
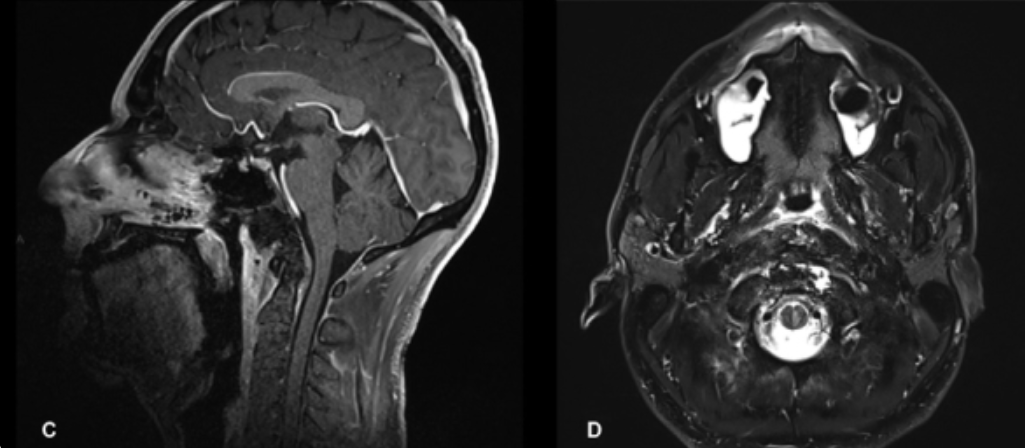
颅颈交界区脊索瘤的术后影像:肿瘤全切,用于闭合的脂肪移植,未见肿瘤残留。
为何颈椎病经常误诊?
颅颈交界区是头部与颈部相接的区域,其解剖特点具有独特性,涉及多个重要结构。该区域的病变会对脑下部、脊髓顶部及邻近的神经产生压迫,由此引发的病症十分严重,可能表现为无力和感觉丧失等症状。位于颅颈交界区的脊索瘤相对少见,也是神经外科领域公认的治疗难题之一。
颈椎病(又称颈椎病变)和颈部肿瘤(如颈椎肿瘤或脊髓肿瘤)在症状上有很多重叠,因此它们容易互相误诊,主要原因有:
1. 症状相似性
疼痛:颈椎病和颈部肿瘤都可能导致颈部疼痛、肩背部不适和上肢放射性疼痛。颈椎病常常引起肌肉痉挛、神经根压迫等,表现为局部疼痛和放射痛。肿瘤可能会压迫神经或脊髓,也会导致类似的症状,尤其是随着肿瘤增大。
神经功能障碍:颈椎病患者可能出现头晕、手臂麻木、四肢无力等神经症状,这与颈椎相关的神经受压相符。然而,肿瘤也可能通过压迫脊髓或周围神经导致类似的神经症状,导致诊断上的混淆。
2. 慢性病程和症状不明确
颈椎病通常是慢性、渐进性的疾病,症状可能随着时间的推移逐渐加重,很多患者会习惯性地认为这些症状是因为长时间不良姿势、劳损或老化所致,可能忽视了潜在的肿瘤。
相对而言,某些类型的颈部肿瘤,特别是初期,症状可能并不明显,可能仅表现为轻微的疼痛或不适,且患者通常会认为是颈椎病的加重或其他常见问题。
3. 影像学表现的重叠
颈椎病通常在X光、CT和MRI检查中表现为椎间盘突出、骨质增生或关节退行性改变。这些改变与脊髓肿瘤、神经根肿瘤等的影像学表现有相似之处,可能导致肿瘤被误诊为单纯的退行性病变。
肿瘤的影像学表现可能与颈椎病的表现交织,特别是在肿瘤生长缓慢、局部不明显或位置较为隐蔽时,医生可能未能第一时间识别肿瘤。
4. 忽视肿瘤的可能性
许多颈部肿瘤,尤其是原发性肿瘤,发生的几率相对较低,医生可能更倾向于诊断为常见的颈椎病,尤其是老年患者常有颈椎退行性改变。
一些肿瘤可能位于颈椎的某些不容易被察觉的位置,如椎管内、脊髓周围等,且症状起初并不剧烈,容易被误认为是常见的肌肉或关节问题。
5. 病史及临床检查
临床上,医生通常根据患者的病史和体检来判断疾病。在大多数情况下,患者的症状符合颈椎病的典型表现(例如,颈部活动受限、肩背部疼痛等),而没有考虑到肿瘤可能性。肿瘤症状通常需要更细致的体格检查和进一步的影像学检查来发现。
如果病史中没有明显的红旗症状(如急性剧烈疼痛、持续性头痛、神经功能迅速恶化等),肿瘤的可能性会被低估。
6. 肿瘤生长缓慢
一些脊髓或脊椎的肿瘤生长较为缓慢,早期可能仅会压迫神经根或脊髓,导致轻微的麻木、刺痛或偶尔的痛感。这种症状往往不引起患者的重视,且与颈椎病引起的症状相似,容易被忽视或误诊。
7. 患者自身的忽视
一些患者可能把症状归因于工作或生活中的劳损,尤其是在长期伏案工作或负重的情况下,因此即使有肿瘤的风险,患者可能没有及时就医,延误了诊断。
颅颈交界区手术难点
1、早期起病多隐秘,病人耐受时间长,一旦出现症状,肿瘤已经相当大,多因咽喉部较大肿块影响吞咽和呼吸时才发现,此时肿瘤可发展到副鼻窦、鼻咽、口咽、下斜坡、脑干、上颈椎等。
2、肿瘤位置复杂深在:颅颈交界区脊索瘤位于头颅和颈部的交界区域,解剖结构复杂,手术暴露困难。肿瘤可能侵袭周围骨性结构并压迫或包绕脑干、椎基底动脉及分支和多组颅神经
3、肿瘤切除难度大:脊索瘤质地坚硬,与骨质强力粘附,且常侵犯重要的神经血管组织,难以全切。手术中需要精细操作,避免损伤周围重要结构。
4、术后并发症多:由于手术涉及复杂的解剖结构,术后容易发生颅颈交界区不稳定以及严重的脑干和其他重要结构的损伤,造成肢体瘫痪、呼吸循环衰竭等手术风险较大,术后并发症包括椎动脉损伤、脑脊液漏、神经麻痹,甚至瘫痪等。
5、术后复发率高:脊索瘤具有很高的复发率,即使手术切除彻底,仍有较高的复发风险。据报道,即使做到广泛、彻底的手术切除,仍有17%的复发率,而局部病灶切除或边缘切除的患者复发率达到了81%。
福教授的手术秘籍:心形瓣颅底重建技术
1)选择合适的部位:通常取自口腔前庭或颊部黏膜,根据需要修复的缺损大小和形状,选择合适的部位进行取瓣。
2)设计瓣形并切取瓣片:根据需要修复的缺损大小和形状,设计心形黏膜瓣的形状和大小。心形黏膜瓣通常呈心形,尖端指向缺损中心。按照设计好的瓣形,用手术刀或手术剪在选定的部位切取黏膜瓣。切取时要注意保持瓣片的完整性,避免损伤血管和神经。
3)准备受区:在需要修复的缺损区域,按照心形黏膜瓣的形状和大小,用手术刀或手术剪进行适当的准备。确保受区与瓣片大小和形状相匹配。
4)移植瓣片:将切取好的心形黏膜瓣移植到受区。在移植过程中,要注意保持瓣片的正确位置和方向,避免扭转或折叠。用可吸收线或不可吸收线将心形黏膜瓣与受区进行缝合固定。缝合时要确保瓣片与受区紧密贴合,避免出现空隙或重叠。
5)加压包扎:在缝合固定后,对受区进行适当的加压包扎,以促进瓣片的愈合和固定。
脊索瘤的首选治疗是手术切除,早期诊断和彻底切除可降低复发率、增加长期控制的机率。手术方法有广泛切除、边缘切除和部分切除,病灶广泛、彻底的切除可获得最好的治疗效果和长期无病控制的机会。所以,在治疗颅颈交界区脊索瘤时,尤其是进行初次治疗时,应当进行慎重考虑,选择在该领域具有深厚专业知识、高超手术技巧和丰富治疗经验的医疗团队,尽可能做到广泛、彻底的手术切除。

INC国际福教授相关阅读
“颅内外疯狂生长”Meckel腔脑膜瘤复发,福教授如何“双镜手术破局”
35岁男性视盲、认知下降竟是巨大颅咽管瘤,INC福教授全切术后即明显好转

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号