
大家好呀,我是Elena。
9岁,本该像花一样灿烂生长的年纪,我却生病了。
我是个爱笑的女孩,突然发现一笑就口角歪斜,我变得了不爱笑了。更可怕的是,走路也变得不稳。爸爸妈妈害怕了,医院检查,听到一个陌生的词汇,面神经鞘瘤。
妈妈告诉我,这个肿瘤虽然有些可怕,但是我们一定会战胜它。
四处求医,没有医生愿意为我手术。
但是我们坚决不放弃!
于是你们见到了现在的我:一名热爱生活的女孩,一个爱笑的女孩。
我要谢谢我的爸爸妈妈,谢谢巴爷爷。我的肿瘤被完全切除,这个大怪兽再也不能伤害我了。
祝福和我一样的孩子们都能够早日康复,都可以平安长大!都有一个美好健康的未来!
面神经为核团在脑桥,出脑桥后与听神经在内耳道一起行走,出内耳道后进入面神经管,再由茎乳孔出颅,面神经从内耳道底至茎乳孔出颅时所必须经过较长的骨性管道-面神经管。此管道骨性结构包裹面神经,手术难度大不易全切肿瘤、极容易面瘫;也邻接内耳与鼓室,故中耳炎、乳突炎或手术时易引起该神经损害;亦由于面神经管狭细,因此当寒冷、风湿、轻度水肿渗出即可使面神经受损,而发生面肌瘫痪。面神经鞘瘤具体不同位置、不同生长特点手术效果不同、医生经验不同,全切程度和面瘫风险也不同。
CPA区(Cerebellopontine angle,桥小脑角区)是位于小脑、脑桥和颞骨岩部之间的不规则间隙,此区域的脑膜瘤属颅底肿瘤,易累及脑干及重要颅神经、大脑后动脉及其分支、深静脉系统和大静脉窦等重要结构,可幕上、幕下双向扩展,呈现复杂多样的特性,会给手术安全切除带来很大挑战。
9岁本是无忧无虑的年纪,Elena却因听力下降而变得不开心并且常常抱怨,起初父母以为她只是为了引起大人的注意而故意那样做,没有很在意。可是,两年后Elena不仅听力障碍越来越严重,还出现了视觉障碍、走路步态不稳等症状,父母开始意识到事情的严重性。医院通过神经系统检查显示,Elena有右侧听觉障碍和凝视性眼震,并伴有严重的共济失调;CT和MR检查显示,CPA区有巨大均匀强化的肿瘤占位 (图:a-d)。
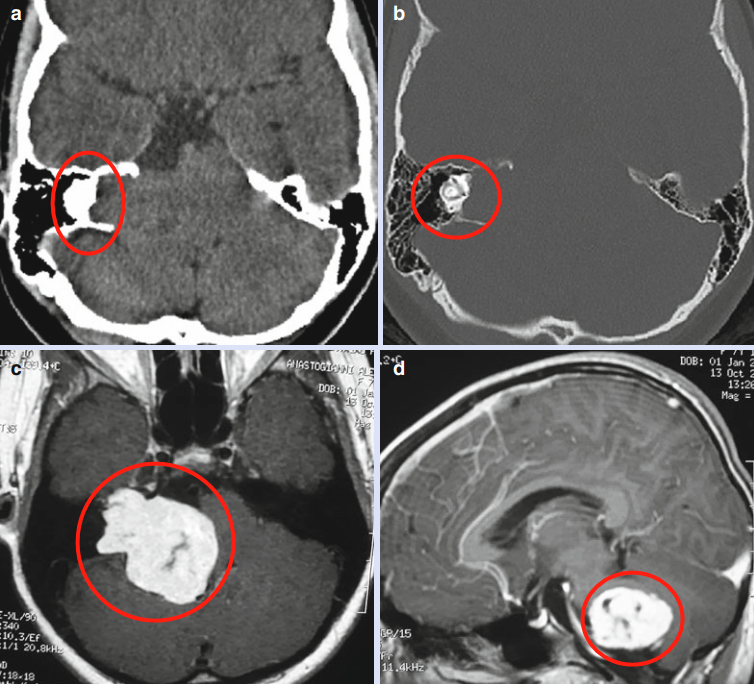
术前CT和MR显示:桥小脑角区有巨大均匀强化的肿瘤,病变向前上方延伸至颅中窝硬膜,向前内侧延伸至颈动脉岩段,尾侧至颈静脉孔。颞骨岩部严重受压迫损伤,脑干明显受压迫,但无脑积水。未检测到NF-2的临床症状或放射学体征,尽管患者年龄很小,但可推定诊断为听神经瘤(VS)。
由于Elena的脑肿瘤位置与面神经关系密切,且累及脑干、颞骨岩部、颈动脉岩段、颈静脉孔等重要脑组织、面听神经和血管,手术难度高,术后出现面瘫、耳聋、无法自主呼吸,甚至瘫痪的风险很多大。难道幼小的孩子还没有体会到多少世间的欢乐,就要开始陷入疾病和后遗症的折磨了吗?
父母考虑到Elena的年龄较小,身体发育与成年人不同,手术一定要找到能够更大程度切除肿瘤、降低术后并发症的专家做才行。他们经过多方查询得知,INC巴特朗菲教授是国际颅底肿瘤手术大师,权衡了多方面因素后,父母决定带Elena去找巴教授手术治疗。
手术情况:全切肿瘤
手术当天,麻醉医生为Elena做了专业的儿童麻醉,不仅要保证麻醉安全到位,还要全程监测生命体征。

一切准备就绪后,巴教授针对肿瘤的具体位置、形态特点,采用乙状窦后入路进行肿瘤切除。术中使用神经导航和术中MRI辅助,可更大程度避免神经功能和重要脑组织的损伤。

手术通过典型的乙状窦后入路剥离颞骨岩部包裹肿瘤的一层非常薄的骨和硬脑膜覆盖,暴露出肿瘤部分。在尾部,肿瘤囊附着在颈静脉球上,必须从中分离出来,并在内听道(IAC)底部识别出一小段面神经。然而,部分面神经消失在了肿瘤中。
肿瘤质地坚硬,只有在靠近脑干的深处,稍软一些。当肿瘤囊逐渐从受压的下颅神经中分离出来,在脑干处可以看到面神经。但从解剖学上看,面神经不能在更外侧的部分被识别出来:它实际上在肿瘤中消失了。
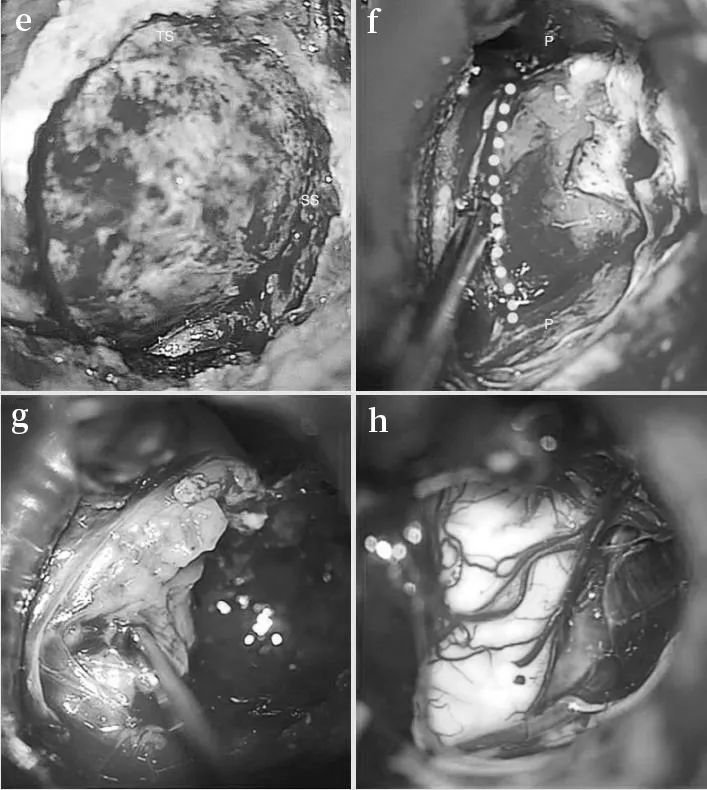
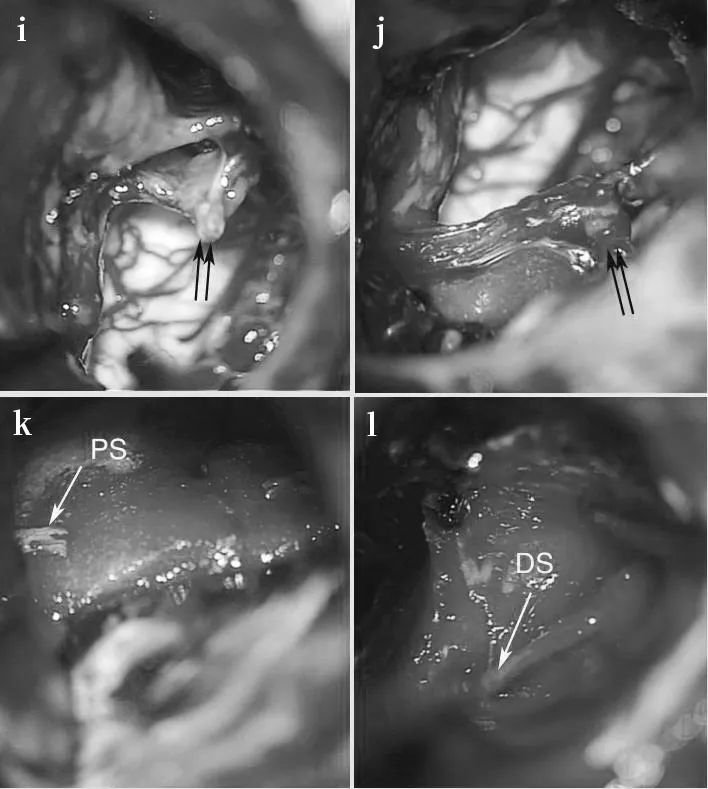
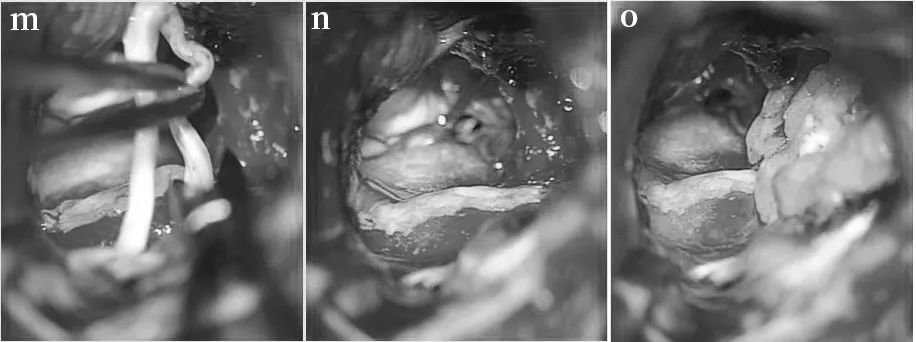
术中图像,显示肿瘤切除的连续步骤
(e)暴露乙状窦和横窦进行乙状窦后入入路;(f)中部的肿瘤部分被一层很薄的骨板覆盖,骨板被钻掉,虚线显示了骨切除量,这部分最初被移除;(g)对CPA区肿瘤部分进行内部切除;(h)肿瘤已完全切除,解除脑干压迫;(i,j)面神经被肿瘤浸润, 在图像上可以看到近端、残端有一些附着的肿瘤(箭头);重建近端(k)和远端(l)神经残端(PS近端残端,DS远端残端);准备合适长度的移植体(m) 并用纤维蛋白胶 (n) 固定到残端;(o) 脂肪用于防止脑脊液泄漏。
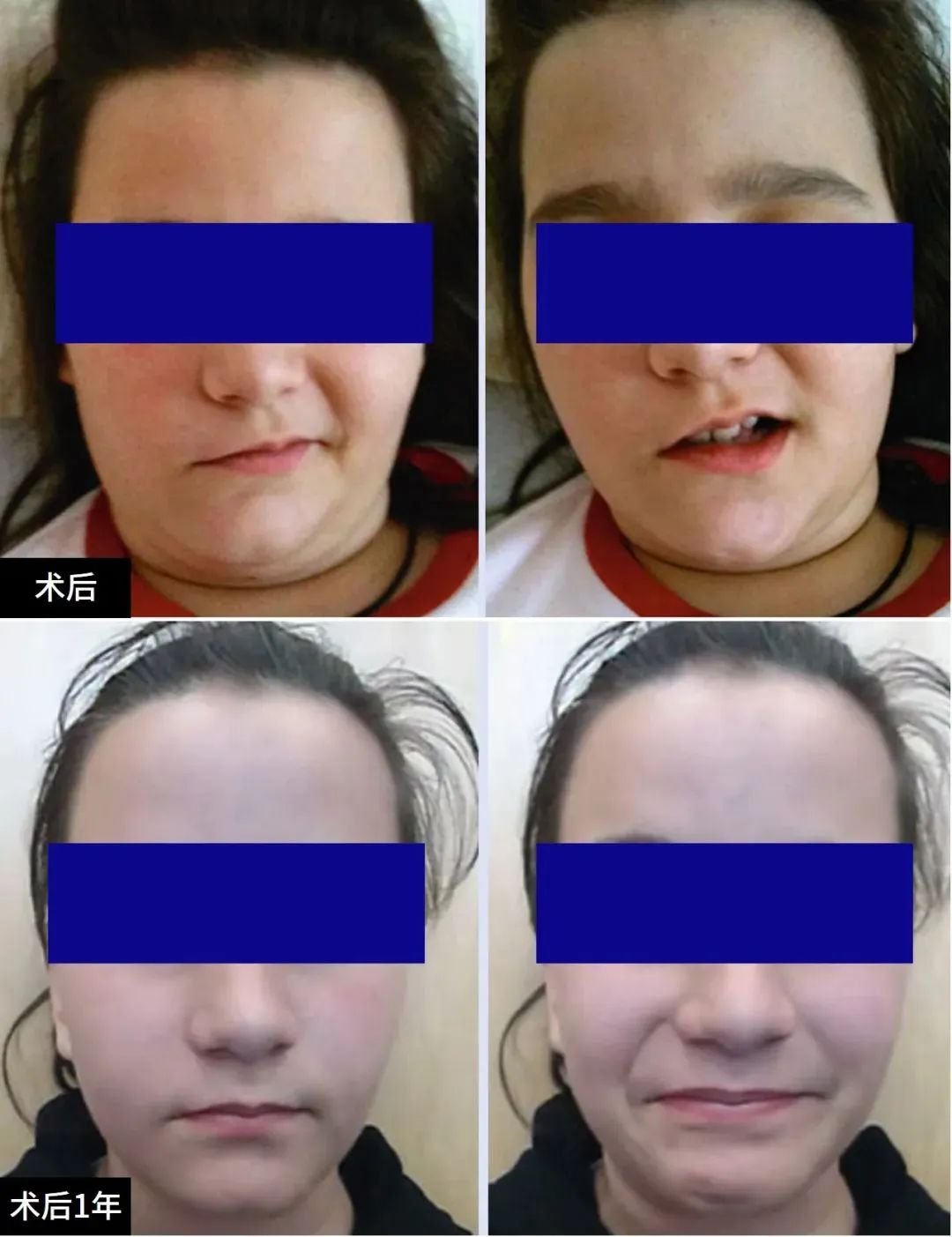
尽管无法识别神经纤维,但电刺激整个内侧肿瘤部位可激发动态的面部肌电图反应,从而证实了面神经鞘瘤的诊断。考虑到患者的年龄较小,决定牺牲面神经完成肿瘤全切,然后将2厘米长的腓肠神经移植桥接到健康的面神经内侧和外侧残端,对面神经功能进行重建。术后13天患者恢复出院。12个月后的随访检查显示,她的面神经有明显恢复。
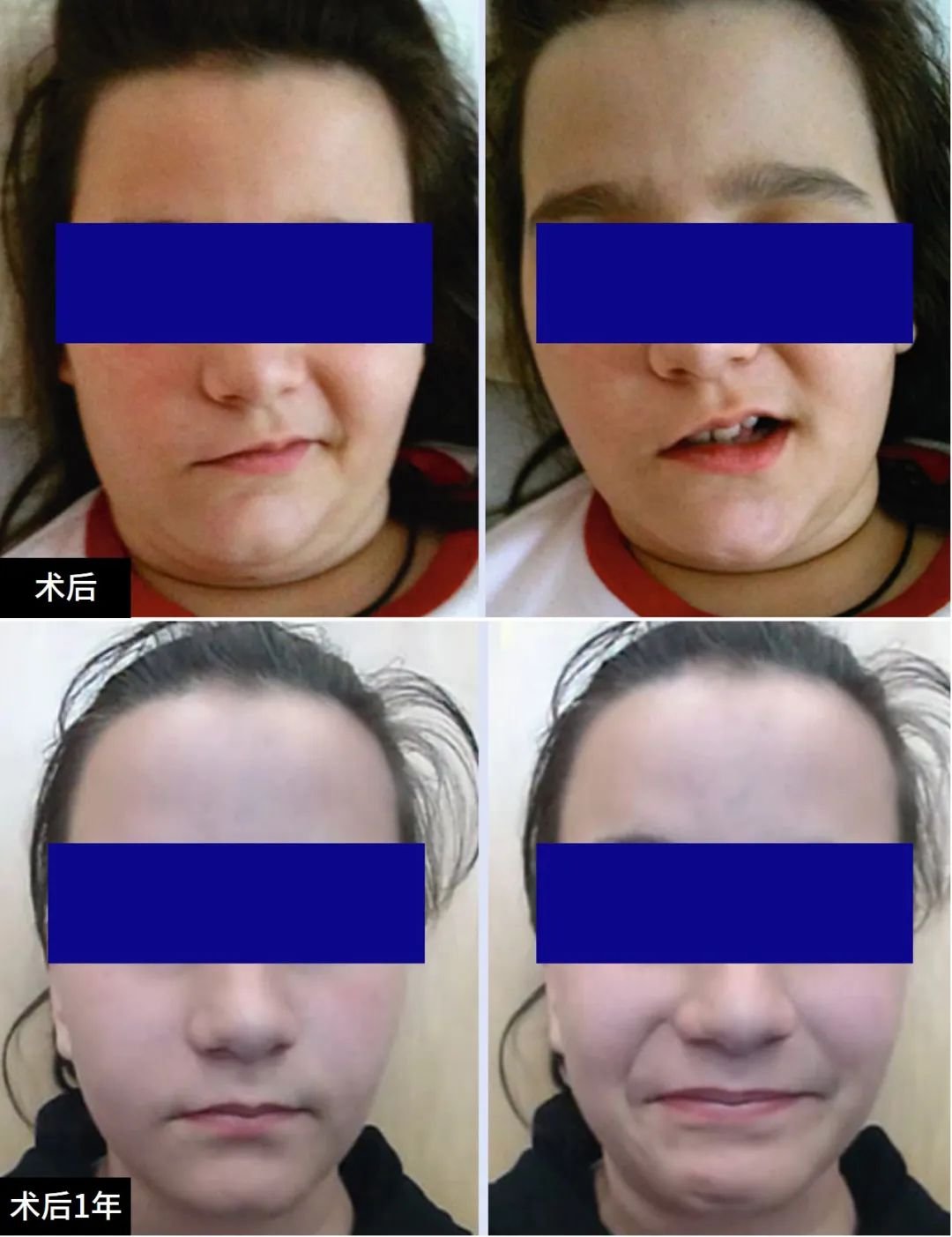
术后与术后1年随访恢复状态
这名年轻患者的临床表现和神经放射学检查并未提供任何病理性肿瘤类型的线索,术中只有牺牲面神经,才能实现完全切除肿瘤。在年轻患者中,桥小脑角区的面神经重建后,面部功能恢复程度非常高。

在临床上,桥小脑角区(CPA)面神经鞘瘤是临床罕见病,发病率小于面神经鞘瘤20%,且不及颅内肿瘤1%。主要临床表现有面神经麻痹、听力下降和平衡功能障碍,由于临床表现与辅助检查缺乏特异性,术前易误诊为前庭神经鞘瘤和其他颅内病变。
面神经鞘瘤如何诊断?
对于面神经鞘瘤的诊断,由于肿瘤可能出现在面神经的任何部位,因此必须同时获得CT和增强MRI图像。现代精细分层的CT成像提供了颞骨的详细解剖。面神经神经鞘瘤通常不表现出骨性“侵蚀”,但被发现“呈扇贝样(scallop)”和骨的重塑(remodelthe bone),这是符合良性的缓慢生长的肿瘤。面神经神经鞘瘤用钆剂(gadolinium)后明显增强(avidly enhance)。在T2图像上,它们在T1上是高信号和低信号到等信号。

对于桥小脑角和内听道(IAC)内的肿瘤,很难甚至不可能将其与前庭神经鞘瘤区分开。如果其延伸到面神经迷路段,这有助于诊断面神经鞘瘤。对于位于脑池段神经和内听道(IAC)中较大的肿瘤,面神经神经鞘瘤可表现出类似前庭神经鞘瘤的哑铃形状。这在肿瘤通过内听道,扩大面神经管并进入膝窝时发生。T1增强显示肿瘤清晰可见,CT上的骨改变使面神经鞘瘤成为与这些发现的主要区别。Furukawa等显示融合MRI和CT来检测颞骨内肿瘤的确切位置的好处。
在少数患者中,面神经神经鞘瘤表现为中颅窝肿块。这可能是由于沿岩大浅神经(GSPN)播散的膝状神经节肿瘤或源于岩大神经的肿瘤,可能与三叉神经鞘瘤相混淆。这些肿瘤通常很大,仔细的颞骨成像检查可能会显示面神经的其他节段受累,这将决定面神经神经鞘瘤的诊断。
面神经鞘瘤的手术策略
肿瘤切除术是解决肿瘤占位效应、缓解神经压迫损伤、避免复发高效直接的方式。

面神经鞘瘤虽是一种良性肿瘤,但切除不彻底也会反复复发,导致患者不得不反复手术或放化疗,备受折磨。手术治疗原则是在全部切除肿瘤的前提下尽可能保留或恢复面神经功能并保存听力。
治疗的手术选择有完全切除术和面神经移植术,伴或不伴“面神经剥离”术的次全切除术,以及面神经减压术。面神经移植术与全切除术仍是治疗面神经功能障碍的方法,但其适应证目前仍有局限性。

面神经“剥离”技术涉及找到肿瘤和神经束之间的一个平面,将肿瘤从神经上剥离,使神经保持完整。但这并不总是可能的,为了保护神经,可以尝试进行次全切除。如果面神经鞘瘤是在颞骨范围内,可以提供面神经减压,这可能会延迟面瘫的发作和听力的丧失。如果肿瘤进一步生长,可能需要进行手术,这一策略的一个潜在的困难是,应获得组织学诊断,有活检和面部功能减压的风险,而没有肿瘤切除的好处。
要获得完全切除,必须切除带有肿瘤的面神经并进行移植。修复面神经可采用耳大神经、腓肠神经或舌下-面神经直接吻合的方法。无论采用何种移植或方法,都不期望达到比H-B Ⅲ级更好的结果。据报道,舌下-面神经重建术效果差。手术方法的选择必须依赖于肿瘤的位置及扩展,以及听力和面部功能的状态。对于听力不佳的患者,经迷路入路可进入桥小脑角、管内段(IAC)和迷路段内的肿瘤,这为切除这些腔室中的肿瘤提供了良好的途径。乙状窦后入路不能接近迷路段神经,但可以很好地接近桥小脑角,有保留听力的潜力。中颅窝入路也可用于听力保留的患者,以接近IAC、膝状神经节、鼓室段以及岩大浅神经(GSPN)。这种方法结合乳突切除术,也可以对神经进行骨性减压。
Goel描述了一种颞下“硬膜间”入路治疗巨大的面神经鞘瘤。肿瘤呈哑铃状,位于中、后窝内。硬膜外颞下入路可进入岩骨腹侧的肿瘤块。肿瘤被硬膜覆盖,不同于中颅窝和颞下硬膜。这种硬膜“中间”平面允许在不打开颞叶或后颅窝硬脑膜的情况下安全切除中、后颅窝的肿瘤。一旦颞叶被提升到硬脑膜外并剥离,肿瘤就被硬脑膜间的神经外膜覆盖。Goel等通过留在这个平面内并安全切除这些肿瘤,可以避免暴露颈内动脉和大静脉窦。

有学者最近的一项系统综述显示,与颞内肿瘤完全切除相比,颞内肿瘤进行次全术或面神经剥离术的患者术后面神经预后明显更好,但硬膜内肿瘤无显著差异。在104例H-B分级为1级和2级的患者中,72%的患者术后维持了这一功能,28%的患者出现恶化。在完全切除的患者中,没有优于H-B 3级的结果。当涉及到手术时机时,他们也发现硬膜内面神经鞘瘤的术后H-B等级和术前H-B等级没有显著差异,但在颞内,术前较低的面部等级面部无力预示着较好的面部预后。这导致他们建议等待和提供完全切除硬膜内肿瘤与HB>5级和颞内肿瘤HB >4级。肿瘤没有完全切除的患者需要再次手术,而剥离术/次全切除术组中有7.7%的患者有明显的肿瘤再生长。手术可以保留给肿瘤较大和面部功能差的患者,控制肿瘤是首要目标。

对于面神经鞘瘤患者,术中为了完整切除肿瘤,对面神经的损伤一般难以避免,因此,多考虑同期或二期行面神经重建术。一般面神经修复或重建的手术方式与肿瘤的大小、位置、与周围结构的关系、患者术前的听力水平、面瘫程度等因素有关。若是面神经横断伤,应立即行神经端端吻合;当面神经颞骨外段的主干部分缺损时,可行神经游离移植术;当面神经分支部分缺损时,可与邻近的分支吻合。如果患者面神经的颅内段或颞骨段受到损伤,如:乳突区的病变累及面神经垂直段,同时面神经远端良好,可以采取面神经远端与其邻近的颅神经吻合,如:舌下神经或副神经等。

面神经鞘瘤切除同期的面神经重建策略
1.面神经端端吻合术:当神经发生断裂后,直接的方法就是尽快将两断端进行端端吻合。若断裂时间较长后再修复则会造成神经纤维化和瘢痕疙瘩形成。此方法仅适用于术中切除面神经无缺损或缺损很小的病例,缺损较大,两段面神经之间就会产生较大张力,无法直接吻合。
2.游离神经移植术:利用游离神经来代替面神经缺失部分这一手术方法最早是被Conley等人报道的,后来陆续有人使用耳大神经、腓肠神经等进行游离神经移植。当面神经颞骨外段的主干缺损较大无法行端端吻合术时,可选择游离神经移植术,但有研究报道称游离神经面神经移植术成功率相对较低。
3.舌下神经-面神经吻合术:行舌下神经-面神经吻合术后常常会出现联动和半舌萎缩,术后神经支配越好,联动现象越明显。此外,因完全切断了舌下神经,会导致同侧舌体的麻痹和萎缩,影响正常的咀嚼、言语及吞咽功能,尤其在面肌功能异常时,这种症状更加明显。有学者改良后的舌下神经-面神经吻合术,将舌下神经劈开,发展出半舌下神经-面神经吻合术,用于面神经长期损伤的修复,可使面神经直接和舌下神经吻合,避免神经移植。
4.跨面神经移植术:修复面神经功能的突出优点是使双侧面部表情对称,值得注意的是相对于舌下神经-面神经移植,这种手术耗时更久,因此,对患者身体素质、年龄以及术者技术水平要求较高。
总之,多数面神经鞘瘤患者行肿瘤切除同期行面神经重建术后可获得较好效果。
面神经鞘瘤手术治疗总结
由于面神经鞘瘤诊断有难度,且位置复杂,在手术治疗中,想要实现面神经功能更大程度的保留和更好的重建效果,不仅依赖于医生娴熟的手术操作技巧、神经电生理监测团队的良好合作,还依赖于对不同程度面神经损伤后的正确处理。但目前国内的实际情况是,有相当比例的神经外科手术团队缺乏术中神经电生理监测辅助,而主要依赖手术医生的经验,且出现面神经损伤后也缺乏科学合理的修复技术。这导致面神经瘤患者术后发生面瘫的概率仍然很高。如果经济条件允许,有较高生活质量要求,想获得更好的预后效果,建议患者寻找有成功手术经验的医生、有先进医疗设备的医院进行诊断和手术治疗。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号