听说颅咽管瘤术后容易复发?
别慌!INC国际神经外科大咖带着“魔法”来了——不用开颅,照样全切肿瘤!
想知道是怎么做到的吗?怎样的手术才能最大程度避免复发?术后多久和复发说拜拜?
快来看看神经外科界的“超级英雄”,INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S. Schroeder(施罗德)教授,如何用微创技术“团灭”脑瘤!
内镜下经鼻入路全切术案例
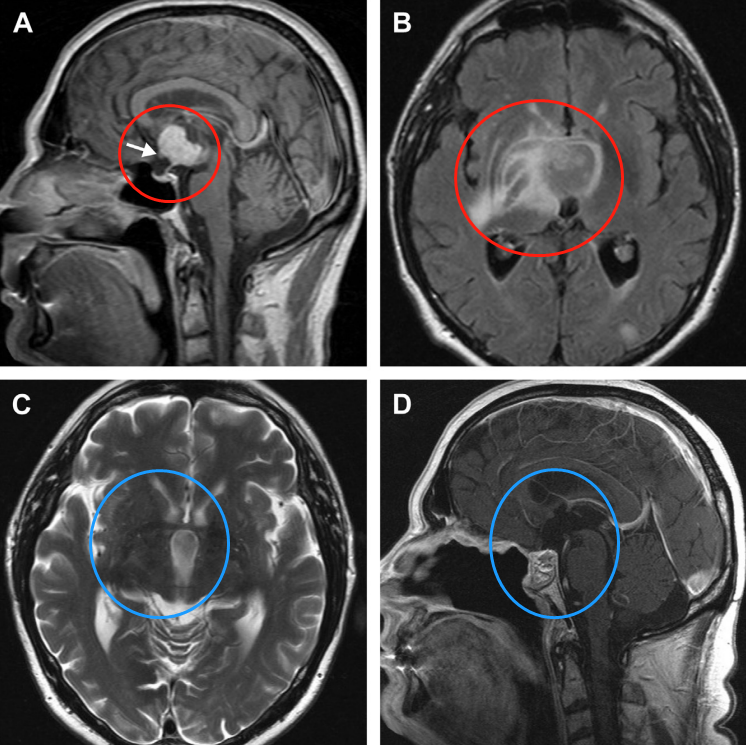
这位61岁的男性患者有6个月的进行性智力退化史,包括短期记忆减退。入院前10天,患者出现意识障碍、定向障碍及膀胱功能障碍。内分泌学检查显示为尿失禁和尿崩症,有患典型的肾上腺皮质功能减退症Addison病的风险。
鞍上增强MRI显示,肿瘤延伸至第三脑室,有实性成分(a)。视神经交叉向前移位(箭头)。垂体和蝶鞍似乎正常。由于T2病灶周围水肿和反转恢复图像液体衰减并右侧基底神经节外侧延伸,怀疑下丘脑侵犯(b)。
施罗德教授在内镜下行全切术,包括已被肿瘤浸润破坏的部分垂体柄。
步骤图解:暴露蝶骨的阶段。
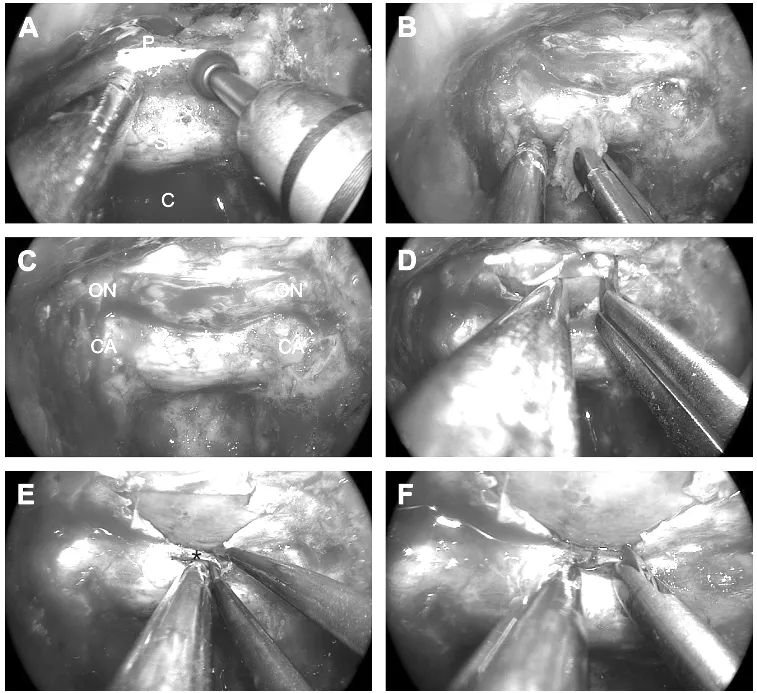
(A)蝶鞍底(SF)和蝶面(P)在蝶腔内的蛋壳样钻孔磨除骨质。
(B)去除薄骨层。
(C)暴露硬脑膜,并识别视神经(ON)、颈动脉(CA)和海绵窦内上方(SIS[星号])的位置。
(D)鞍上间隙硬脑膜开口。
(E)海绵窦内上方电凝处理。
(F)暴露海绵窦内上方。
步骤图解:硬膜内手术操作阶段。
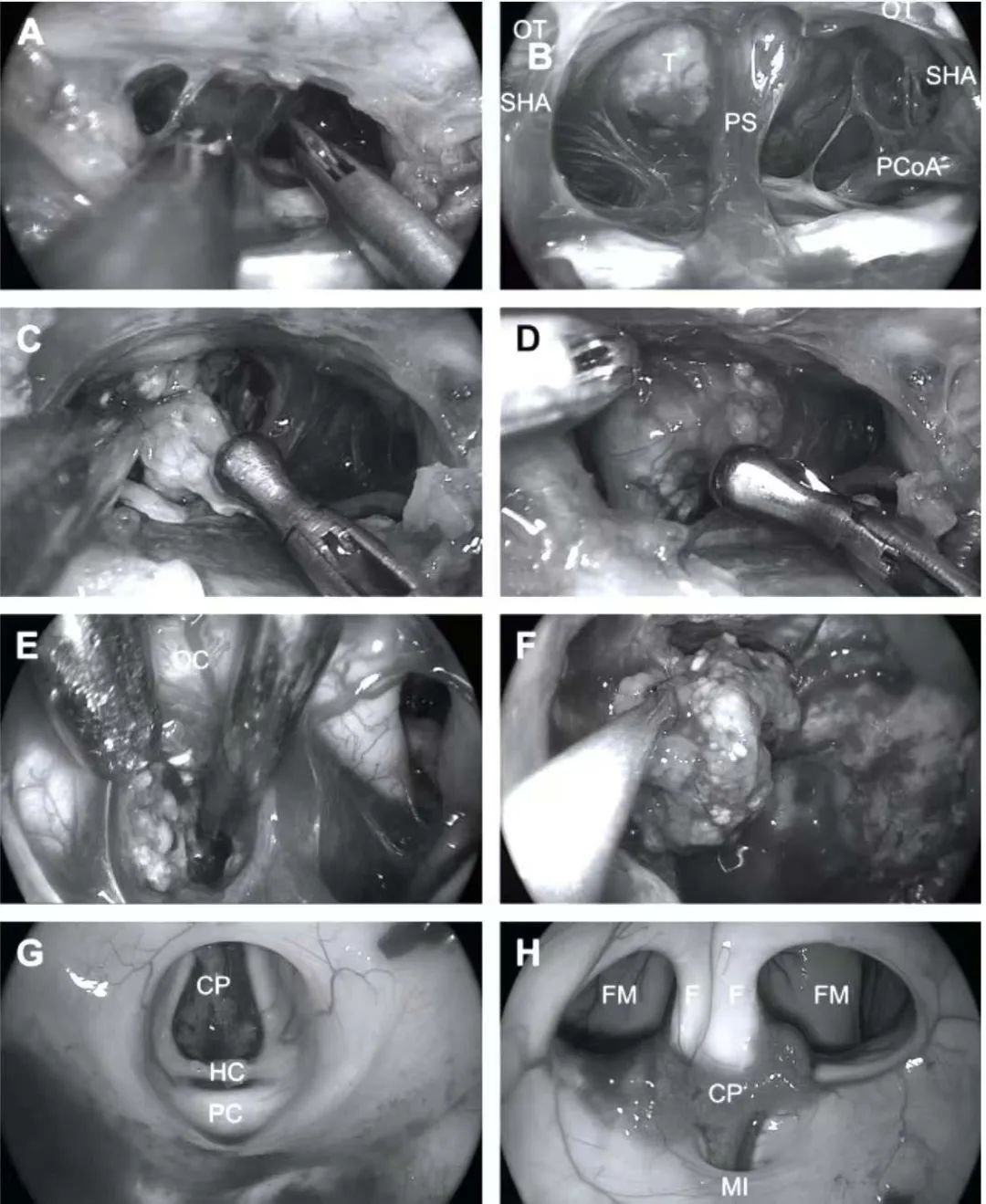
(A)锐性分离蛛网膜。
(B)暴露鞍膈上区。可见垂体柄(PS)、后交通动脉(PCoA)、垂体上动脉(SHA)、视神经(OT)和肿瘤(T)。
(C)切除肿瘤,膜外顿性剥离。垂体柄受压向左侧偏。
(E)切换使用30°内镜,观察视交叉后肿瘤情况 (视交叉[OC])
(F),从第三脑室移至蝶骨腔将一大块肿瘤切除。
(G)完全切除肿瘤后,最后检查第三脑室背侧部分(脉络膜丛[CP],缰连合[HC],后连合[PC]),避免肿瘤残留。
(H)使用45°内镜检查第三脑室前部(脉络丛(CP),穹窿[F],门室孔(FM)和丘脑间粘合(MI)。
术后这名患者经历了短暂的神志不清,但神志及认知功能恢复很快,而且体重保持稳定。需要激素替代。术后两年颅咽管瘤未复发,水肿完全消退。
颅咽管瘤为何容易复发?
颅咽管瘤的高复发率与其生物学特性、临床治疗密切相关。
颅咽管瘤具有多灶性、侵袭性、分泌性及遗传不稳定性等特点,增加了其复发风险,但尽可能全切仍是减少和复发的主要关键。
然而,颅咽管瘤位于鞍区,常与下丘脑、垂体、视交叉、颈内动脉等重要解剖结构密切接触或包绕。解剖位置深在且复杂,导致手术难以完全切除。
而且肿瘤可能存在多灶性病变,边界不清晰,手术容易遗漏微小病灶。手术切除后也可能引发局部炎症反应,残留的肿瘤细胞因缺乏微环境抑制而更容易增殖。
手术注意事项
在进行任何颅咽管瘤手术之前,应根据下丘脑和漏斗肿瘤受累程度,制定次全切除与全切除的方案。
医源性下丘脑损伤通常是由于过于激进地切除附着在下丘脑上的肿瘤引起的。下丘脑的损伤会导致暴饮暴食,随后导致病态肥胖以及认知障碍,这在儿童中尤其值得关注。一个安全的次全切除术优于伴有下丘脑损伤的全切除术。
术前应与患者和家属详细讨论术中可能出现的情况,尤其是涉及到牺牲垂体柄以促进肿瘤全切除术这将引起全垂体功能减退。
但其要求内镜手术的主刀医生拥有高超的操作技巧和丰富的临床经验,以便在术中灵活应变,及时调整手术策略,在保证安全的前提下提高颅咽管瘤的切除率,以期降低术后复发率。
后记
肿瘤全切并保留神经功能是颅咽管瘤治疗的最终目标,是获得更高的无复发生存率和保留的生活质量。
而内镜下经鼻扩大入路的引入是颅咽管瘤治疗的重要进展。内镜提供的全景视图和角度光学使术者可以切除延伸到第三脑室的病变,同时避免显微外科中如经终板或经胼胝体入路的“开颅之苦”。相比于开颅手术,它在切除范围和视力改善方面效果更好,且可以降低脑牵拉引起的组织损伤。
内镜经鼻入路适合于没有颈动脉分叉处、血管包裹或多个夹层位置的外侧延伸的鞍区和鞍上颅咽管瘤,特别是在交叉后病变推动交叉前(前置交叉),提供了一个更好的进入病变和减少视觉仪器操作程度的选择。
此外,由于内镜经鼻入路特有的并发症(如脑脊液漏和鼻腔并发症)发生率持续下降,因此使用该入路可以使部分颅咽管瘤患者更大获益。
INC国际颅咽管瘤手术大咖


颅咽管瘤相关阅读
颅咽管瘤手术怎样才算成功?施罗德教授:全切肿瘤+功能保留是关键

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号