松果体囊肿(pineal cyst),一种常见的颅内良性病变,其特征为边界清晰、形状呈椭圆形,通常位于松果体区域或其内,囊肿内部可含有清亮、轻微黄染或出血性液体。
松果体囊肿常为偶然发现(即无症状),MRI检出率约为4%,常见的是囊内充满松果体胶质细胞的囊肿,其直径<1cm。这种囊肿在不同年龄段的人群中均有发生,但以女性患者较为多见。
01. 松果体囊肿会有哪些症状?
部分情况下,松果体囊肿可能会增大,并和其他松果体区占位一样,对顶盖、导水管及周围静脉结构造成压迫,引起脑积水,从而产生一系列相关症状。
中脑导水管受压→梗阻性脑积水→颅内压增高,头痛、恶心呕吐等。

上丘破坏→双眼上视不能(Parinaud综合征)眼睑收缩、集合性眼球震颤等。
下丘损害→听力障碍等。
小脑受压→共济失调、行走不稳、头晕等。
内分泌症状:性早熟/发育迟缓,尿崩症(肿瘤播散)等。
02. 松果体囊肿的治疗选择
INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科学会联合会(WFNS)内镜委员会前主席Henry W.S. Schroeder教授(施罗德教授)曾对2003年至2018年接受松果体囊肿切除手术且未出现脑室扩大的患者进行了回顾性病例随访与分析。

施罗德教授发表于《 World Neurosurgery》上的论文:《Pineal Cyst without Hydrocephalus: Clinical Presentation and Postoperative Clinical Course After Infratentorial Supracerebellar Resection》(无脑积水的松果体囊肿: 经幕下小脑上入路切除手术的临床表现及术后临床过程)
研究团队详细考察了患者的临床症状、囊肿体积、手术技术、切除程度以及临床和影像学随访数据。随访期限从3个月到14年不等,平均为3.74年。通过应用芝加哥Chiari结果量表(CCOS)来评估术后疗效,该研究验证了在无脑室扩大情况下,松果体囊肿切除手术及其预后的一系列临床过程。其所得结论是——
对于直径<2cm且表现典型的无症状性PC,进行临床随访并每年进行一次影像学检查。对于有症状的或MRI表现发生变化的病变,建议进行手术治疗以缓解症状或明确诊断。
施罗德教授:“对于因暂时性颅内压升高而主诉头痛的患者,即使未出现脑室扩大等典型指征,也应考虑纳入松果体囊肿手术适应症范畴。”
出现脑积水后病人的手术选择:
脑脊液分流术:可能无法缓解凝视障碍(压迫中脑顶盖部)。
囊肿切除术:缓解症状和明确诊断。致残率低。
立体定向或内镜下抽吸:可能无法获取用于诊断的足量标本。
内镜下第三脑室造瘘术(ETV):仅适用于典型松果体囊肿,因为无法获取组织进行诊断。有文献报道一部分病例在治疗后囊肿消退。

在囊肿切除术中,幕下小脑上入路(supracerebellar infratentorial,简称SCIT)被广泛应用,它是一种通过松果体区域的天然“走廊”进入小脑上幕下的方法。
而施罗德教授创新性地采用旁侧SCIT微创入路技术。相较于传统中线SCIT入路,该术式具有更小的入路角度和更精简的开颅切口。得益于微创入路特点,施罗德教授团队主要采用显微外科技术实施手术,必要时辅以内镜系统进行可视化增强,从而实现精准操作与最小组织损伤的平衡。

施罗德教授所发表的论文《Microsurgical Resection of a Pineal Cyst via a Paramedian Supracerebellar Infratentorial Approach》(通过旁中线幕下小脑上入路显微手术切除松果体囊肿)
这种方法提供了进入松果体区域的多功能微创通道,适合需要手术切除的松果体囊肿。
03. 施罗德教授手术案例一则
这是一位20岁女性患者,主诉间歇性头痛、恶心和呕吐。核磁共振成像显示,该患者有一个巨大的松果体囊肿,囊肿使导水管变窄,并已导致脑室严重扩张。
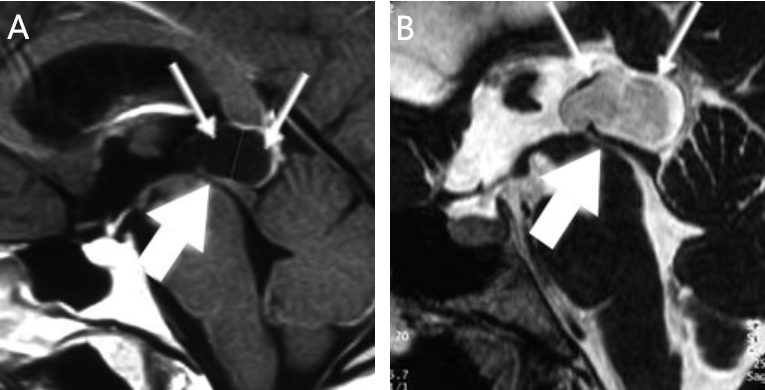
矢状核磁共振成像显示一个巨大的松果体囊肿(箭头)使导水管变窄(粗箭头)
施罗德教授采用旁侧SCIT微创入路,为该患者大面积切除了她的松果体囊肿,术后该患者症状已完全缓解。
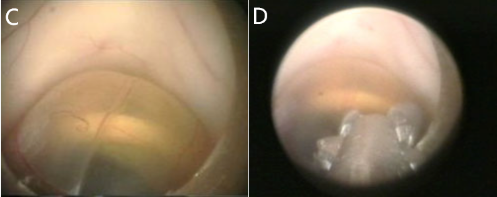
C,囊肿的内镜视图
D,用腱膜钳打开囊肿
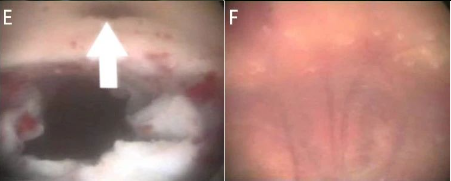
E,囊肿切开后,囊肿塌陷,导水管被打开(箭头)
F,囊肿内的松果体组织
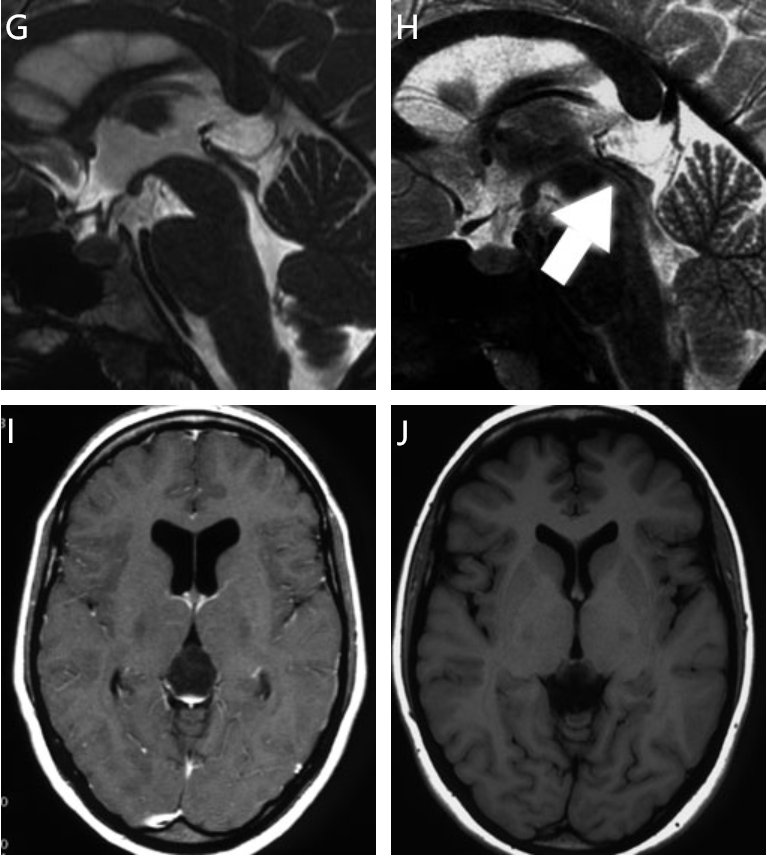
术后MR 图像显示囊肿和脑室明显缩小。导水管内脑脊液流动良好(箭头)。
INC国际神经外科手术大咖

施罗德教授拥有超过20年的神经外科疾病咨询和治疗的丰富经验,在国际神经内镜手术领域享有盛誉。他的专长涵盖内镜神经外科(治疗脑积水、囊肿、脑室内病变等)、内镜颅底手术(治疗脑膜瘤、前庭神经鞘瘤、表皮样囊肿等)、鼻内镜颅底手术(治疗垂体瘤)、微创神经导航脑内手术、以及周围神经手术和癫痫手术。他尤其擅长神经内镜下单鼻孔垂体瘤的微创手术治疗。经其神经内镜手术治疗的垂体瘤、脑膜瘤病例切除率均较高,且复发率相对较低。
INC施罗德教授相关阅读

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号