血管里的“豆腐渣工程”——海绵状血管瘤为何如此容易渗血?
脑部海绵状血管瘤(Cavernous malformations, CMs),又称海绵状血管畸形,是一种边界清晰、增殖性、低血流量的血管异常病变。其由由众多薄壁血管组成的海绵状异常血管团,与正常血管不同,它们既没有结实的肌肉层保护,又缺少胶水般的紧密连接,血管内皮细胞之间到处是"漏风的缝隙"。更危险的是,这些畸形血管里淤积的血液就像摇晃过的可乐,稍微受到血压波动或轻微外伤,就可能"爆浆"而出。这就是为什么患者打个喷嚏、弯个腰,甚至睡梦中都可能突然引发渗血或出血。
松果体区起源的海绵状血管瘤是极为罕见的病变,文献中仅有个案报道。然而,位于松果体邻近区域(松果体区)的海绵状血管瘤通常起源于中脑背侧和/或丘脑枕部。这类病变在影像学检查中可能因出血或钙化表现而酷似其他松果体区病变(如松果体细胞瘤、松果体母细胞瘤、生殖细胞瘤)或囊肿。
位于大脑核心的"战略要地"——松果体及周围结构。这个仅豌豆大小的区域,却汇聚了关键的神经血管:前方是第三脑室,上方是大脑深静脉系统,后方为四叠体板,两侧毗邻丘脑。在这里生长的海绵状血管瘤,虽属良性病变,却因位置特殊而危机四伏。
巴特朗菲在2020松果体区病变专著《Pineal Region Lesions-Management Strategies and Controversial Issues》中Cavernous Malformations of the Pineal Region: Overview, Management, and Controversies针对松果体区海绵状血管瘤如何治疗展开了专业详细的论述,主要包括临床症状、管理策略、手术入路和治疗争议。
经过30年的临床实践持续优化,巴教授团队制定的这一诊疗策略在松果体区海绵状血管瘤的治疗中取得了显著疗效。

部分案例分享
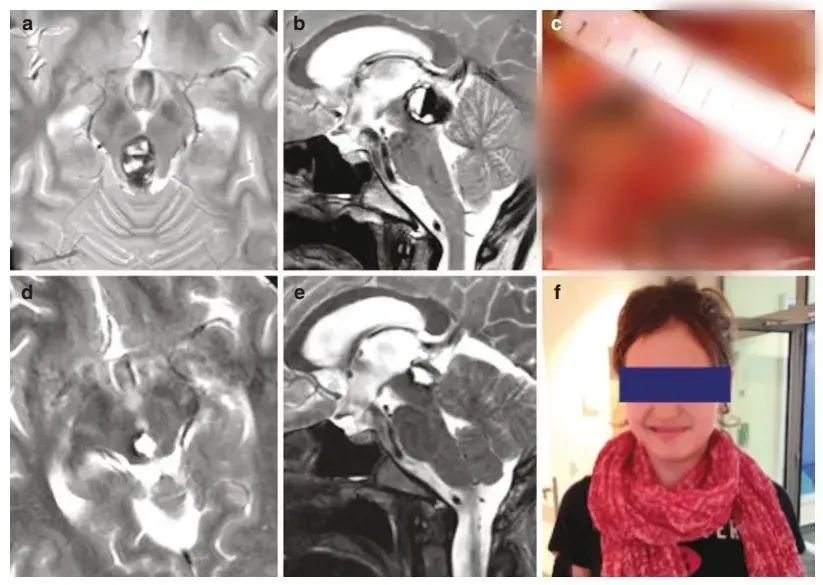
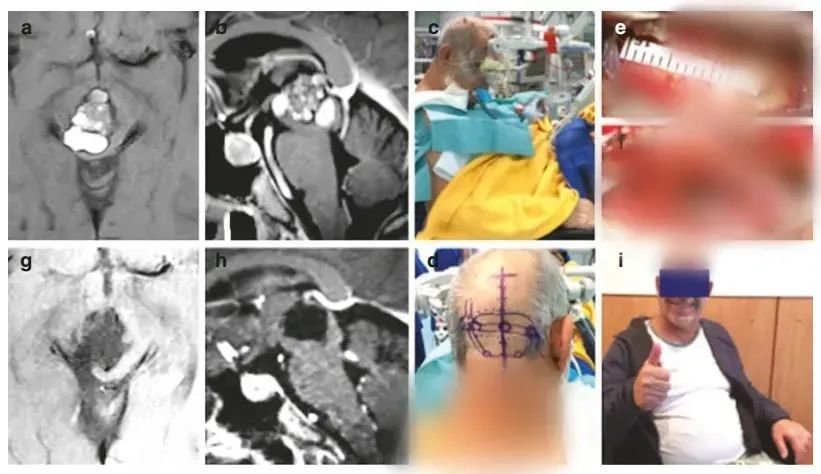
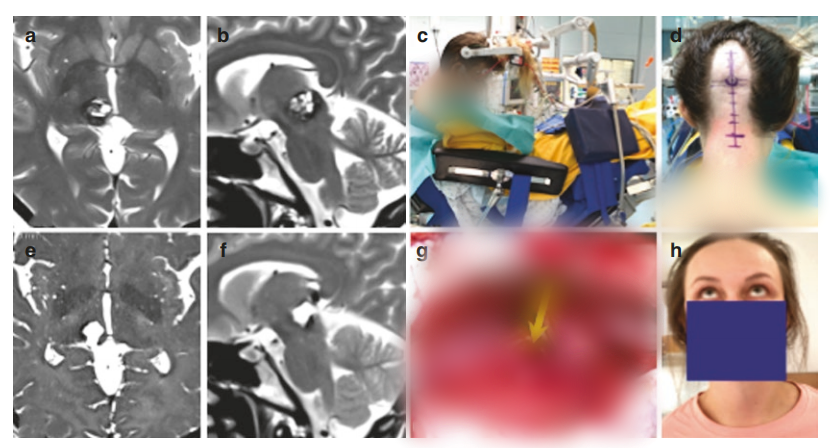
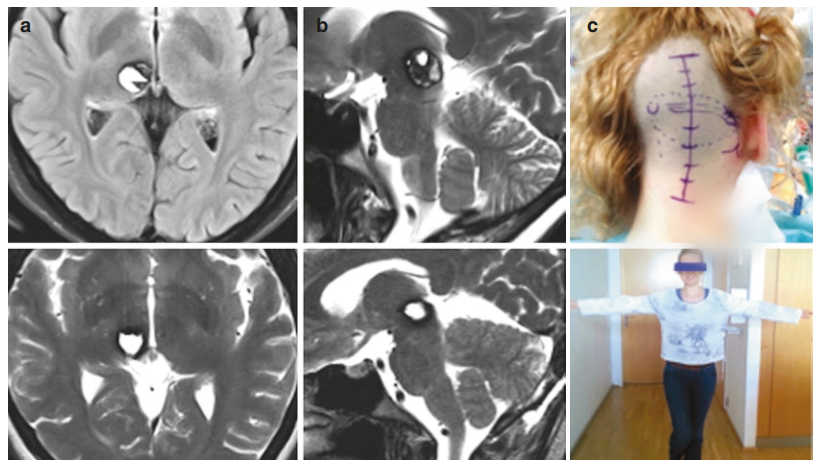

脑内”不定时炸弹“海绵状血管瘤为何动不动就出血?
脑部海绵状血管瘤(Cavernous Malformations,CM)容易出血的原因与其独特的结构和病理生理特点密切相关。
1. 血管结构异常
薄壁且缺乏支撑:海绵状血管瘤由扩张的窦状血管腔组成,血管壁仅由单层内皮细胞和少量结缔组织构成,缺乏正常的平滑肌层和弹性纤维。这种结构异常使血管壁极为脆弱,难以承受血流压力。
结构不连续:血管壁可能存在裂隙或微小缺损,导致血液容易渗出或破裂。
2. 血流动力学因素
局部血流压力不均:瘤体内的血流缓慢且紊乱,缺乏正常的毛细血管床调节压力,导致局部血管壁承受异常压力波动。
低血流阻力:病变区域缺少正常血管的阻力结构(如小动脉和毛细血管),血液直接涌入薄壁的窦腔,易因压力升高而破裂。
3. 反复的血管重塑与炎症
慢性渗血与修复:海绵状血管瘤常发生微量渗血(亚临床出血),引发局部含铁血黄素沉积和炎症反应。长期的炎症环境会进一步破坏血管壁结构,形成恶性循环。
新生血管异常:修复过程中生成的新生血管结构不完善,可能加剧出血风险。
4. 遗传与基因突变
家族性病例:约20%的病例与遗传相关(如 CCM1、CCM2、CCM3 基因突变),这些基因参与血管发育和稳定性调控,突变会导致血管结构缺陷,增加出血倾向。
5. 解剖位置的影响
高功能区风险:海绵状血管瘤多位于脑干、基底节、丘脑等深部区域,这些部位血流丰富且生理功能关键,即使小量出血也可能引发明显症状(如神经功能障碍),因此临床更易被发现。
6. 诱发出血因素
点击阅读:哪些情况易导致脑干海绵状血管瘤出血?4大高危因素实例分析
海绵状血管瘤会遗传吗?新发病灶诱因竟和这些相关!
既往认为罕见的海绵状血管瘤,现已被证实占颅内血管畸形的5-16%,成为导致出血的第二常见脑血管畸形。多数病变为单发,但散发病例中多达30%、家族性病例中高达84%表现为多发病灶。已确认CCM1、CCM2和CCM3三个基因突变与绝大多数家族性病例相关。
新发海绵状血管瘤的形成与放射暴露、病毒感染及活检操作有关。
临床症状通常源于病变位于脑功能区的占位效应,多表现为癫痫发作或头痛。虽然确切出血风险尚未明确,但病变内部或周边小范围无症状出血是其常见特征。相比动静脉畸形等其他血管病变,脑海绵状血管瘤导致危及生命的大出血发生率较低。但需特别注意的是,位于后颅窝(尤其是脑干)的病灶已被证实具有更高的出血风险,且此类出血事件预后更差。
松果体区海绵状血管瘤——保守、药物、放疗、手术怎么选?
松果体区海绵状血管瘤的治疗原则与其他部位一致。对于未引起中脑导水管梗阻的无症状小病灶,可采取观察随访策略。头痛症状可使用普通镇痛药控制。
一、保守观察
保守治疗期间推荐每1-2年进行MRI复查(证据等级Ⅰ级),需重点监测,出现下述任一情况需考虑手术干预:
新发出血征象
病灶体积增长
侧脑室扩大(提示梗阻性脑积水)
对于无法耐受手术者,可行以下手术,以缓解颅内高压症状:
脑室-腹腔分流术(VPS)
第三脑室底造瘘术(VCS)
二、药物治疗
目前药物治疗仅限于对症处理(头痛/癫痫控制)。
三、立体定向放射外科(SRS)争议
尽管部分学者推荐SRS用于手术高危或深部病灶,但存在以下问题:
疗效争议:
虽有研究称SRS可降低2年内再出血率,但缺乏Ⅰ级证据支持
风险显著:
放射性脑损伤
诱发新生CMs(尤其家族性病例或合并静脉畸形时)
理论缺陷:
CMs出血存在时间聚集性(首次出血后2年内再出血风险自然下降),可能干扰SRS疗效评估
基于现有证据,SRS不能作为松果体区海绵状血管瘤的一线治疗,因其既不能显著降低出血风险,又存在不可忽视的并发症风险。
四、显微外科切除
这是松果体区海绵状血管瘤唯一可能根治的治疗手段,其核心目标是完全切除病灶,同时避免损伤周围神经组织。成功的手术干预不仅能消除病灶再出血风险,还能使约80%患者的癫痫症状得到控制。然而,这也是最具风险的治疗方式,可能导致严重的永久性神经功能缺损甚至死亡。
松果体区CMs的手术指征取决于以下因素:
症状的存在、严重程度及进展情况
再出血的预估风险
既往出血次数
是否存在梗阻性脑积水
患者个人意愿
松果体区海绵状血管瘤治疗4大争议
NO.1 无症状到底需不需要手术?
由于无症状的海绵状血管瘤通常选择观察,而且考虑到该区域不易进入,偶然发现的病变最好是通过每年一次的重复MRI扫描进行随访。出现轻度或中等强度头痛,在影像学检查中无明显出血和无颅内压升高迹象时,也应使用轻度止痛药保守治疗。如果没有较高的出血可能性(既往中风、多发CMs、动脉压升高),我们不建议手术移除病变。

NO.2 脑海绵状血管瘤可以放疗吗?
SRS是一种非侵入性手术,据称可以减少海绵状血管瘤出血的机会。客观地看,根据我们自己对几个病人的观察,它的结果不如手术切除,因为这种方法既没有切除病变,也没有完全消除出血的风险。某些作者和中心可能会经常选择这种治疗策略,因为其并发症少,死亡率低,特别是对于无法进行手术的患者。由于松果体区域的手术可达性较低,对于一些医生来说,它可能成为一个诱人的选择,特别是如果最近没有出血或病变扩张的迹象。如果出现急性脑积水,单独使用这种方法就不合适了。SRS也不适用于无症状海绵状血管瘤或家族性病例。巴教授不推荐用放射外科治疗脑海绵状血管瘤,因为他们没有足够的证据证明该方法对这些血管畸形的有效性。
NO.3 松果体区海绵状血管瘤出血的脑积水治疗选择
另一个有争议的话题是对松果体区海绵状血管瘤出血的脑积水的治疗。VPS和VCS之间的选择已经被广泛讨论;然而,这两种方法都不是明显的优越选择。虽然VPS的短期成功率较高,接近100%,但其术后感染和过度引流的风险较高,而且VPS通过过度引流,可能引发第二次出血发作,使患者的神经系统预后恶化。另外,急性脑积水可以通过手术前放置EVD进行治疗。而VCS则需要适当的设备和培训。最终的选择取决于经验、偏好和可用性。无论采用何种方法,梗塞性脑积水的治疗应尽早开始,以避免永久性缺陷甚至死亡。

NO.4 手术入路之争
在手术技术上,手术入路应短,可适当暴露病灶及区域血管,同时尽量减少脑内回缩的需要。根据巴教授的经验,幕下小脑上(SCIT)入路可能是最通用的。枕部经天幕(OTT)入路以及小脑上/枕部经小脑联合入路。幕上纵裂入路是一种替代方法,但很少使用。最佳入路的选择取决于患者的解剖特征,以及出血的存在、大小和确切位置。无论采用何种方法,有效消除再出血风险的唯一方法是将病变整体切除。
如果您也有想要分享的经历或者无法解答的疑惑,欢迎留言。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号