脑干海绵状血管瘤患者家属自述:
脑干出血到离世,然后7天发生了什么?
18日下午3点多,妻子突发脑干出血5ml左右,病因脑干海绵状血管瘤。发生的都如此突然,妻子已经陷入了昏迷,无法言语……
20日-希望有奇迹。心跳不太稳,呼吸好像有进步
21日-依旧处于昏迷,医生说情况不是太稳定,呼吸比昨天差、心跳不稳、手术风险太大
22日-大体没有太大变化,血压波动比较大,这个时候不怕高就怕低,能高起来是好现象!
23号-呼吸还是不太好,出血到现在已经5天5夜了。你会挺过来!这几天估计是水肿的高峰期,较危险的时候。坚持住,明天也要安安稳稳的!
24号-脑干出血的7天,今天做CT,医生说你情况不太好,血压低了,出血比之前多了
25号-刚听了医嘱,说你就要走了,随时都有可能。出血已经太多了,终究,你然后还是走了……
——来自国内论坛真实案例交流
令人“谈之色变”的“脑干出血”!
如果说大脑是全身的司令部,那脑干即是司令部的总司令。脑干素有“生命禁区”之称,其中密集排列着颅神经的核团和肢体与大脑联系的上下传导束,其主要功能分区:心血管中枢和呼吸中枢;维持我们清醒的脑干上行激活系统;同时它是大脑与脊髓联络的必经之道,包括四肢的感觉与运动等。一旦受损,其后果不堪设想。
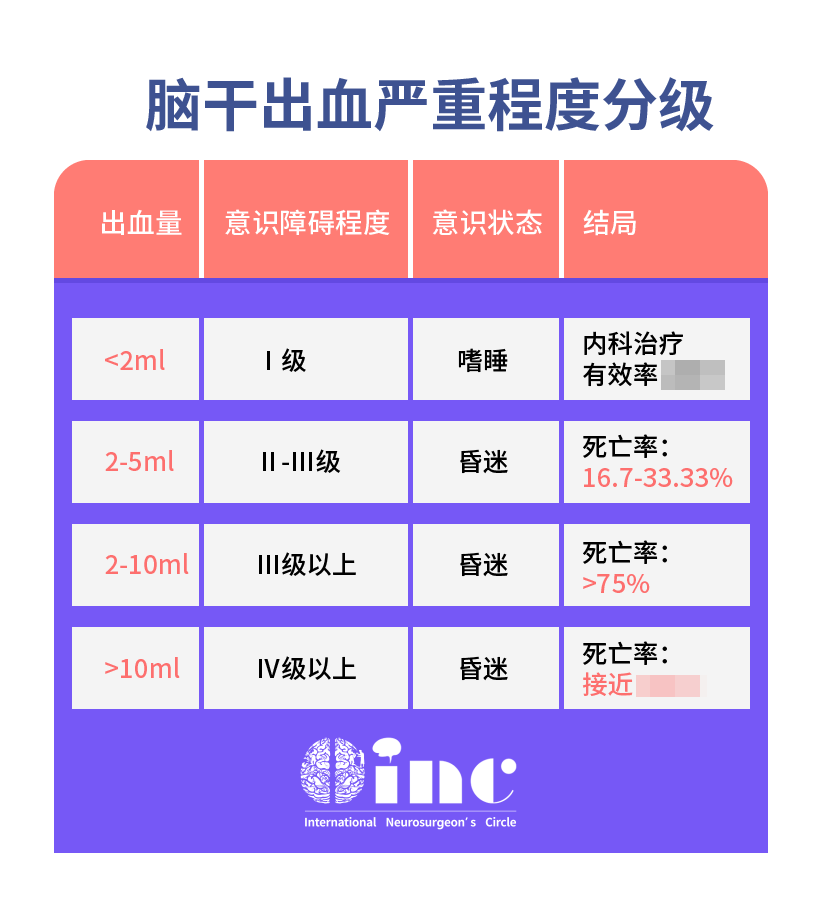
脑干海绵状血管瘤二次出血机率高吗?
脑干海绵状血管瘤一次出血率仅为0.6%-1.1%,而再次出血率则可高达30%-60%。一开始出血是为患者敲响警钟,此后出血间隔期会越来越短,往往每一次出血,都伴随着症状的进行性加重,神经系统症状恢复的可能性较低,危险性会越来越高,当出血量达10ml时死亡率近乎全切。
脑干海绵状血管瘤如何防止再出血?
由于反复出血是造成脑干海绵状血管瘤患者伤残和死亡的重要原因。部分切除的病例再出血可能性较大,可引起灾难性的神经功能缺失,因此,完整切除病灶进行全切手术(BSCM)是防止再出血的根本方法,也是患者获得治愈的根本方法。近年来,随着神经影像学的进步,神经导航、神经电生理监测的应用以及显微神经外科技术的进步,全切手术效果也明显提高。
01、INC巴教授脑干海绵状血管瘤反复出血案例解读
王先生,40年脑干海绵状血管瘤病史
逐渐演变到了视力下降、肢体无力麻木严重影响生活
一阶段:20岁右眼眼球内翻出不来,在当地医院住院进行针灸中医治疗1个月恢复,数月后复发再次入院治疗,三年在医院激素治疗1个月后服药1年后恢复正常,但是开始产生复视,已发现脑干部位海绵状血管瘤。
二阶段:40岁开始,视力逐步衰退,脚手麻木,复视程度加深,住院治疗,同样使用激素治疗,半月不到,血糖升高,停止治疗后做伽马刀手术,治疗效果基本无效。
三阶段:50岁到60岁,断断续续出血,住院治疗5次,走路不稳,18年7月然后一次住院恢复治疗,出院后明显感觉视力复视加重,走路稳定性越来越差,很容易产生精神紧张,行动不受控制。
四阶段:轻松环境下语言表达能力尚可,复视情况严重,神经紧张,运动功能障碍,四肢无力,平衡感很差。
INC国际教授手术全切脑干海绵状血管瘤
INC德国巴特朗菲教授于2021年5月来华疑难手术示范。5月21日,60岁的王先生在苏州大学附属独墅湖医院接受了由“巴教授”亲自主刀的脑干海绵状血管瘤切除术。导致王先生反复出血的脑干海绵状血管瘤病灶得到全切,王先生术后二天就转出了ICU,术后三天就可下床活动,可正常进食,无新发神经功能损伤,术后两周出院。
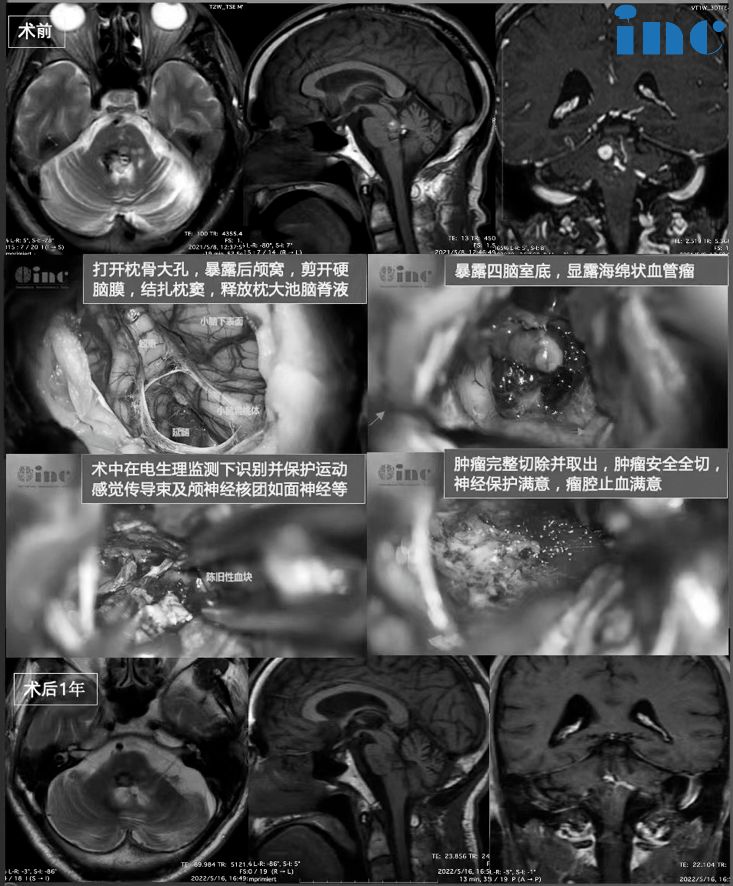
黄女士,10年6次脑干出血
3度生命垂危,住ICU治疗60多天
一阶段:13年前,黄女士因颈椎不舒服去医院检查核磁时发现有脑干海绵状血管瘤,当时无其他症状,所以未给与重视。
二阶段:2016年7月,黄女士开始感觉头晕,继而出现左侧肢体麻木,就诊于当地医院行头颅CT示:脑干海绵状血管瘤并出血,随后就诊于国内某医院,医生表示出血位置较深,手术风险很大,建议保守治疗;同年10月,再次出现头晕、肢体麻木等症状就诊于当地医院行头颅CT再次显示:脑干海绵状血管瘤再次出血,治疗12天后出院。
三阶段:2018年1月,原有病症加重,且出现吞咽困难,急诊检查显示脑干出血,同年2月再次脑干出血,3月因脑干又一次血出导致心脏骤停,住进ICU抢救治疗,66天后才好转出院。
四阶段:2019年6月,黄女士出现头晕、肢体麻木加重,说话发音吃力,就诊于医院行CT示脑干出血,住院10天好转后回家调养,但一直有头晕、耳鸣、左手头皮及颈部发麻、左踝关节及左膝关节强直、走路不稳等症状。较严重的时候基本以卧床休息为主,站起来就头晕脑胀……
INC国际教授手术全切脑干海绵状血管瘤
黄女士一家人在INC国际神经外科医生集团的安排下顺利入住巴教授国内手术示范医院。经历过详细的术前评估、国内外医生联合咨询讨论、术前沟通等一系列准备工作后,巴教授为黄女士顺利顺利地进行了手术。
显微镜下全切肿瘤,手术顺利。ICU治疗时间:1天,可完全自主呼吸,术后2天拔插管并转出ICU病房。术后无新发神经功能障碍,无并发症。术后一周,患者能独自下床、少量活动,面部麻木消失,一侧头部麻木感较手术前好转,发音较术前好转,无其他手术相关并发症,术后10天左右顺利拆线。术后两周出院。
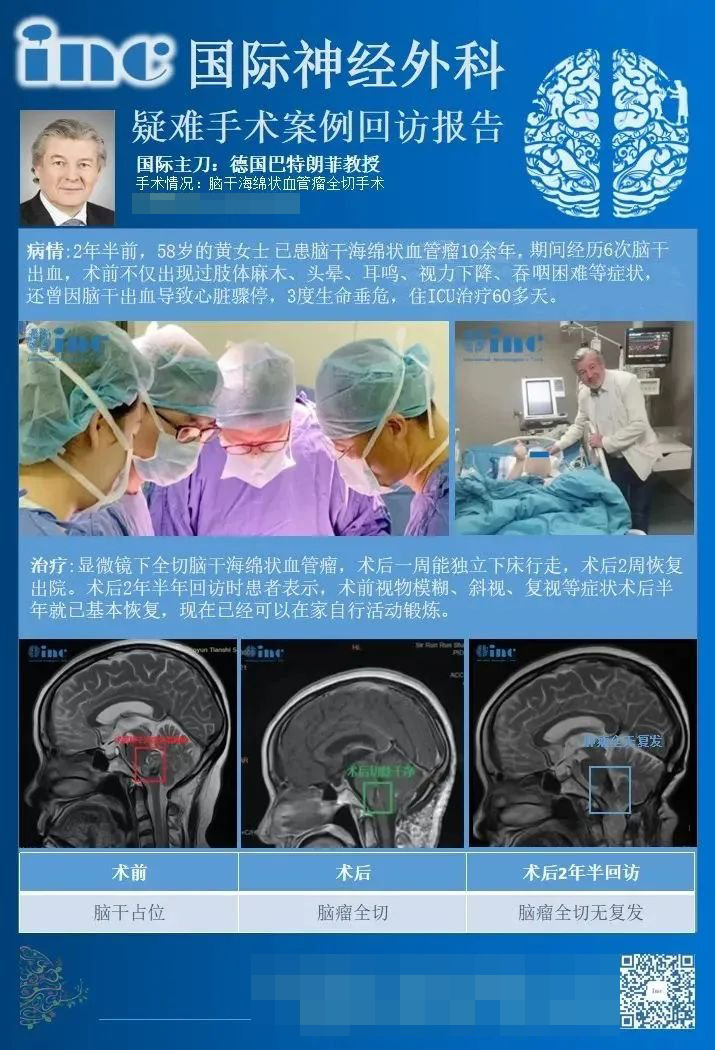
林女士,2年内数次出血
左侧面部麻木,致瘫、轮椅为伴
一阶段:2020年3月20日,林女士运动时突发头晕伴左侧下肢疼痛,到当地医院就诊,行头颅CT提示:脑干出血,量不多。后行MRI平扫加增强提示:脑干海绵状血管瘤卒中出血,建议林女士进一步治疗。未住院治疗,症状逐渐缓解。
二阶段:2021年8月中旬,林女士旅行时突然出现行走困难,右侧下肢行走时形态扭曲,紧急送到当地医院就诊,考虑腰椎问盘突出,经治疗无缓,复查MRI提示海绵状血管瘤无变化,症状逐渐缓解。
三阶段:2021年12月30日,因再次出现行走困难行伽马刀治疗,治疗后症状无明显变化。2022年3月11日,林女士出现右侧下肢不自主抖动,无法独自行走,在当地医院复查CT及MRI,具体不详,未进行治疗,症状无缓解。
四阶段:2022年5月19日,再次复查MRI检查,考虑海绵状血管瘤较前有所增大,建议住院手术治疗。
赴德顺利全切脑干海绵状血管瘤
对于林女士的情况,巴教授远程咨询时这样评估:鉴于以往的病史和伽玛刀治疗,这是一个复杂的病例。如果在做伽马刀治疗之前就来询问我的话,我不会向这位患者做伽马刀。另外,这显然也证实了我们长期以来一直很肯定的一个事实:伽玛刀并不能防止海绵状血管瘤以后的再次出血!需进行手术。
在德国,巴教授为林女士成功全切血管瘤。术后1天,在护士的搀扶下床行走康复。术后2天,和家人报平安“我前天做手术,都好,谢谢大家关心”。术后3个月时,林女士恢复良好,回国后的她目前正在根据巴教授的建议进行康复训练。
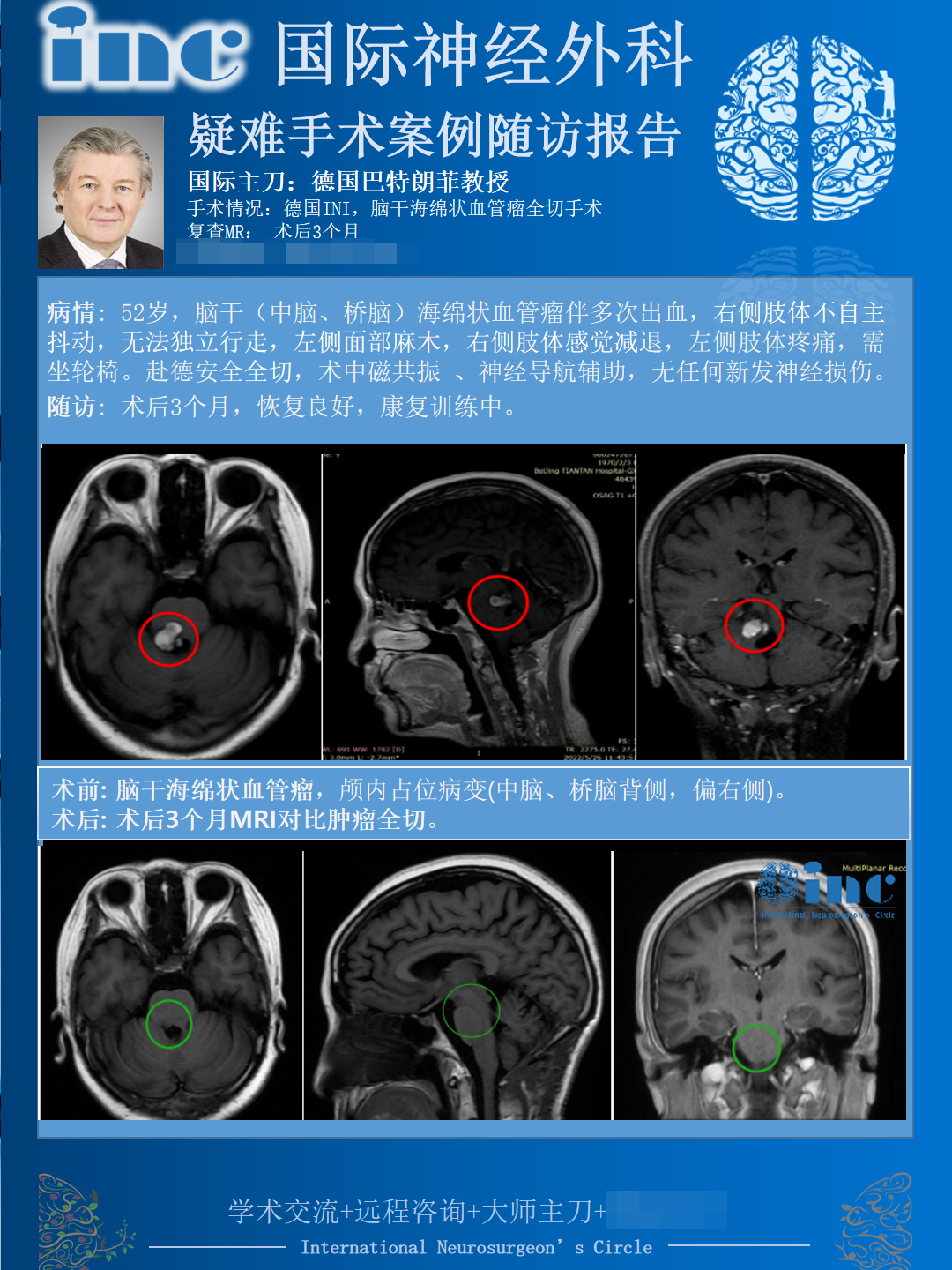
三个月复查后MRI显示肿瘤全切
02、脑干海绵状血管瘤患者看病主动权,你把握住了吗?
脑干海绵状血管瘤一开始出血后,症状好转就代表“自愈”了吗?再次出血的危机你知道吗?脑干海绵状血管瘤症状好转只能说明过了出血急性期,但是并不代表自愈了!急性期后会形成含铁血黄素沉淀,无法自行吸收,就像锈水一样会长期刺激周边神经,造成慢性化学性损害。时间越久,损害越大,手术修复的可能性越低。
多数患者的病史提示出血并非”一次性“,往往不定期反复发生。随着出血次数增多,往往会出现再出血频率增加、症状加重的趋势,神经功能障碍甚至会变成不可逆性损害。如果出血影响了面神经核团,就会造成面瘫;如果影响了感觉和运动神经传导束,就会造成肢体麻木乏力。脑干大小如同人的拇指,反复出血几次就可能造成整个脑干被压扁浸润。
患者经常会问,再次出血可以评估吗?答案是否定的。”不定时炸弹”是众多脑干海绵状血管瘤及血管畸形病友们对病灶的统一称呼,因为病灶就像不定时炸弹一般,不知道何时引爆,可能在运动中,可能在情绪起伏中、甚至熬夜劳累中,也可能没有任何征兆和诱因。走路、睡觉、开车等日常生活中或突然爆发出血,一旦脑干出血量大,很难抢救,轻则对运动、语言等功能造成不可逆损伤,重则直接离世。这种出血有时可以重复二、三次,且可能每次情况比之前更糟。所以,脑海绵状血管瘤患者,特别是脑干海绵状血管瘤患者一旦出血后,每天都生活在担惊受怕中,寝食难安,甚至导致抑郁症,会严重影响到正常生活。
因此,每一位患者都应手握看病主动权,你还有机会去选择的时候,可以选择较好的。一旦出现被动的情况下,你想选择的机会都没有了,你只能接受你能选择的选项、甚至是死神的宣判!即便一开始出血后症状缓解了,也应及时咨询合适的医生多方位评估病情和再出血风险,明确是否需要手术切除以及较佳手术时机,为自己争取较好的治愈效果。

近十年来,尽管随着对脑干海绵状血管瘤自然史的不断了解,显微解剖、神经影像、导航及术中电生理监测技术、手术技术、手术器械的不断发展,脑干这一手术“禁区”正在被逐步跨越和突破,手术已成为脑干海绵状血管瘤的优选治疗策略,但目前这对于医生来说依旧具有很大的挑战性,只有少数神经外科专家能够实现手术顺利全切没有复发的更好治疗。
然而,脑干长期被视为“手术禁区”,即使显微神经外科技术、术中辅助技术发展及脑干安,全区的发现,直到如今依然有少数术者有较多成功的手术报导。综合其近400台脑干海绵状血管瘤成功手术经验,INC巴教授对脑干海绵状血管瘤手术治疗经验要点总结如下:
1、临床症状严重提示有手术指征;
2、偶然发现的(静态的,无临床表现,无出血)海绵状血管瘤暂时不需要手术治疗;
3、在进展恶化快的病人中,紧急手术切除肿瘤是有益的,相当于抢救性手术;
4、有很多手术入路是可以选择的,但较短到达肿瘤的手术路径并不是较好的手术入路选择;有的较长的入路在特定情况下对功能的保护是很好的;
5、根据巴教授手术的患者,90%以上的患者可以达到良好或较好的预后;
6、再发出血的患者应该再次手术。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号