颅内动脉瘤就如同挂在树上的浆果一般,一不小心就有可能破裂“爆浆”,经常有破裂、出血的风险,如导致蛛网膜下腔出血(subarachnoid hemorrhage, SAH)等,常造成严重后果。
有数据显示,20%-25%的患者在到达医院前死亡,而及时到院的患者中只有1/3在治疗后获得“良好结局”。

未破裂动脉瘤:身体内隐形的“地雷”
据影像学检查估计,颅内动脉瘤的患病率为3.2%。动脉瘤在30岁以下人群中并不常见;患病率随年龄增长而升高,在50多岁达到峰值。动脉瘤好发于女性,患者中女性占54%-61%。
未破裂的动脉瘤由于胶原形成过多造成的代偿性硬化而获得显著的抗张强度,因此其破裂的可能性降低,除非动脉瘤在初始稳定的时候相当大。
但是,初始稳定阶段≥1cm的动脉瘤在之后生长和破裂的可能性要高得多,这是由于瘤壁应力随直径平方的增加而增加。
然而,并不是动脉瘤未破裂就可以“掉以轻心”,恰恰相反,在临床手术中,针对未破裂动脉瘤更要小心翼翼处理,因为一旦术中动脉瘤破裂出血,患者很有可能就会死亡,再也走不下手术台。
动脉瘤破裂危险因素
动脉瘤大小是动脉瘤破裂的危险因素之一。有研究表明动脉瘤越小,破裂率越低,界定破裂风险低的动脉瘤直径临界值为7mm。但是动脉瘤大小与破裂风险的关系并非绝对,该结果有待独立验证。
此外,动脉瘤生长部位不同,也可能影响动脉瘤的破裂风险。有研究表明,颈动脉海绵窦段动脉瘤的破裂率相对较低;前循环动脉瘤——包括前交通动脉、大脑前动脉或颈内动脉——破裂率居中;而后循环动脉瘤——包括椎基底动脉、大脑后动脉系统或后交通动脉——破裂率较高。
其他因素也可能影响动脉瘤的破裂概率。如家族性动脉瘤往往更容易破裂。如果患者有动脉瘤性SAH的既往史,则另一动脉瘤破裂的风险很可能高于无此病史者。多发性动脉瘤比单发性动脉瘤更可能生长。某些动脉瘤破裂也存在急性诱发事件,例如强体力活动。
然而,在动脉瘤未破裂之前,可能就会出现各种特定的临床症状,如视力改变或视物重影、一侧面部麻木、单眼上方和后部疼痛等。而当动脉瘤破裂以后,会发生蛛网膜下腔出血,比较典型的临床表现是突发剧烈的头痛。

积极的外科治疗,使动脉瘤自血液循环中完全隔绝是治疗动脉瘤、防止再出血的有效方法。目前在临床上使用的治疗脑动脉瘤的方法,包括开颅手术直接夹闭和血管内介入栓塞两大类。
手术夹闭是通过开颅手术,从外部直接夹闭血流进入动脉瘤的通道,这种方法复发率更低,但是创伤较大,患者恢复较慢。
而血管内栓塞是通过动脉血管内途径向动脉瘤内填入柔软的金属栓塞材料,使动脉瘤内形成血栓。
两种方法的目的都是使血流对动脉瘤壁的压力消失,从而避免动脉瘤体破裂。
此外,现在还有血管内支架、血流导向装置等各种新型装置,通过改变血流方向等多种机制达到治疗作用,使早期无法使用栓塞的动脉瘤得到有效治疗。
INC国际脑血管搭桥手术大师、日本东京女子医科大学神经外科主任Akitsugu Kawashima(川岛明次)教授尤为擅长动脉瘤的夹闭术及栓塞治疗,脑动脉瘤夹闭手术近千例,具有丰富的临床经验。
此外,川岛教授还掌握通过EC-IC旁路进入PCA并在基底动脉瘤(BAA)颈部及其线圈栓塞上水平放置支架的技术,曾治疗过2名BAA患者,最终两个动脉瘤均完全闭塞,患者出院时无任何神经功能缺损。其研究成果发表在《Acta Neurochirurgica》上。

小脑上动脉(SCA)动脉瘤:栓塞风险大,川岛教授成功夹闭
小脑上动脉(SCA)动脉瘤多以蛛网膜下腔出血为发病机制,也可以动眼神经、外展神经麻痹和脑干旁占位表现发病,SCA动脉瘤的治疗方法通常包括以下几种:
1、开颅手术夹闭:这是较为传统的治疗方法,外科医生通过开颅手术接近动脉瘤,将一个金属夹置于动脉瘤的颈部,从而阻止血流进入动脉瘤,防止破裂。适用于动脉瘤较大或位置适合手术夹闭的患者。手术难度较大,需经验丰富的神经外科医生操作。
2、血管内介入治疗:常见方法包括弹簧圈栓塞和支架辅助栓塞。通过血管内的导管将弹簧圈置入动脉瘤内,阻断其血流,使动脉瘤逐渐闭合。这种方法创伤较小,恢复快,但可能不适用于所有动脉瘤。
3、血流导向装置:对于某些不适合夹闭或栓塞的复杂动脉瘤,使用血流导向支架可以改变血流路径,使动脉瘤逐渐闭合。
4、放射外科治疗(伽玛刀或X刀):放射外科适用于一些体积较小或难以通过手术或栓塞治疗的动脉瘤。通过聚焦的辐射破坏动脉瘤的血管壁,使其逐渐萎缩闭合。
由于其特定特征,如位置、形状等,处理SCA动脉瘤时,一个主要的挑战是保持载瘤动脉和穿支动脉的血流。
INC国际动脉瘤手术专家川岛明次教授曾采用血运重建术,通过颞下入路进行未破裂的大基底动脉(BA)/SCA动脉瘤的夹闭重建。
病史回顾:60岁的女性,因头晕和头痛持续约2个月前往医院检查。有高血压的既往病史。CTA和DSA显示右侧未破裂的SCA动脉瘤,最大直径约为13 mm,与双侧发育不良P1动脉相关。
这个横向突出的动脉瘤有一个非常宽的基底,它位于蒂间池的高位。考虑到患者的性别、年龄和危险因素,如高血压和吸烟,血管内治疗很有可能会引发缺血并发症,最终决定通过颞下入路进行颞浅动脉 (STA)-SCA搭桥手术,然后进行动脉瘤闭塞。
主刀医生:INC国际脑血管搭桥手术大师、日本东京女子医科大学神经外科主任Akitsugu Kawashima(川岛明次)教授
手术治疗:进行腰椎引流,直至引出大约50-100毫升的脑脊液(CSF),以降低颞叶受伤的风险。皮肤切口沿着 STA的顶支至耳垂上方向后弯曲,获得大约7-8cm的STA移植血管作为供体移植物。
解剖STA的顶支后,颞肌分离并前后缩回,直到露出颧骨根部和脊柱。释放额外的CSF后解剖蛛网膜层,右侧P2、IV颅神经(CN)和右侧 SCA(外侧中脑和前中脑段)的轨迹十分明显(图1)。切开小幕以增加手术空间并实现对基底动脉(BA)的近端控制,以便进一步处理动脉瘤。
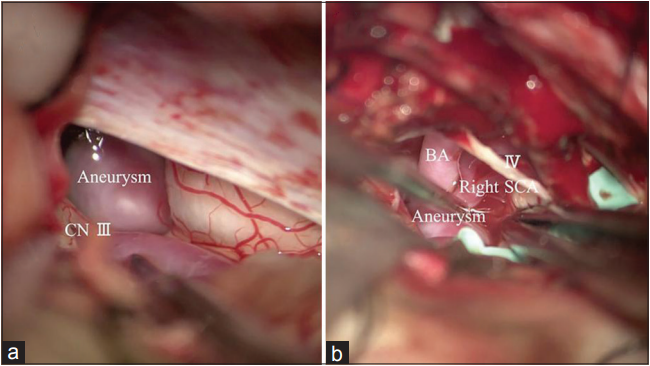
图1:(a)右侧颞下暴露显示动脉瘤囊和右侧动眼神经(CN III)的轨迹。(b) 分离小脑幕,暴露动脉瘤囊、右小脑上动脉、基底动脉和右侧滑车神经 IV CN。
STA 的顶支使用9-0尼龙的连续缝合线与右侧SCA(外侧中脑段)首尾对侧吻合。在神经监测下,在BA和右侧P1放置一个临时夹子。然后,检查动脉瘤囊以实现捕获或直接夹住它。然而,患者出现动脉粥样硬化的厚动脉瘤壁,因此捕获手术策略有可能损伤SCA蒂间区穿支肌。
在尝试用双极凝固重塑动脉瘤后,继续使用两个钛夹进行直接夹闭。
术后情况:术后CTA显示动脉闭塞和载瘤血管通畅。术后,患者立即出现短暂性左侧轻度单瘫和右侧IV神经麻痹,然而,磁共振成像弥散和灌注图像未显示任何缺血事件的迹象。
在6个月的随访中,患者没有新的神经功能缺损,滑车神经IV CN麻痹完全恢复。DSA显示STA-SCA旁路通畅,动脉瘤成功夹闭。
INC国际动脉瘤手术大师

INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育与技术委员会前主席巴特朗菲(Helmut Bertalanffy)教授擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤等。
多年前,巴特朗菲教授及其导师Seeger教授提出了铲平“枕骨髁部”,指出了远外侧入路的关键、操作难度和技术所在,对今远外侧入路的改善和发展奠定举足轻重的作用,是远外侧入路的重要开拓者。这一Bertalanffy版本的经枕髁远外侧入路,仍记载于经典手术专著第6版《施米德克手术学》中。相关案例请看:“潜伏的炸弹”—颅内未破裂动脉瘤,INC国际“拆弹专家”化解危机
神经外科经验:
脑干胶质瘤:800例
脑干海绵状血管瘤:400例
VA-PICA端端吻合术、远外侧入路等

INC国际神经外科医生集团旗下组织世界神经外科专家团(WNEG)成员、世界脑血管搭桥手术大师、日本东京女子医科大学神经外科主任川岛明次(Akitsugu Kawashima)教授,擅长脑卒中、烟雾病、颅底肿瘤、面部痉挛/三叉神经痛、颅内血肿、巨大脑动脉瘤、脑动静脉畸形等疾病的治疗,尤其擅长脑血管搭桥、颈内动脉内膜切除术。
神经外科经验:
烟雾病脑血管搭桥手术:1300例
脑动脉瘤夹闭手术:1000例
脑血管畸形切除术:500例
颈内动脉内膜切除术:450例
开颅脑瘤切除术:280例
颅后窝搭桥术、High-flow Bypass技术等
参考资料:
[1]Akitsugu Kawashima, et al. Superficial temporal artery-superior cerebellar artery bypass and direct clipping of a large unruptured superior cerebellar artery aneurysm through subtemporal approach: Surgical video. Surg Neurol Int 2019;10:225.
[2]Kawashima, Akitsugu, et al.Horizontal stent deployment via extracranial-intracranial bypass in coil embolization of basilar apex aneurysms: technical report. Acta Neurochirurgica.2021.
INC国际神经外科医生集团相关研究
1. 世界知名脑血管搭桥手术专家Kawashima发表动脉瘤孤立术联合STA-PCA搭桥手术成果
3. “潜伏的炸弹”—颅内未破裂动脉瘤,INC国际“拆弹专家”化解危机

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号