"医生,瘤子不痛不痒,没有任何症状,也要开刀吗?"
"我都这把年纪了,还能经得起上手术台吗?"
“手术后会有什么并发症吗?我不想给我的家人们增添负担…”
这些都是74岁的希子曾经所顾虑的问题。她在一次检查中偶然确诊左侧颈内动脉瘤。
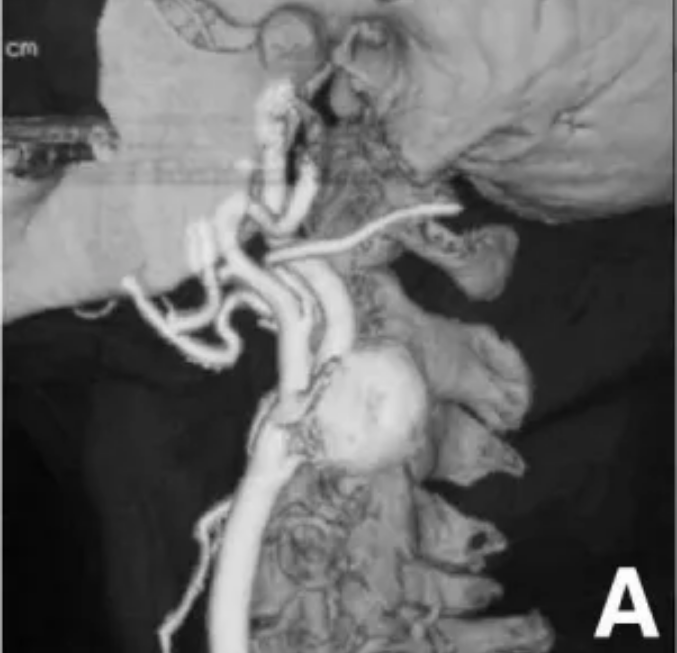
3D-CT血管造影显示左侧颈内动脉(ICA)有一个直径27mm的动脉瘤,延伸至颈总动脉(CCA)分叉。未发现其他血管病变。
她也曾想过退缩,进行保守观察。然而,如果不进行治疗,动脉瘤终究会长大再长大,直到某天脑血管栓塞和动脉瘤出血,随之而来的就是昏厥、偏瘫、以至于死亡!
这并不是希子想要的生活。她想要一个安心的晚年,而不是在冰冷的病床上,眼睁睁看着时光流逝。因此,她勇敢决定手术,向肿瘤直接宣战。
随之而来的问题是,七十四岁的年龄,医生们纷纷望而却步,谁愿意为她进行手术?谁又能满足她对良好预后的期待?
幸运的是,她找到了INC国际神经外科医生集团旗下世界神经外科专家团(WNEG: World Neurosurgical Expert Grop)成员、国际脑血管搭桥手术大咖、圣路加国际医院神经外科主任川岛明次教授(Akitsugu Kawashima)为她进行手术。
术后MR显示希子的颈动脉瘤消失,ICA供血通畅良好。她的恢复过程平稳,很快就得以出院回家。
颈动脉瘤破裂出血后死亡率高达5%——无症状≠无风险
动脉瘤被称为"颅内不定时炸弹"。早期通常以局部症状为主,无明显的神经系统症状,常为颈部、耳后或咽部搏动性肿块。很多人误以为"没症状就不用管"。
然而, 如果放任不管,随着瘤体逐渐增大,会出现局部胀痛,压迫周围神经,引起各种神经问题,如可声音嘶哑、吞咽困难、舌无力、Horner综合征等。

而对于希子这类颈动脉瘤患者,如果不进行治疗,则可能面临更大的难题。
颈动脉瘤腔内常有附壁血栓形成,血栓脱落会引起脑血管栓塞,轻者出现一过性脑缺血症状,如头晕、头痛、失语、晕厥、共济失调、黑朦及视力模糊,重者可致偏瘫和死亡。
此外,就像气球吹大会爆,动脉瘤越大壁越薄。一旦颈动脉瘤破裂,血液可自鼻、喉及耳内涌出,引发呼吸道阻塞,甚至导致死亡。尤其对于希子这类高血压人群,颈动脉瘤破裂的风险会成倍增加。
研究显示,若仅进行保守观察,颈动脉瘤发生卒中的概率为18%,病死率为5%。手术治疗是目前颈动脉瘤的首选治疗方法。
国际颅内动脉瘤研究联盟(IAAS)建议,符合以下特征应考虑干预:
✓ 动脉瘤直径>5mm
✓ 形态不规则或有子囊
✓ 位于大脑中动脉、后交通动脉等破裂高风险区
✓ 患者预期寿命>5年
正是如此,出于避免"小问题拖成大灾难"的顾虑,即使目前无神经功能缺损等症状,希子也决定进行手术!
高龄、动脉瘤、慢性病…她的手术有多难?
然而,希子已经74岁了。对于她这类患者来说,进行手术有较高风险。
随着年龄的增长,人体的器官功能也会逐渐衰退。随着肝、肾、心脏、肺功能的减退,老年患者对麻醉药物的耐受性降低。此外,老年人往往出现凝血功能异常,也会增加出血风险。这些因素都威胁着他们术中生命体征的稳定性。
对于高龄动脉瘤患者而言,手术更是难上加难。因为动脉瘤与周围组织往往粘连严重,而这些患者的血管壁往往弹性下降、容易脆裂。在术中进行分离时,稍有不慎就可能损伤周围结构,导致大出血。
更令人头疼的是,希子还患有高血压、高脂血症和血管痉挛性心绞痛等慢性病,必须在术前进行调理。以高血压为例,如不进行严格调控血压,术中血管承受的压力会显著增加,从而增加破裂的风险。
那么,像希子这样的情况,如何确保手术安全成功呢?
颈动脉瘤内膜切除术如何实现精准拆弹?
这需要一位在该领域具有丰富临床实践经验的主刀医生,能够按照她个人情况进行定制化的治疗方案,从而在降低手术风险的同时,最大程度地切除病变。希子经过多方打听和综合考虑,最终选择了川岛明次教授。
川岛教授对巨大颅内动脉瘤的诊断和外科手术治疗拥有丰富的临床经验。他一贯主张,颈动脉瘤的治疗技术,应当根据每位患者的解剖结构进行选择,这是治疗成功与否的关键。
高龄、动脉粥样硬化改变、伴有内膜增生……川岛教授对希子的病情进行了仔细评估,综合各类因素,选择了最适合她的颈动脉瘤内膜切除术(CEA)。

颈动脉瘤内膜切除术可以对症下药,直接剥离希子颈动脉内的粥样硬化斑块,从根本上解除血管狭窄/闭塞,从而恢复脑部正常血供。
这类手术切口小(通常为颈部小切口),采用微创技术,因此术中出血量少,术后无需长期卧床,符合希子这类高龄患者希望快速康复的期待。
此外,该技术的预后良好,斑块再狭窄率较低,远期通畅率较高。不必在血管内留置异物,术后也无需长期抗凝治疗。这对希子这类合并高血压等基础疾病的老年患者十分重要,意味着她们可以简化用药管理,降低了药物依赖和并发症风险。
肿瘤消失、颈动脉重新通畅,术后恢复良好
希子的手术在仰卧位全麻下进行,对侧头部轻微旋转。通过手术切口,很容易地从近端到远端暴露动脉瘤。
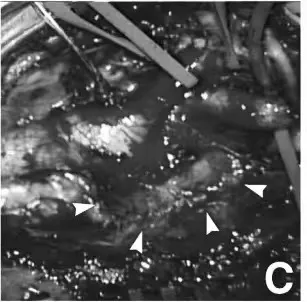
术中照片显示颈动脉分叉处的动脉瘤(箭头)
川岛教授在CCA和正常的远端ICA之间插入一个分流系统,切除动脉瘤,实现了血管初次缝闭。
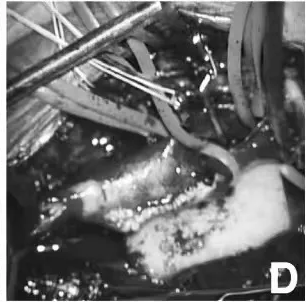
动脉瘤修补术后颈动脉缝合。
由于动脉瘤切除术已留下足够坚固的动脉壁,因此希子的手术也不需要补片移植。
动脉瘤壁的组织学检查显示内膜纤维增厚,内膜破碎,部分被胶原纤维介质取代。最终诊断为动脉粥样硬化导致的动脉瘤。
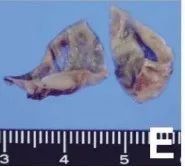
切除的动脉瘤照片显示部分薄壁,无钙化。
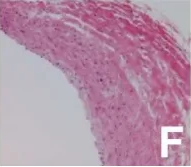
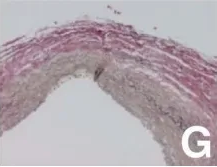
骨上标本的显微照片显示,早期动脉粥样硬化和介质碎片部分被胶原纤维取代。
患者术恢复顺利。MR血管造影显示颈动脉瘤消失,ICA供血通畅良好。
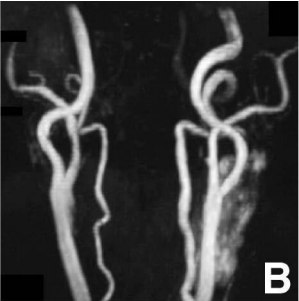
术后磁共振血管造影显示动脉瘤消失,颈动脉通畅。
希子的恢复良好,很快就出院回到了家中。她不必再为潜伏着的肿瘤所提心吊胆,可以放心享受老年生活。
川岛明次教授

INC国际川岛教授相关阅读
INC国际脑血管病大咖川岛明次学术沙龙精彩回顾 | 动脉瘤夹闭术 & EC-IC 搭桥术
烟雾病为何导致严重头痛?INC国际烟雾病大咖川岛揭示十大早期征兆
INC国际烟雾病大咖川岛明次案例解读:烟雾病再出血的六大危险因素是什么?
【INC川岛教授实例合集】大脑血供的“桥梁”STA-MCA吻合术如何治疗烟雾病?
夹层动脉瘤不断生长直至破裂,INC川岛教授搭桥术如何“抢救”成功?

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号