“当胶质瘤累及视神经-下丘脑,胶质瘤手术还是放化疗?视力岌岌可危,还有手术全切肿瘤并保住视神经的可能吗?还能恢复视力吗?INC旗下国际神经外科顾问团是由国际各发达国家神经外科宗师联合组成的教授集团,顾问团成员教授之一、国际颅底肿瘤手术教授、国际神经外科联合会WFNS教育委员会主席德国Helmut Bertalanffy(巴特朗菲,国内患者称“巴教授”)对于视神经胶质瘤这类的疑难脑瘤全切手术较为擅长,他曾为众多疑难病患详细答疑解惑,提供顺利的手术切除和术后治疗建议,为他们指明了后续的治疗方向。本文主要基于巴特朗菲教授的视神经-下丘脑肿瘤演讲中临床病例资料整理,主要包括视神经-下丘脑肿瘤的解剖结构、治疗策略、手术入路、成功案例剖析、术后管理,其中60.4%肿瘤全切除,26.8%肿瘤次全切除,无一例手术致盲。
视路肿瘤往往少见,包括从管状膨大的视神经、视交叉到下丘脑生长的一系列肿瘤。这类肿瘤往往少见,只占到中枢神经系统肿瘤的1%,占儿童脑瘤的3~5%。大部分肿瘤和视交叉、视放射、下丘脑和三脑室相关,而大约10%-30%的胶质瘤局限于一侧的视神经。这些肿瘤之间有关系,特别是视交叉前的胶质瘤与神经纤维瘤病Ⅰ型(NF-1)已被证实明确相关,即视路胶质瘤的患者中有20%~50%伴发神经纤维瘤病;神经纤维瘤病的患者中有15%伴发视路胶质瘤。
这类肿瘤容易引起视觉障碍和下丘脑的一些神经内分泌的障碍。大部分视路胶质瘤,特别是累及视交叉和下丘脑的病例,呈隐袭性生长,可导致失明。虽然这些肿瘤生长缓慢,但如果不进行治疗可以导致死亡。由于胂瘤的局部解剖位置以及它们与视路、下丘脑、边缘系统的密切关系,导致患者在治疗前和手术后严重的视力、内分泌和认知障碍。虽然多数患儿可以代偿神经和内分泌系统的缺陷,但是当患儿步人成年时,认知和心理社会后遗症可能造成功能缺损、学习障碍、独自性受限及生活质量下降等问题。
涉及的解剖结构包括:
脑底动脉环

图:绿色的点就是累及到视路-下丘脑的肿瘤生长的区域。一直从视路的后部视交叉,下丘脑、轴体以及大脑脚的后部。轴体是边缘系统的一部分,它连接着穹隆,如果损伤到这里那么会影响穹隆,会引起边缘系统症状。
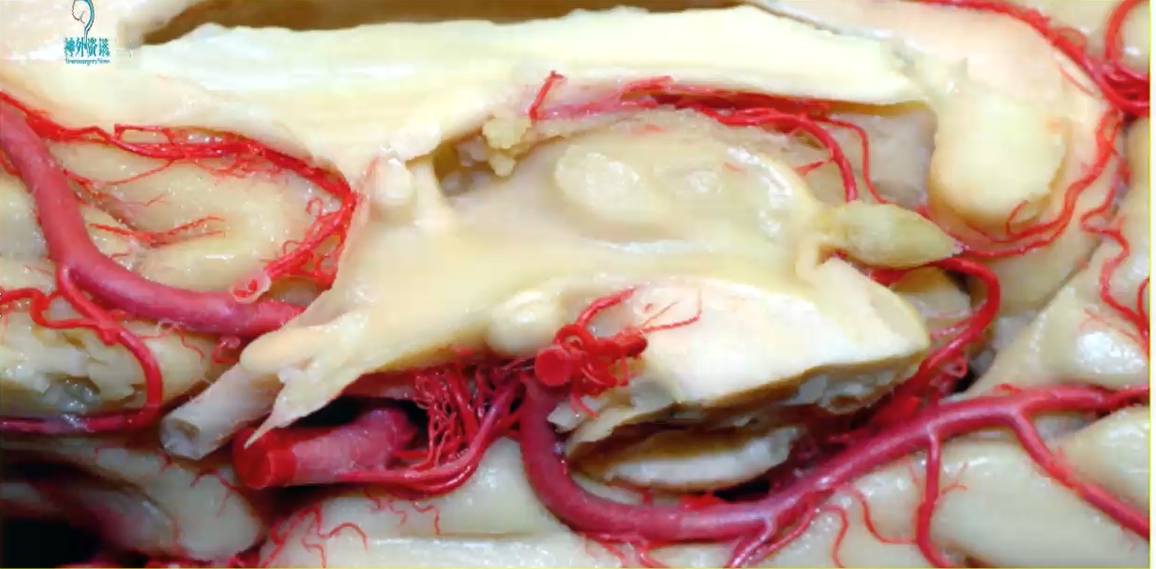
图:有几千个这个神经纤维细胞在下丘脑和视路这个后部,我们都知道比如视下颌和视旁颌都是重要的神经内分泌的神经元。往往会如果影响到这些神经元的话,会产生严重的症状。
毛细胞型星形胶质细胞瘤是视神经-下丘脑肿瘤中较常见的组织类型,同时也是视神经肿瘤中较普遍的类型。低级别的纤维星形胶质细胞瘤是另一种常见的组织学类型,而神经节神经胶质细胞瘤、恶性星形胶质细胞瘤与恶性胶质瘤较为少见。通过一些数学模型的计算结果可显示这些肿瘤具有变化范围广泛但是连续的生长速度。虽然有时一些肿瘤能够迅速生长足以达到固定常数的二次幂级增长,但它们的生物学行为又好像生长速度减慢。
术前症状
视神经-下丘脑肿瘤治疗策略
1 . 化疗
很多小儿神经外科医生会选择化疗,化疗是过去20年的主要治疗方式。
化疗药物:
·达克霉素,长春新碱,6-硫鸟嘌呤,普鲁卡因嗪,二溴硫醇、洛莫司汀、长春新碱
较近:
·卡铂+长春新碱
2 . 放射治疗
5年无进展生存率:90%
然而,在小儿中会引起放疗相关的的副作用:
·良性胶质瘤的恶性转化
三.外科手术
5年无进展生存率:52.4%。
手术区域危险,有些神经外科医生可能会选择活检性手术切除或者减压性的部分切除。当然技术高一些会尽量达到大部分切除,甚至全切。全切损害视神经-下丘脑神经功能的可能性就会增大。巴教授表示因为他技术比较好,他会尽量强调肉眼全切和次全切除。
大多数研究报告手术眶内视神经
外科治疗目标:
·挽救性切除(化疗后进行性肿瘤的选择)
为什么手术很少应用?
主要是这些肿瘤生长边界不是很清晰。有时候发现的比较晚,往往患儿出现单眼的轻度的视力障碍,视觉会被对侧的视觉总代偿。因此发现的时候会比较晚,往往发现的时候双侧视路都受累及。手术全切或手术治疗困难。
术后下丘脑症状主要有以下这些:
因患者而异:
·植物性症状:心动过速、出汗、发热(中枢功能障碍)
因此要注意围手术期护理,内科的治疗。巴特朗菲教授表示会和法国内分泌学专家进行一个充分的合作,对激素的替代和补充,包括水源电解质平衡调节做了一个详细的研究和处理。往往会提高病人围手术期的顺利。
围手术期管理:
·持续抗癫痫药物

下丘脑累及为主的胶质瘤,主要位于视路后部下丘脑,会采取什么样的手术入路能达到大部分全切呢?
翼点入路
翼点入路(Pterional Craniotomy)经过改良已经成为了一种颅底入路。新增的蝶骨翼及眶顶骨质的磨除,是对颅底中线区域经额下通路的扩展,减少了对额叶的牵拉。眶顶部的打磨可部分起到眶颧开颅的效果,且相比之下,其更具备高效和低容貌损伤的优势。然而翼点入路获得视野有时候有限,因为从前外侧去进入偏中线下丘脑部肿瘤往往困难,去看到上部和对侧的肿瘤困难。因此视野包括工作角度的自由度会受限。
1、24岁女性、闭经,胶质瘤主要累及下丘脑
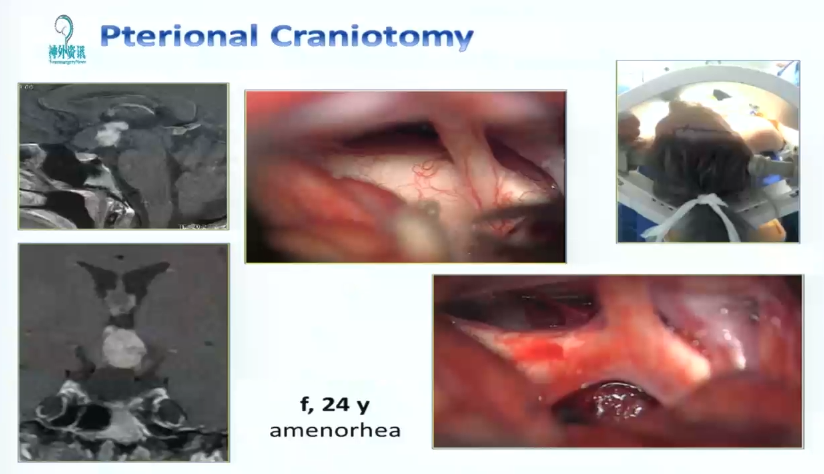
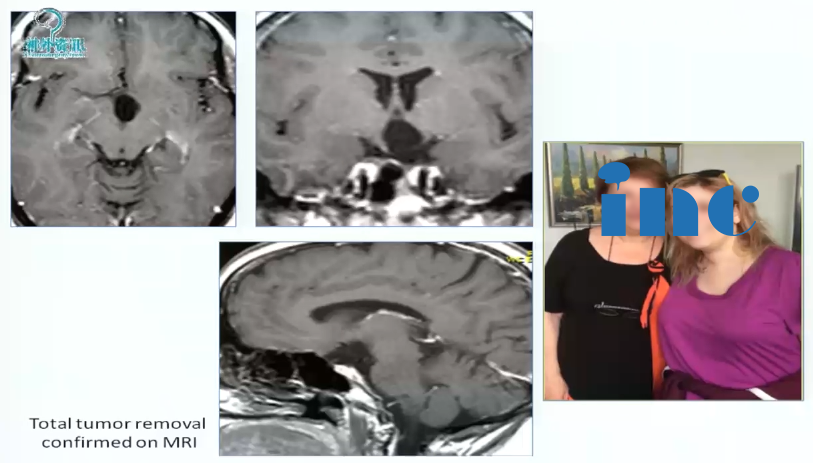
术中情况:患者视路、视交叉肿胀明显。接下来显示通过翼点入路视角处理丘脑胶质瘤的情况。 直接切开视交叉部位,然后打开中板,松解嗅神经,否则会因牵拉额叶造成嗅神经嗅丝断裂。三室完全被肿瘤充满,好消息是肿瘤和脑室壁有很好的界限。瘤脑界面清楚,肿瘤大部分清除,先做活检。做完活检,然后kusa进行肿瘤大部分减容,要分离的时候牵拉轻柔,不要把肿瘤夹得过碎,以方便大块切除。1.4mm 检查周围穿支保留及是否有肿瘤残留,要仔细检查瘤仓的各个角落,确保没有残留。
术后情况:肿瘤全切,患者情况良好。
眶颧入路
眶颧入路(orbitozygomatic craniotomy,OZ)是在翼点入路的基础上,不同程度地切除眶上缘/壁、眶外侧缘/壁和颧骨。这些新增的骨质去除,扩展了额下径路的视野,且减少了脑牵拉的必要,以获得前、中颅窝底、鞍旁及脚间池区域的宽阔暴露。该入路可提供从下至上的视野和手术空间,同时也是一种可沿多方向延伸、具备高灵活度和自由度的手术径路。
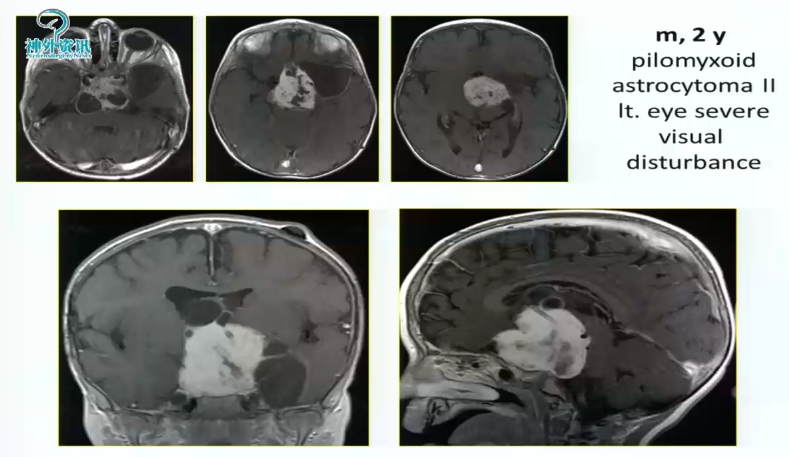
1、2岁男孩,毛状黏液样星形细胞瘤2级,严重的左侧视觉障碍,肿瘤较大
经纵裂入路(Interhemispheric Craniotomy)处理下丘脑、中脑病变。
经前纵裂或后纵裂入路开颅术是利用大脑纵裂的自然间隙,进入到大脑镰旁中线深部和脑室旁部位。通过这个自然间隙操作有诸多优点,比如较大限度的降低了对脑组织的牵拉和侵犯。但缘于此操作通道深在而狭窄,该区域的手术充满了技术挑战。这个入路居于冠状缝周围(进行前纵裂入路时)或位于中央小叶的后方(进行顶上纵裂入路时),以保护冠状缝后3-4 cm处的躯体感觉运动皮质和众多矢状窦旁优势静脉。
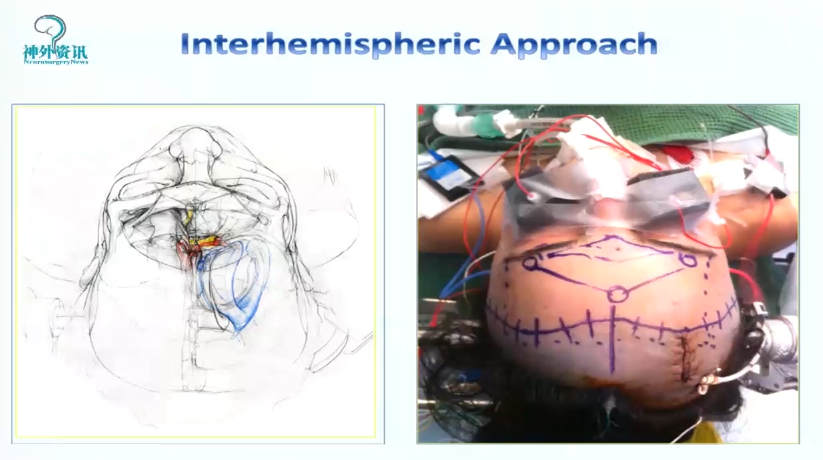
图:经纵裂入路
如果牺牲大的矢状窦旁桥静脉可能会导致静脉性脑梗死和偏瘫。尽量避免使用固定牵开器,可以通过动态牵拉或重力牵引(当病人取侧卧位时)以及早期脑脊液引流(通过腰大池引流或脑室造瘘),增加半球活动度使其离开中线。经纵裂入路的改良可以突破此入路手术角度的传统限制。
图:对于向侧方发展的病变来说,对侧经大脑镰“斜线”通道(绿色区域)提供了更加灵活的工作角度。在显露肿瘤侧方边界时,这种针对经同侧纵裂路径的改良,减少了对同侧大脑半球的牵拉(红色区域)。(Contralateral approach: 对侧入路;Ipsilateral approach: 同侧入路)
1、32岁女性,头疼、闭经、视野缺损,左侧视野象限盲,累及视路后部、下丘脑,脚前窝。病变完全位于中线,因此采用前纵裂入路。手术较终顺利全切。
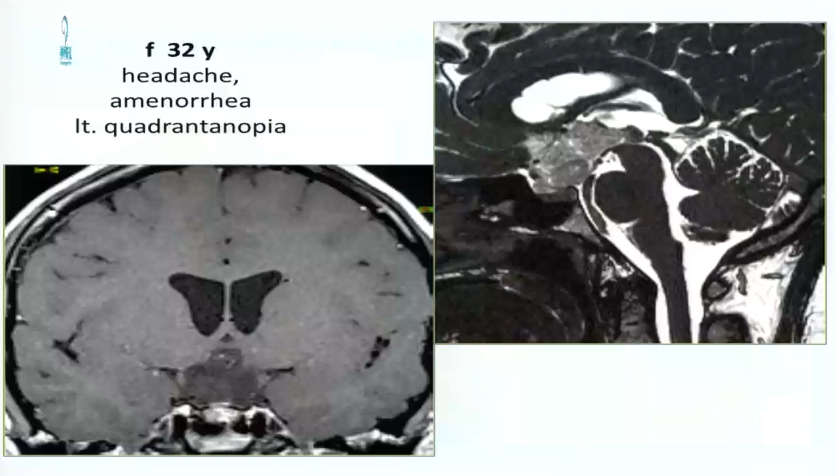
图:术前MRI
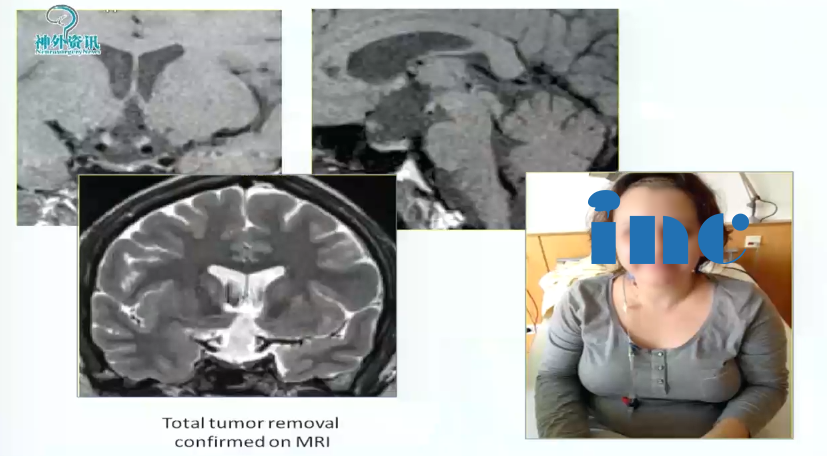
术后情况:手术做的漂亮,解剖性全切,无神经损伤。
2、50岁男性,出现严重视野缺损
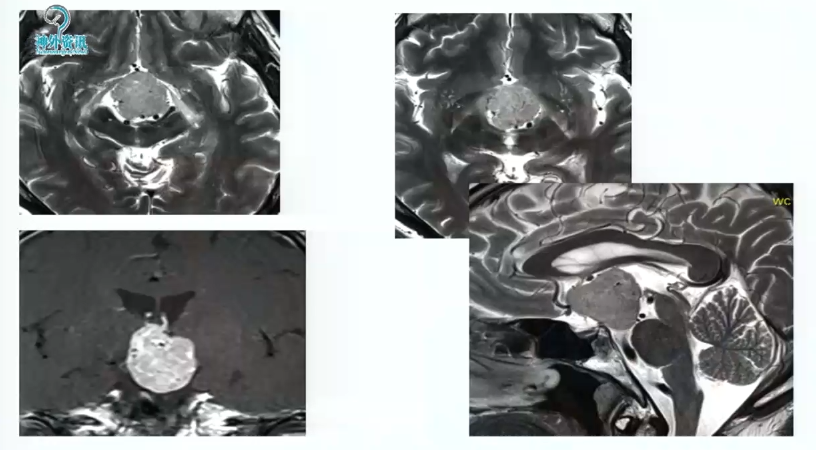
图:术前MRI
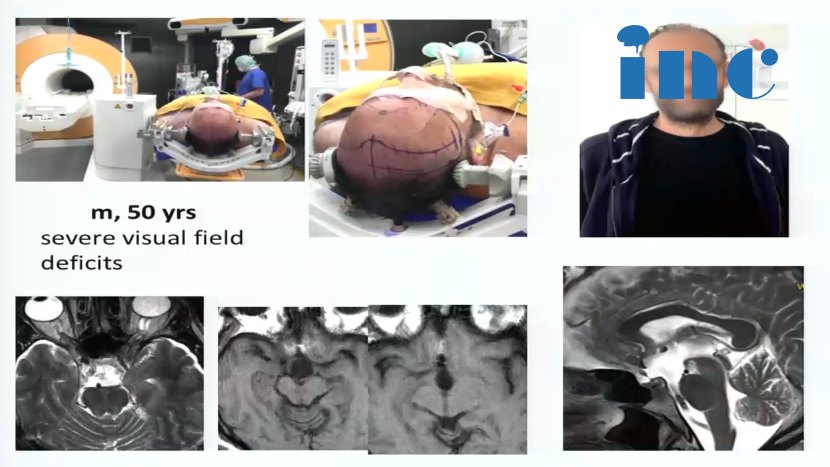
图:术中核磁辅助手术后,进行术中检查看是否在角落里有残留肿瘤。术中检查及术后核磁均显示肿瘤完全切除。
3、11岁男孩,3个月大时出现一次症状(拒绝喂养),7岁时出现性早熟和过度疲劳。10岁时经翼点入路部分切除肿瘤,诊断为毛细胞性星形细胞瘤。二次经蝶手术进行囊肿抽吸,然后用卡铂化疗,无局灶性神经损伤。肿瘤仍有残余,孩子父母便寻求巴特朗菲教授的治疗,较终巴教授和dirocco教授共同为其手术。
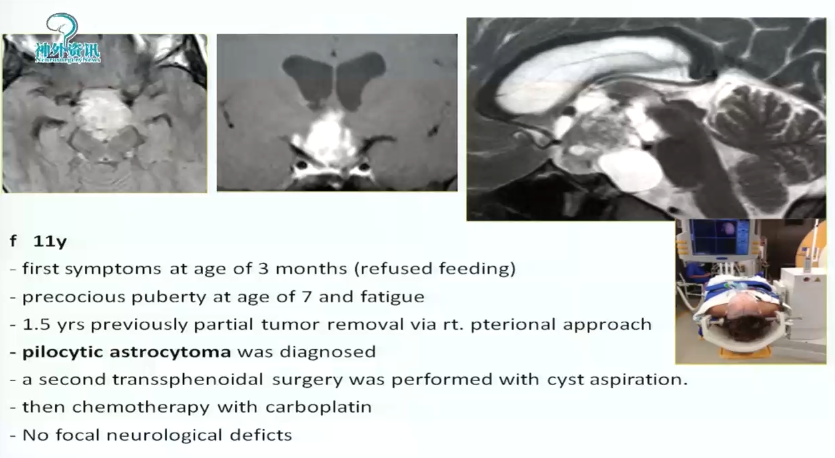
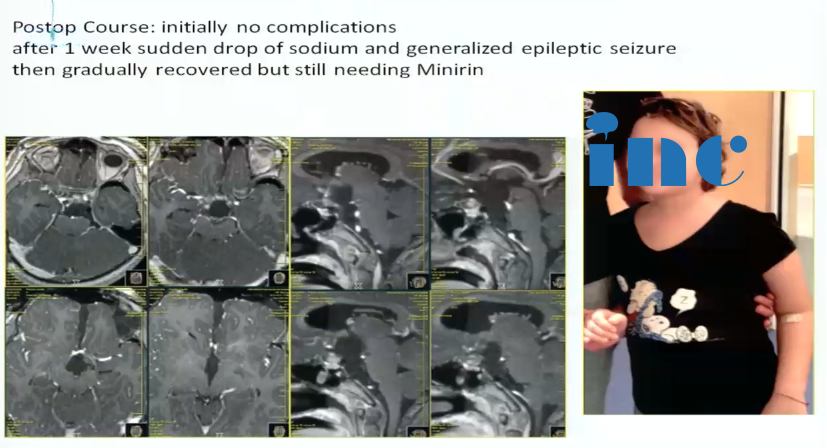
术中情况:前纵裂入路全切肿瘤,下图为术中核磁检查。
术后情况:术后出现并发症,血钠下降厉害,术后一周还出现癫痫大发作。通过内科治疗,逐渐恢复。因此巴特朗菲教授表示要注意病人术后血钠水平和激素水平的变化。
视神经-下丘脑肿瘤的预后
·20年生存率:约50%
巴特朗菲教授手术预后
·手术死亡率:0%
结论
·有意部分切除和重复手术可能有助于延长无症状间隔
治疗关键点:
·与内分泌学家密切合作
国内视神经胶质瘤或是疑难位置脑瘤患者,当遇到手术切除难度大、风险高、不知后续治疗何去何从的情况,可选择咨询国际上尤擅这类手术切除的专家,请他们评估有无更顺利更高切除率的手术方案,甚至接受国际专家的亲自手术治疗。
神经外科于18世纪末起源并发展在欧美国家,很多国际的神经外科手术设备也发源国外,很多被命名到教科书里的国际前沿脑肿瘤手术理念、手术入路、解剖三角区等多由欧美国家的神外专家发明而来,部分更是INC国际神经外科顾问团的成员教授。远程咨询海外专家,或可在手术方案、手术切除程度、手术并发症的避免等方面有着根本性的改观,这会帮助提高手术治疗成功率,增加更多的生存机会。

 胶质瘤
胶质瘤 垂体瘤
垂体瘤 脑膜瘤
脑膜瘤 脑血管瘤
脑血管瘤 听神经瘤
听神经瘤 脊索瘤
脊索瘤




 沪公网安备31010902002694号
沪公网安备31010902002694号